болезнь де кервена код по мкб 10
Теносиновит шиловидного отростка лучевой кости [синдром де Кервена] (M65.4)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
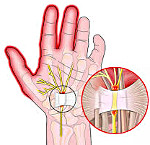
Болезнь де Кервена – это сужение канала, в котором проходят сухожилия большого пальца. Сопровождается воспалением сухожильных влагалищ. Возникает вследствие постоянной повышенной нагрузки на кисть, нередко – в связи с выполнением профессиональных обязанностей. Обычно развивается постепенно. Течение хроническое. Для заболевания характерна боль в основании I пальца и небольшой местный отек. Из-за боли у пациентов снижается или утрачивается способность выполнять ряд движений с участием как I пальца, так и всей кисти. Диагноз выставляется на основании предъявляемых жалоб и осмотра больного, дополнительные исследования не требуются. Консервативная терапия обеспечивает эффект примерно в 50% случаев. Радикальным методом лечения является операция.
МКБ-10
Общие сведения
Болезнь де Кервена (хронический тендосиновит, стенозирующий тендовагинит, стенозирующий лигаментит) – сужение (стеноз) канала, в котором расположены сухожилия I пальца кисти. Причина заболевания – постоянная травматизация канала при движении в нем сухожилий. Заболевание развивается постепенно и протекает хронически. Женщины страдают чаще мужчин, пожилые люди – чаще молодых. Обычно выявляется связь заболевания с характером работы или повышенной нагрузкой на кисть при выполнении бытовых обязанностей.
Причины
В современной травматологии и ортопедии доминирует мнение, что болезнь де Кервена носит преимущественно профессиональный характер. Заболевание, как правило, наблюдается у пианистов, домработниц, доярок, прачек, швей, слесарей, скорняков, каменотесов, полевых рабочих, маляров, намотчиц, утюжильщиц и т. д. Вместе с тем, эта патология может выявляться и у неработающих женщин. В последнем случае развитие болезни связано с выполнением домашних обязанностей и ношением маленьких детей на руках.
Патогенез
I палец – самый активный. Он участвует практически во всех мелких движениях кисти и играет существенную роль при выполнении целого ряда более крупных операций, например, фиксации предметов или инструментов. При постоянном выполнении движений, связанных с длительным напряжением большого пальца и отклонением кисти в сторону мизинца, и без того немалая нагрузка на канал и сухожилия еще больше увеличивается. Создаются благоприятные условия для развития стеноза и сопутствующего воспаления. По мере прогрессирования болезни из-за сужения канала сухожилия начинают все сильнее тереться о его стенки, в сухожильных влагалищах возникает воспаление (тендовагинит), и они отекают, приводя к еще большему повреждению канала при движениях и стимулируя дальнейшее развитие стеноза.
Симптомы болезни де Кервена
Заболевание развивается постепенно. Обычно больные впервые приходят на прием через несколько дней или недель после возникновения симптомов. Примерно в 7% случаев наблюдается острое начало, связанное с предшествующей травмой кисти. При сборе анамнеза заболевания выясняется, что вначале пациентов беспокоила боль только при значительном разгибании и отведении большого пальца, а также при резком отведении кисти в сторону мизинца. В последующем болевой синдром прогрессирует и возникает даже при незначительных движениях.
Пациенты жалуются на боль в нижней части предплечья и проекции лучезапястного сустава на стороне большого пальца. Боли могут возникать исключительно во время движений или быть давящими, ноющими, постоянными, не исчезающими даже в покое. При случайных неловких движениях возможно также возникновение резкой боли во сне. Более чем в половине случаев боли отдают вниз, по наружной поверхности I пальца или вверх, по предплечью, локтевому суставу и плечу.
Диагностика
Осмотр обязательно проводится в сравнении обеих кистей – это позволяет точно выявить порой не слишком сильно выраженные, но абсолютно характерные для болезни де Кервена изменения со стороны больной кисти. В области лучезапястного сустава со стороны I пальца определяется незначительный или умеренный местный отек. Анатомическая табакерка сглажена или не выявляется из-за припухлости. Кожа над пораженной областью не изменена, местного повышения температуры нет. Редкие случаи шелушения, покраснения и местной гипертермии обусловлены не самим заболеванием, а самостоятельным лечением, которое иногда проводят пациенты, прежде чем обратиться к врачу.
При пальпации выявляется болезненность в области поражения, достигающая максимума в проекции шиловидного отростка лучевой кости. Надавливание на область сухожилий I пальца безболезненно. Чуть ниже шиловидного отростка прощупывается плотное и гладкое образование округлой формы – тыльная связка, утолщенная в области канала. После исследования пораженной области больного просят положить руки ладонями вниз и отклонить кисти поочередно в сторону мизинца и большого пальца. Кисти пациента практически одинаково отклоняются в сторону I пальца. При отклонении в сторону мизинца выявляется ограничение движений на 20-30 градусов по сравнению со здоровой кистью, а движение сопровождается выраженной болезненностью.
Кроме того, на больной руке определяется ограничение отведения большого пальца. Для выявления симптома пациента просят поставить кисти на ребро ладонями друг к другу. При движениях заметно значительное ограничение отведения (разница между больной и здоровой стороной составляет от 40 до 80 градусов). Разница при разгибании I пальцев не так разительна, однако тоже видна невооруженным глазом.
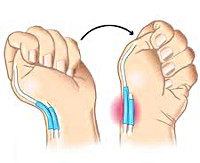
Еще одним исследованием, позволяющим подтвердить диагноз, является тест Финкельштейна. Пациент прижимает большой палец к ладони и плотно сжимает его остальными пальцами, а затем отводит кисть в сторону мизинца. Движение сопровождается резкой болью в области поражения. Также при данном заболевании выявляется нарушение способности удерживать предметы с помощью I пальца. Пациента просят одновременно взять какие-то предметы (например, ручки или спичечные коробки) I и II пальцами обеих рук. При потягивании за предмет выявляется боль и слабость при удерживании с больной стороны. Диагноз болезни де Кервена выставляется на основании клинических данных. Дополнительные исследования не требуются.
Лечение болезни де Кервена
Лечение осуществляется ортопедом или травматологом. Консервативная терапия проводится амбулаторно. Пациенту накладывают гипсовую или пластиковую шину сроком на 1-1,5 месяца, обеспечивая покой пораженной конечности, а в последующем рекомендуют носить специальный бандаж для I пальца. Кроме того, больному назначают нестероидные противовоспалительные средства (ибупрофен, напроксен и т. д.). При выраженном болевом синдроме выполняют местные блокады.
При неэффективности консервативной терапии показано хирургическое лечение. Операция проводится в стационарных условиях в плановом порядке. Обычно используют местную анестезию. До начала обезболивания врач отмечает самую болезненную точку, а после введения новокаина выполняет косой или поперечный разрез над областью шиловидного отростка, проходящий через эту точку. Затем он тупым крючком осторожно отводит в сторону подкожную клетчатку вместе с венами и поверхностной ветвью лучевого нерва и обнажает тыльную связку. Связка рассекается и частично иссекается.
При длительном течении болезни в области поражения могут возникать сращения сухожилия с сухожильным влагалищем и влагалища с надкостницей. При обнаружении все спайки тщательно иссекают. Рану зашивают послойно, предварительно убедившись в полностью свободном движении сухожилий. Руку укладывают на косыночную повязку. Швы снимают на 8-10 день. Трудоспособность обычно восстанавливается через 14-15 дней после операции. В послеоперационном периоде возможно онемение и ползание мурашек в области I, II и половины III пальца, обусловленное обезболиванием или сдавливанием поверхностной ветви лучевого нерва. Эти симптомы исчезают в течение 2-3 недель.
Прогноз и профилактика
Прогноз благоприятный. При консервативном лечении удовлетворительный эффект отмечается в 50% случаев. После операций обычно наблюдается хорошее восстановление. Следует учитывать, что заболевание обусловлено хроническим патологическим процессом в области кольцевидной связки. Если пациент после операции по-прежнему перегружает руку, заболевание может рецидивировать. Поэтому больным обычно рекомендуют изменить характер профессиональной деятельности и уменьшить нагрузку на руку при выполнении бытовых обязанностей.
Теносиновит де Кервена
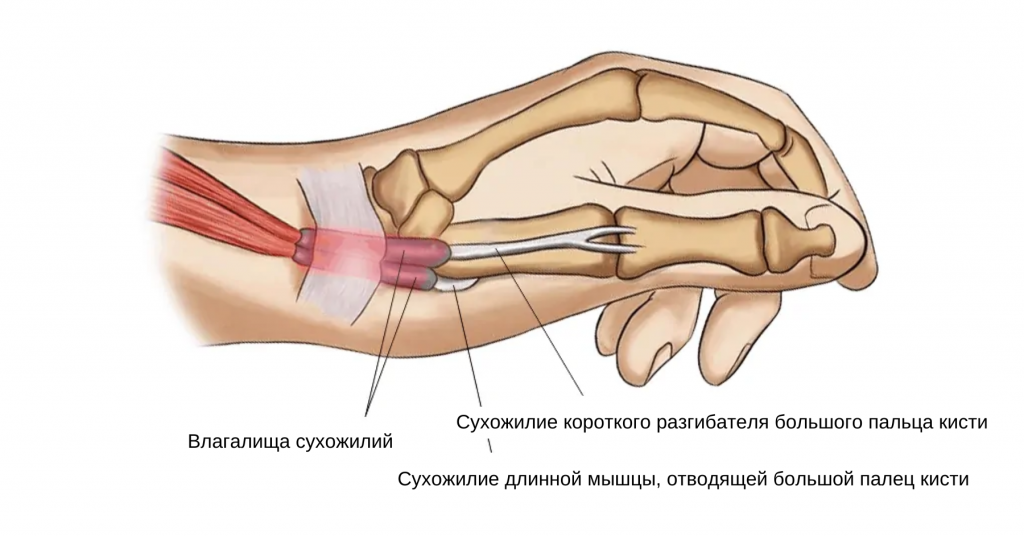
Теносиновит де Кервена – это болезненное воспаление сухожилий в области основания большого пальца кисти. В данный процесс вовлекаются сухожилия короткого разгибателя большого пальца и длинной мышцы, отводящей большой палец. Указанные мышцы расположены на дорсальной поверхности предплечья и переходят на латеральную сторону большого пальца через фиброзно-костный туннель, образованный шиловидным отростком лучевой кости и удерживателем разгибателей. Боль, которая является основной жалобой при данном заболевании, возникает при отведении большого пальца, хватательных движениях и ульнарной девиации кисти. Также могут присутствовать отек и уплотнение тканей.
Клинически значимая анатомия
Короткий разгибатель большого пальца кисти
Длинная мышца, отводящая большой палец кисти
Этиология
Эпидемиология
По некоторым оценкам, распространенность теносиновита де Кервена среди мужчин составляет 0,5% и 1,3% среди женщин. Пик заболеваемости приходится на возраст 40-50 лет.
Чаще заболевание встречается у лиц, у которых ранее диагностировали медиальный или латеральный эпикондилит.
Двустороннее поражение обычно наблюдается у молодых мам. Причем случаи спонтанного выздоровления у них тем чаще, чем меньше они начинают носить ребенка.
Исследования показывают, что частота заболевания в определенный момент времени при боли в запястье и положительном тесте Финкельштейна составляет 8%.
Клиническая картина
Основной жалобой пациентов является боль в запястье со стороны лучевой кости, которая отдает в предплечье при попытке что-то схватить большим пальцем или разогнуть его. Боль описывается как «постоянно ноющая, жгучая, дергающая». Часто боль усугубляется при выполнении хватательных, сжимающих или скручивающих движений. При обследовании могут быть обнаружены отек в области анатомической табакерки, чувствительность в области шиловидного отростка лучевой кости, сниженный объем движений в первом пястно-запястном суставе, пальпируемое утолщение первого дорсального компартмента, крепитация сухожилий. Среди других симптомов – слабость и парестезия кисти. Указанные симптомы проявляются при положительном диагностическом тесте Финкельштейна.
Обследование
Осмотр
Обследование пациента с признаками и симптомами теносиновита де Кервена должно начинаться с тщательного сбора анамнеза, за которым следует физикальный осмотр.
Сбор анамнеза
Физикальный осмотр
Основные жизненные показатели
В положении сидя
Неврологический осмотр
При наличии таких симптомов как онемение и покалывание, а также при возникновении боли, необходимо провести неврологический осмотр и проверить, не связаны ли симптомы с патологией в шейном отделе позвоночника. Важно определить, вовлечена ли в процесс ЦНС, снижена ли чувствительность кожи в основании большого пальца и указательного пальца (эта область иннервируется поверхностным ветвями лучевого нерва). Обратите внимание на такой симптом как слабость кисти и установите, чем она обусловлена – болью или неврологической проблемой.
Дерматомы (C4- T1)
Пальпация
При пальпации наиболее значимым будет являться обнаружение такого отклонения как болезненная чувствительность над основанием большого пальца и/или 1- го компартмента разгибателей запястья над шиловидным отростком лучевой кости. Также возможно пропальпировать утолщение синовиального влагалища. Очень важно исключить артрит или перелом ладьевидной кости: для этого необходимо провести пальпацию первого запястно-пястного сустава и установить, есть ли там болезненная чувствительность или деформация.
Амплитуда движений
Амплитуда движения также может быть использована как скрининговый инструмент, с помощью которого можно исключить поражение шейного отдела позвоночника, проксимальных суставов и анатомических структур. Фиксируйте все отклонения в объеме движения и имейте в виду, что при тестировании большого пальца может возникнуть щелкающий звук, а также ощущение, что его «заедает». Все это связано со сниженной мобильностью сухожилия.
Мышечные тесты с сопротивлением
При наличии боли закономерно снижается и сила. Отметьте максимальную силу, возможную в условиях отсутствия боли. Эти данные будут полезны для отслеживания прогресса пациента в процессе лечения.
Длина мышц
Обращайте внимание на признаки гипер/гипомобильности. Лечение будет назначаться исходя из нарушений функции. Имейте в виду, что области гипомобильности часто являются областью отраженной боли.
Сyставная мобильность
Специфические тесты
Неврологические тесты
Во время выполнения тестов будьте аккуратны с положением большого пальца.
Кровообращение
Дифференциальный диагноз
Лечение
Цель терапии при тендините де Кервена – снижение боли, вызванной раздражением и отеком.
Консервативное лечение
Цель нехирургического лечения – снижение боли и отека. На начальной стадии могут применяться:
Пациентам также может быть назначена иммобилизация на срок до 6 недель. Для этого используется бандаж на большой палец кисти. Было установлено, что при ношении ортеза улучшения наступали в 19% случаев. Однако при одновременном использовании НПВС этот показатель был еще выше и составлял 57%.
Ультразвуковое исследование, по некоторым оценкам, может положительно сказаться на результатах лечения. Кроме того, оно может выступать в роли диагностического инструмента. Инъекции, вводимые под контролем УЗИ, были более эффективны. Кроме того, отсутствовали побочные эффекты. Инъекции под контролем УЗИ, выполняемые в область короткого разгибателя большого пальца с септацией, более эффективны, нежели ручное введение.
Другим эффективным методом консервативного лечения является инъекция стероидов, но для установления всех ее преимуществ необходимо провести дополнительные исследования.
Хорошо зарекомендовало себя прямое введение небольшой дозы кортизона в оба сухожилия. При первичном заболевании эффективность такой меры составляет около 60-70%.
Точное положение иглы в каждом сухожилии должно подтверждаться визуально. Необходимо следить за движением иглы при сгибании первого пястно-запястного сустава, в результате чего пассивно двигается длинная мышца, отводящая большой палец кисти. После того, как лекарство введено в указанную мышцу, иглу помещают в небольшую синовиальную оболочку короткого разгибателя большого пальца. Подтверждение правильного нахождения иглы проводят с помощью пассивного сгибания пястно-фалангового сустава большого пальца.
Техника выполнения стероидных инъекций продемонстрирована на видео о лечении теносиновита де Кервена. Первая анестезия вводится внутрикожно, чтобы обеспечить точное и плавное введение стероидов в сухожилие. Тонкая игла без шприца помещается в синовиальную оболочку и перемещается по мере необходимости до тех пор, пока правильность ее положения не подтверждается пассивным движением первого пястно-запястного сустава (для длинной мышцы, отводящая большой палец кисти) и пястно-фалангового сустава большого пальца (для короткого разгибателя большого пальца).
Тонкая игла без прикрепленного шприца помещается и переставляется по мере необходимости до тех пор, пока ее положение в оболочке сухожилия не будет подтверждено пассивным движением в суставах. После того как игла установлена, к ней присоединяют шприц для инъекции стероидов.
Исследования серии случаев, а также клинические исследования обнаружили, что инъекции стероидов, обычно в комбинации с НПВС и ношением тутора, давали положительный эффект в 62-93% случаев.
Из-за того, что инъекции стероидов чаще всего сочетаются с другими терапевтическими вмешательства, довольно сложно оценить только их эффективность. Однако было установлено, что они снимают воспаление короткого разгибателя большого пальца и длинной мышцы, отводящей большой палец кисти.
Хирургическое лечение
Хирургическое вмешательство встречается довольно редко и применяется обычно в случаях, когда консервативное лечение не помогает, и воспаление становится хроническим, негативно сказываясь на качестве жизни пациента. Цель операции – приоткрыть оболочку канала тыльной связки запястья, чтобы освободить место для раздраженных сухожилий. Это позволяет снять с них давление, после чего свободное скольжение сухожилий восстанавливается.
При эндоскопической операции улучшения наступают довольно быстро. Кроме того, при такой операции реже возникают неврологические осложнения. Эндоскопический релиз первого компартмента разгибателей запястья считается эффективной и безопасной мерой для пациентов, кому не помогло консервативное лечение. Краткосрочные клинические исследования показали, что резекция одной четвертой удерживателя разгибателей на дорсальной стороне запястья является безопасной операцией и не имеет серьезных осложнений.
В одном из исследований приводились положительные эффекты от реконструкции фасциального футляра при стенозирующем теносиновите де Кервена. Хирургическая техника заключалась в удлинении первого заднего футляра с помощью двух неполных параллельных надрезов, выполненных в противоположных направлениях. Данная техника позволяет не нарушать целостность футляра, кроме того, отсутствует необходимость наложения швов. По данным одного из исследований, плюсами такой техники являются относительная простота операции, восстановление нормальной анатомии и профилактика осложнений (рубцевания, спаечного процесса и смещения сухожилий). Результаты показали, что у 10 из 12 пациентов, которым была проведена операция на запястье, наблюдалось облегчение симптомов. Независимо от того, какой тип операции был избран, пациенту необходима пост-операционная терапия, чтобы восстановить объем движений и силу.
Считается, что продольный разрез лучше, чем поперечный, поскольку при этом возникает меньше осложнений. Пациенты, которым делали продольные разрезы, имели пять гипертрофических рубцов, некоторые из которых были болезненны (однако болезненность при поперечных разрезах была выше). Гипертрофические рубцы лечатся с помощью инъекций кортикостероидов. При проведении инъекций следует быть очень осторожным и не задеть нерв или кровеносный сосуд.
После операции запястье фиксируется в нейтральном положении с помощью шины, которую носят до снятия швов. Эта мера позволяет свести к минимуму риск возникновения передней сублюксации сухожилий. Вероятность полного восстановления после операции очень высока.
Оценка исходов
Физическая терапия
Друзья, 17 июля в Москве в рамках проекта #RehabTeam состоится семинар Анны Овсянниковой «Реабилитация кисти после перелома дистального отдела лучевой кости (перелом «луча в типичном месте»)». Узнать подробнее… Кроме того, 18 июля она проведет семинар «Реабилитация кисти после переломов пястных костей (перелом «боксера»)». Узнать подробнее…
Прикладывание льда/тепла
Тепло может помочь расслабить напряженные мышцы, а с помощью льда можно снизить воспаления футляра разгибателя.
Массаж
Массаж глубоких тканей в области возвышения большого пальца может также помочь расслабить напряженные мышцы, что приведет к снижению боли.
Стречинг
Расслабить зажатые мышцы возвышения большого пальца можно в том числе с помощью растяжки. Этому способствует экстензия и абдукция большого пальца.
Увеличение силы
Увеличение амплитуды движений
Как уже было сказано выше, растяжка может помочь увеличить объем движения. Прикладывание льда/тепла помогает расслабить зажатые мышцы, что также ведет к увеличению амплитуды.
Снижение отека
Следующие меры могут помочь снизить отек:
Занятия дома
Любые из перечисленных выше упражнений на растяжку или увеличение силы можно включить в домашнюю программу восстановления. Дома пациенты также могут использовать компрессы со льдом или прикладывать тепло. После прохождения обучения пациенты также могут выполнять дома самомассаж.
Пока что не было проведено ни одного высококачественного исследования, изучавшего эффекты консервативного лечения как самостоятельного вмешательства. В основном в литературе описываются эффекты от кортикостероидов и других инъекций по сравнению с плацебо. В исследованиях, в которых показывали, что инъекции лучше шинирования, долгосрочные результаты не изучались.
В кохрейновском обзоре говорится о том, что имеются доказательства «серебряного уровня» о том, что инъекции кортикостероидов превосходят шинирование в части облегчения боли. Авторы, однако, признают, что «доказательства основаны на краткосрочном, очень маленьком, контролируемом клиническом исследовании с низким методологическим качеством, в котором приняли участие только беременные и кормящие женщины».
Walker представил исследование случая, в котором изучалось использование мануальных техник у пациента с болью в запястье со стороны лучевой кости. Несмотря на то, что болезнь де Кервена была сразу же исключена, в докладе предлагалось поддержать подход с использованием мануальных техник. В частности, для облегчения боли и дисфункции при болях в запястье со стороны лучевой кости, радио-карпальном, межкарпальном и первом пястно-запястным суставом.
Ashurst описал случай, в котором пациенту с диагностированной болезнью де Кервена были назначены оральные противовоспалительные препараты, ношение ортеза и относительный покой. Пациент носил ортез ночью и получил указания как можно меньше переписываться по смс (набор сообщений всегда предшествовал появлению боли). Данный случай говорит в поддержку назначения относительного покоя, при котором пациент избегает ухудшающих состояние движений, но при этом остается активным.
Viikari-Juntura представил литературный обзор и обнаружил, что ношение ортеза является важнейшим компонентом лечения тенозиновита. Было установлено, что использование ортеза, позволяющего выполнять некоторые движения, было предпочтительнее, чем полная иммобилизация большого пальца. Отдых от работы, по данным обзора, не является ни необходимым, ни желательным. Также было обнаружено, что тепло, массаж, электротерапия не были эффективны в части улучшения физических возможностей пациента.
Заключение
Эффективное лечение теносиновита де Кервена базируется на индивидуальном подходе к пациенту, обусловленном его состоянием. Ношение ортеза следует начать как можно раньше, в острую фазу заболевания, это предотвратит ухудшение состояния тканей, а также позволит пациенту осуществлять деятельность, необходимую для самообслуживания и занятости. Пациент должен быть проинформирован о сроках заживления тканей, а также о том, почему важно избегать действий, которые усугубляют симптомы заболевания. После того, как симптомы ослабнут до такой степени, что необходимость в ортезе пропадет, терапевту следует провести тщательное обследование и оценку пациента. Врач должен определить остаточные эффекты от иммобилизации. Если обнаружится снижение объема движения, то оправданным будет выполнение мобилизаций лучезапястного, ладьевидно-полулунного и первого запястно-пястного суставов. По мере приближения к выписке важно провести беседу с пациентом и объяснить, почему для него будет важно избегать повторяющихся движений. Следует объяснить пациенту, что такие движения будут усугублять симптомы, а также могут привести к рецидиву заболевания.