люмбализация s1 позвонка что это такое как лечить
Корешковый синдром поясничного отдела
Причины
Любые морфологические образования или патологические процессы, которые приводят к компрессионному воздействию на нервный корешок, могут стать причиной корешкового синдрома.
Основными причинами поясничной радикулопатии являются:
У пациентов моложе 50 лет наиболее частой причиной корешкового синдрома в поясничном отделе позвоночника является грыжа межпозвоночного диска. После 50 лет корешковая боль часто вызвана дегенеративными изменениями позвоночника (стеноз межпозвоночного отверстия).
Факторы риска развития поясничной радикулопатии:
Симптомы
Симптомы, возникающие в результате корешкового синдрома (радикулопатии), локализуются в зоне иннервации конкретного корешка.
Паттерны боли
Начало появления симптомов у пациентов с пояснично-крестцовой радикулопатией (корешковым синдромом) часто бывает внезапным и включает боль в пояснице.
Сидение, кашель или чихание могут усугубить боль, которая распространяется от ягодицы по задней поверхности голени, лодыжки или стопы.
Необходимо быть бдительным при наличии определенных симптомов (красных флажков). Такие красные флажки могут означать более тяжелое состояние, требующее дальнейшего обследования и лечения (например, опухоль, инфекция). Наличие лихорадки, потери веса или ознобов требует тщательного обследования.
Возраст пациента также является фактором при поиске других возможных причин симптоматики у пациента. Лица моложе 20 лет и старше 50 лет подвержены повышенному риску возникновения более серьезных причин боли (например, опухоли, инфекции).
Диагностика
Первичный диагноз корешкового синдрома пояснично-крестцового отдела позвоночника выставляется на основании симптоматики истории болезни и данных физического обследования (включая тщательное изучение неврологического статуса). Тщательный анализ моторной, сенсорной и рефлекторной функций позволяет определить уровень поражения нервного корешка.
Если пациент сообщает о типичной односторонней иррадиирущей боли в ноге и есть один или несколько положительных результатов неврологического теста, то тогда диагноз радикулопатии очень вероятен.
Тем не менее, существует ряд состояний, которые могут проявляться схожими симптомами. Дифференциальную диагностику необходимо проводить со следующими состояниями:
Для постановки клинически достоверного диагноза, как правило, требуются инструментальные методы диагностики:
Лечение
Лечение корешкового синдрома пояснично-крестцового отдела позвоночника будет зависеть от тяжести симптоматики и клинических проявлений. Чаще всего, используется консервативное лечение, но в определенных случаях бывает необходимо хирургическое лечение.
Консервативное лечение:
Иглорефлексотерапия. Этот метод широко используется в лечении корешкового синдрома в пояснично-крестцовом отделе позвоночника и помогает как снизить симптоматику в остром периоде, так и входит в комплекс реабилитации.
Хирургическое лечение
Оперативные методы лечения корешкового синдрома в пояснично-крестцовом отделе позвоночника необходимы в тех случаях, когда есть устойчивость к консервативному лечению или имеются симптомы, свидетельствующие о выраженной компрессии корешка такие как:
Некоторые хирургические процедуры, используемые для лечения поясничной радикулопатии:
Прогноз
В большинстве случаев удается лечить корешковый синдром в пояснично-крестцовом отделе позвоночника консервативно (без хирургического вмешательства) и восстановить трудоспособность. Продолжительность лечения может варьироваться от 4 до 12 недель в зависимости от тяжести симптомов. Пациентам обязательно необходимо продолжать в домашних условиях выполнять упражнения для улучшения осанки, а также на растяжение, усиление и стабилизацию. Эти упражнения необходимы для лечения состояния, вызвавшего корешковый синдром.
Люмбализация s1 позвонка что это такое как лечить
Синдром Бертолотти был впервые детально описан в 1917 году врачом-рентгенологом из Италии Мario Bertolotti (годы жизни 1876-1958) и назван его именем. Данный синдром включает в себя клинические симптомы нескольких вариантов аномалий перехода в люмбосакральной области позвоночника. Это, как правило, врожденный порок развития позвоночника, при котором наблюдаются аномалии развития позвоночного столба в пояснично-крестцовой области.
Переходный люмбосакральный позвонок у детей и подростков

Сакрализация и люмбализация (изменение количества позвонков поясничной области) – это аномалии развития позвоночника, которые объединены в понятие переходного люмбосакрального позвонка. «Переходный» позвонок – это позвонок поясничного отдела позвоночника, который частично или полностью срастается с крестцом, возникает так называемая сакрализация. Иногда в поясничном отделе формируется лишний позвонок, имеющий большую подвижность и являющийся основной причиной возникающих у человека болей в спине, – так проявляется люмбализация позвонка.
Симптоматика и диагностика синдрома Бертолотти у детей и подростков

1. Основные симптомы переходного люмбосакрального позвонка – боли. Но следует учитывать, что боли при синдроме Бертолотти могут иметь также различный характер и интенсивность, поэтому на стадии диагностики от специалистов требуется большое внимание к обследованию больного, чтобы точно поставить диагноз и дифференцировать его от других, похожих по симптоматике заболеваний.
2. Боли при синдроме Бертолотти усиливаются при длительном стоянии человека, при поднятии и переносе тяжелых предметов, при поворотах и наклонах.
3. В месте патологического переходного люмбосакрального позвонка врач может пропальпировать мышечные уплотнения, очень болезненные при воздействии на них.
4. Боли при синдроме Бертолотти всегда прогрессируют и со временем могут стать невыносимыми. В свою очередь, болевые ощущения могут сопровождаться мышечно-тоническими рефлекторными симптомами в нижних конечностях.
Переходный люмбосакральный позвонок при синдроме Бертолотти хорошо диагностируется при проведении рентгенографического исследования позвоночника пациента. На снимке можно увидеть явные признаки полного или неполного сращения поясничного позвонка L5 с крестцом и крыльями подвздошной кости. Врачебный осмотр пациента позволяет выявить боль в области сращения поперечного отростка поясничного позвонка L5 с крестцом.
Как лечить переходный люмбосакральный позвонок у детей и подростков?
Медицинская помощь пациенту в таких случаях направлена на обезболивание, с включением противовоспалительной терапии. В лечение синдрома Бертолотти входят также специальный медицинский массаж поясничного отдела позвоночника, физиотерапевтические процедуры на поясничную область, лечебная физкультура, бальнеолечение. Больному рекомендуется пользоваться ортопедическим корсетом для того, чтобы уменьшить нагрузку на позвоночник и не провоцировать возникновение болей при движении и наклонах, длительном стоянии и сидении. Пациенту противопоказано поднятие тяжестей и тяжелая физическая работа.
Сергей Валентинович Виссарионов в своей практике часто сталкивается с осложнениями синдрома Бертолотти, когда у пациента развивается радикулит, деформация пояснично-крестцового отдела позвоночника. Поэтому профессор Виссарионов утверждает, что лечение синдрома Бертолотти у маленьких пациентов должно начаться, как можно раньше, чтобы избежать таких серьезных последствий в дальнейшем. Решение о тактике лечения принимается на основании тщательного обследования пациента и дифференциальной диагностике с другой патологией этой области.
После проведенного лечения ребенка можно будет оценить результат, который был достигнут, а так же выбрать путь дальнейшей поддерживающей терапии пациента с переходным люмбосакральным позвонком, а также комплекс реабилитационных мероприятий для улучшения качества жизни маленького пациента и избавления от болей в позвоночнике.
Последние новости
Совсем недавно стартовала уникальная программа Союзного государства помощи детям с патологиями и деформацией позвоночника, разработанная ведущими специалистами в области вертебрологии из России и Беларуси.
Сегодня эти планы воплотились на практике, подарив первым маленьким пациентам здоровое будущее, без болей и ограничений.
В выпуске новостей телеканала Диёр 24 вышел репортаж из Наманганской области республики Узбекистан о визите в областную больницу врачей-травматологов из НИИ Травматологии и ортопедии, г. Ташкент, и профессора С.В. Виссарионова из НИИ детской ортопедии, г. Санкт-Петербург.
г. Пушкин (пригород г. Санкт- Петербурга), Парковая улица 64-68, ФГУ «НИДОИ им. Г.И.Турнера»
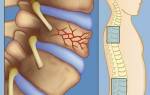
Люмбализация s1 позвонка
Люмбализация – это врожденный дефект позвоночника, который характеризуется аномальным недоразвитием начального крестцового сегмента (он обозначается как s1). Недоразвитый позвонок не срастается с остальными костными структурами крестца и примыкает к поясничному отделу, получая обозначение l6.
Заболевание часто протекает бессимптомно в течение многих лет, а первые клинические проявления диагностируются обычно после сорокалетнего возраста, когда начинаются ранние процессы естественного старения организма и обезвоживание костно-хрящевой ткани. Люмбализацию также называют аномальным развитием (или недоразвитием) крестца, так как в основе патогенетического механизма лежит нарушение сращивания крестцовых позвонков, происходящее в период эмбрионального развития.
При отсутствии других заболеваний опорно-двигательной системы операционное лечение люмбализации s1 позвонка не требуется. Применение консервативной коррекции показано лишь при выраженном болевом синдроме в поясничной области: в остальных случаях обычно выбирается тактика наблюдения.
Недоразвитие крестца: патогенез люмбализации
Врожденные дефекты позвоночника всегда связаны с нарушением эмбрионального развития, когда происходит формирование и закладка костей и органов нервной системы. Одним из важнейших органов эмбриона является нервная трубка, зачатки которой формируются на 4-5 неделе беременности. В этот период у плода образуются первичные позвонки (их еще называют перепончатыми позвонками), состоящие из тела и невральной дуги. На этом же сроке образуются участки хрящевой ткани, которые к 7-8 неделям гестации постепенно начнут замещаться костными структурами.
Процесс формирования костной ткани в крестцовом отделе значительно отличается от других позвонков, так как дополнительные точки окостенения в данном сегменте позвоночника появляются лишь на седьмом месяце внутриутробного развития. Всего у зародыша закладывается 12-13 копчиковых и крестцовых позвонков, которые в процессе редукции сращиваются с другими структурами костного скелета, и их число уменьшается до 9-10 (5 крестцовых позвонков и 4-5 копчиковых позвонков). Полное сращение крестцовых позвонков в единый крестец происходит к 17-20 годам, но если процесс нейруляции в стадии эмбрионального развития был нарушен, развиваются различные аномалии и дефекты, одним из которых является люмбализация.
Строение позвоночника – сложная система. Когда один элемент выходит из строя, нагрузка падает на остальные, при этом человек испытывает боль, присутствует ограничение подвижности. Чтобы подробнее понимать, что собой представляет то или иное заболевание опорно-двигательного аппарата, стоит изучать не только клинические проявления, но и анатомию. В статье по ссылке изложена подробная информация об анатомии крестцовых позвонков, элементах и функциях крестца.
Причины люмбализации s1 позвонка
До сих специалисты не могут точно назвать причины данной патологии, но ведущая роль в аномалиях подобного рода отводится воздействию внешних и внутренних негативных факторов во время внутриутробного роста. Особенно опасным в этом плане является первый триместр, когда происходит закладка важнейших органов, необходимых для осуществления жизнедеятельности: нервной трубки (из нее впоследствии формируется головной и спинной мозг), сердца, дыхательных путей, органов пищеварения и выделения.
Наиболее значимыми факторами, способными повлиять на развитие позвоночника у плода, врачи называют:
Роль наследственного фактора в развития люмбализации пока не определена, так как отсутствуют достоверные данные о количестве пациентов с данной патологией позвоночника. Это связано с тем, что при костной и хрящевой форме люмбализации больные, как правило, не чувствуют болезненных ощущений и какого-либо дискомфорта в области поясницы, поэтому не обращаются к врачам для прохождения необходимой диагностики. Несмотря на это, ортопеды и вертебрологи не исключают значимость генетического фактора и возможность наследования люмбализации от родителей или ближайших кровных родственников.
Обратите внимание! По разным данным, количество пациентов с диагнозом «люмбализация s1 позвонка» составляет от 1,7% до 5,1%. За медицинской помощью больные с выраженными болевыми синдромами, связанными с отделением начального сегмента крестцового отдела, впервые обращаются обычно в возрасте 18-22 лет.
Чем опасно аномальное развитие крестца?
В большинстве случаев пациенты с четырьмя крестцовыми и шестью поясничными позвонками не замечают каких-либо патологий и не предъявляют никаких жалоб, поэтому при случайном выявлении люмбализации не придают должного значения лечению и необходимому режиму. Такой подход опасен высоким риском развития осложнений, например, остеохондроза, кифоза, сколиоза, спондилеза и других заболеваний, в основе которых лежит деформация анатомических структур позвоночника.
Почти у 60% больных с люмбализацией отмечается выраженное искривление позвоночника, которое становится заметным еще в раннем возрасте и диагностируется при прохождении обязательной медицинской комиссии перед поступлением в дошкольное образовательное учреждение.
Если на данном этапе не предпринимать никаких действий для коррекции патологии, в будущем у ребенка возможно развитие тяжелых форм сутулости, связанных со смещением и деформацией центральной оси позвоночной трубки. С возрастом будут прогрессировать и другие отклонения, связанные с недоразвитием крестца, например:
Корешковый синдром представляет собой комплекс болевых и неврологических симптомов, возникающих в результате сдавливания и ущемления нервных окончаний спинномозговых нервов. Больной при этом чувствует острую боль (люмбаго), которая может принимать хроническое течение и длиться несколько месяцев и даже лет, характеризуясь чередованием ремиссий и рецидивов.
У пациентов с люмбализацией первого крестцового позвонка нередко диагностируется и седалищный синдром, вызванный компрессией самого крупного и толстого нерва в организме человека (седалищного), который проходит через копчик и крестец, полость малого таза и обе конечности. Боли, вызванные сдавливанием седалищного нерва, называются люмбоишиалгией.
Важно! Выраженная люмбалгия и люмбоишиалгия (люмбаго с ишиасом) могут стать причиной временного ограничения трудоспособности человека, а также способности к передвижению и выполнению действий по самообслуживанию. Если данные патологии развиваются на фоне люмбализации позвонка на уровне s1, следует своевременно принимать меры для коррекции первопричины и связанных с ней осложнений (деформация позвонков и межпозвоночных дисков, смещение позвонков, отек и воспаление мягких тканей, воспаление нервных корешков).
Классификация
Существует несколько типов классификация люмбализации, но наиболее распространенным является деление по степени отделения первого крестцового позвонка.
Классификация по степени отделения s1 позвонка
| Форма | Что это такое? |
|---|---|
| Полная. | Позвонок s1 становится частью поясничного отдела, удлиняя его. Связь с крестцом отсутствует. |
| Частичная. | Позвонок s1 отделяется от анатомического расположения крестца не полностью, но при этом теряет с ними связь и взаимодействие. Это наиболее тяжелая форма люмбализации, при которой у взрослых пациентов наблюдается ограниченность движений в пояснице, а по краям выступающих отростков позвонков разрастаются костные наросты в виде шипов или крючьев. |
Классификация по анатомическому строению
| Разновидность | Чем характеризуется? |
|---|---|
| Односторонняя. | Аномальный позвонок имеет неоднородную структуру и с одной стороны похож на s1, со второй – на l5. |
| Двухсторонняя. | Недоразвитый позвонок полностью похож либо на s1, либо на l5. |
Клиническая картина
Почти 60-70% случаев люмбализации s1 выявляются случайно, поскольку выраженный болевой синдром характерен только для суставной формы патологии, а в остальных случаях болезнь протекает бессимптомно или со смазанной симптоматикой. Клинические симптомы также могут различаться в зависимости от типа болевого синдрома, по которому патологию делят на две формы: седалищную (корешковую) и поясничную.
Для поясничной люмбализации характерны следующие признаки и симптомы:
При осмотре больного врач выявляет болезненность в нижней части спины при пальпации и обнаружении максимально болезненных и триггерных точек.
Седалищная форма может проявляться следующими признаками:
Обратите внимание! Одним из специфических методов диагностики люмбализации в домашних условиях является попытка приземлиться на пятки в прыжке с согнутыми коленями. Человек с люмбализацией позвонка s1 сделать этого не сможет из-за резкой боли.
Диагностика
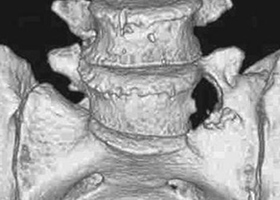
Основным методом диагностики люмбализации позвонка s1 с высокой степенью достоверности и информативности является рентгенологическое исследование позвоночника, которое выполняется в двух проекциях.
Основаниями для постановки данного диагноза являются следующие диагностические признаки:
При наличии сомнений врач может назначить дополнительное обследование, включающее магнитно-резонансное сканирование или мультиспиральную компьютерную томографию позвоночника, а также консультацию невролога (при подозрении на радикулит, люмбоишиалгию или корешковый синдром).
Методы лечения
Лечение люмбализации требуется только в том случае, если больной испытывает сильные боли, мешающие выполнению трудовых и повседневных обязанностей, или у него имеются признаки сколиоза, спондилеза, остеохондроза и других заболеваний, которые могут возникать при осложненном течении.
Медикаментозные средства используются для купирования болезненных ощущений и предупреждения воспалительных процессов, особенно если у пациента имеются признаки седалищного синдрома. В качестве препаратов выбора обычно применяются препараты с противовоспалительным и обезболивающим действием из группы НПВС («Кетопрофен», «Ибупрофен», «Диклофенак»).
При умеренных болях использовать их следует местно 2-3 раза в день. Если болевой синдром выражен сильно, показано использование уколов и таблеток (не более 5-7 дней).
В случаях, когда на фоне люмбализации у пациента прогрессируют проявления раннего остеохондроза (нарушение хрящевого питания, обезвоживание и дистрофия межпозвоночного диска и т.д.), используются схемы комплексного лечения, которые могут содержать следующие препараты:
Люмбализация
Общие сведения
Примерно у 2 % людей выявляются различные врожденные аномалии развития позвоночного столба, к ним относится:
Код МКБ-10: Q76.4 Другие врожденные аномалии позвоночника, не связанные со сколиозом: врожденная аномалия позвоночно-крестцового сочленения.
Данные аномалии развития не имеют клинического значения и поэтому могут рассматриваться терапевтами как разновидность своеобразной «нормы». Поэтому есть люди считающие, у которых диагностирована люмбализация или сакрализация L5 позвонка, что это такое незначительное отклонение, которое делает их более уникальными.
Патогенез
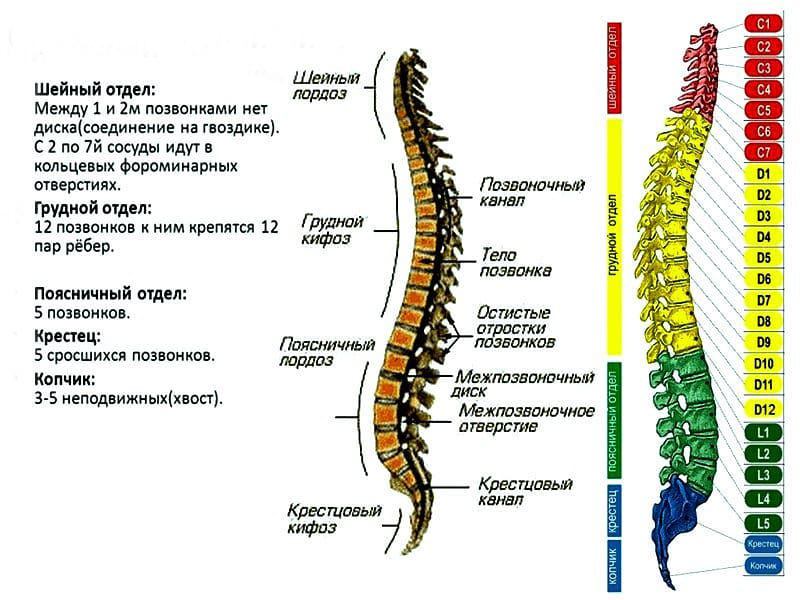
В норме в позвоночном столбе человека находится 5 наиболее крупных поясничных (L1-L5 позвонка) в виде плавного поясничного лордоза и 5 сросшихся крестцовых позвонков, формирующих крупную кость треугольной формы верхней задней части полости таза.
Нормальное строение позвоночника человека
Структура поясничного отдела испытывает значительное давление со стороны верхней части тела, усиливающееся во время наклонов, подъема чего-либо и переноса тяжестей. Крестец – это схожее с клином образование с выраженными телами позвонков и менее выраженными отростками, которое располагается между парой тазовых костей. Верхняя его часть соединена с крайним поясничным позвонком, а нижняя — с копчиком. Основная функция – опорная для всех имеющихся выше отделов позвоночника.
Сакрализация – увеличение количества крестцовых позвонков, которое обычно происходит с соответствующим увеличением поперечных отростков поясничного позвонка и крестцового канала, а также с увеличением числа крестцовых отверстий. При этом L5 поясничный позвонок срастается путем спаивания с крестцом и формируется люмбосакральный позвонок, который еще иногда называют переходным пояснично-крестцовым позвонком. Он может быть подвижным либо неподвижным в зависимости от взаимосвязи переходного образования с крестцом, имеющегося костного спаяния с одной либо обеих сторон. Таким образом, люмбосакральный позвонок разделяют на такие виды:
Люмбализация S1 позвонка – увеличение количества поясничных позвонков возникает за счет разъединения первого крестцового S1 позвонка и второго крестцового позвонка и его переход в поясничный отдел.
В развитии болевого синдрома отводится большое значение наличию подвижности в аномальном сочленении, в котором наблюдаются явления спондилоартроза. Кроме того, возникновение боли может быть связано с межпозвоночным остеохондрозом, развивающимся в диске аномального переходного позвонка, его дегенеративными разрастаниями в сторону канала позвоночника, а также возможный стаз в венах позвоночного канала и межпозвоночных венах.
Классификация
В зависимости от морфологических особенностей сакрализация позвонка и люмбализация бывает одно- и двусторонняя, истинная полная либо частичная – когда костное слияние происходит в увеличенном поперечном отростке Lv с крестцом либо возникает синхондроз поперечного отростка по отношению к его подвздошной кости (встречается примерно в 11% случаев).
Ложная сакрализация обычно возникает при пояснично-крестцовом сколиозе в результате торсии и наклона Lv и наложенной тени поперечного отростка на подвздошную кость.
Причины
Люмбализация — аномальное развитие или недоразвитие крестца, которое является нарушением сращивания крестцовых позвонков и закладывается в период нейруляции и эмбрионального развития на 4-5 неделе беременности. Этиогенез до конца невыяснен. Наибольшая роль в этом отводиться негативному воздействию внешних и внутренних, а также факторов риска:
Симптомы
Сдавливание нервных структур позвоночного столба может вызывать болевой синдром и неврологические нарушения. При люмбилизации и сакрализации иногда наблюдается радикулопатия и корешковый синдром по ходу нервных корешков L5 и S1 позвонка, но считается не связанной с костной компрессией. Чаще всего такие аномалии развития позвоночного столба вызывают симптоматику после 40 лет, включающую:
Важно! Аномалии хребта могут не вызывать осложнений в молодости, но существенно снижать качество жизни и вызывать боли в более зрелом возрасте – после 40, поэтому очень важно обратиться к специалисту пока они не приобрели необратимый характер.
Анализы и диагностика
Наиболее выраженная односторонняя форма патологии, поэтому другие аномалии выявляются случайно при плановых обследованиях здоровья. Кроме того во время осмотра ортопед благодаря пальпации может обнаружить максимально болезненные и триггерные точки.
В некоторых случаях возникают трудности при определении принадлежности переходного позвонка, то есть выяснения — он находится в поясничном или крестцовом отделе позвоночника. Наиболее демонстративным методом считается рентгенограмма в различных проекциях, в том числе в косой. Дополнительно назначенными обследованиями может быть МРТ и КТ.
Лечение
Лечение люмбализации обычно направлено на купирование поясничных болей, при этом применяются препараты и процедуры как при терапии межпозвоночного остеохондроза: использование хондропротекторов (Артра, Дона), миорелаксантов центрального действия (Тизанидин, Мидокалм), корректоров микроциркуляции (Актовегин, Троксерутин), противовоспалительных гормональных средств (Преднизолон, Дексаметазон).
Для коррекции осанки могут быть рекомендованы к применению ортопедические корсеты с металлическими вставками.







 Строение позвоночника – сложная система. Когда один элемент выходит из строя, нагрузка падает на остальные, при этом человек испытывает боль, присутствует ограничение подвижности. Чтобы подробнее понимать, что собой представляет то или иное заболевание опорно-двигательного аппарата, стоит изучать не только клинические проявления, но и анатомию. В статье по ссылке изложена подробная информация об анатомии крестцовых позвонков, элементах и функциях крестца.
Строение позвоночника – сложная система. Когда один элемент выходит из строя, нагрузка падает на остальные, при этом человек испытывает боль, присутствует ограничение подвижности. Чтобы подробнее понимать, что собой представляет то или иное заболевание опорно-двигательного аппарата, стоит изучать не только клинические проявления, но и анатомию. В статье по ссылке изложена подробная информация об анатомии крестцовых позвонков, элементах и функциях крестца.