мкк что такое в медицине
Мкк что такое в медицине
При исследовании гемодинамики малого круга кровообращения (МКК) у многих больных пневмонией отмечается умеренная легочная гипертензия, повышенное сосудистое сопротивление.легких и перегрузка правого желудочка. При завершении воспаления и восстановлении бронхиальной проходимости, как правило, происходит нормализация этих показателей.
Нарушения в системе кровообращения при обострении хронического воспалительного процесса у больных ХНЗЛ во многом аналогичны описанным при пневмониях. Вместе с тем они зачастую имеют более стойкий характер и последовательное наращивание выраженности патологических сдвигов показателей в процессе прогрессирования заболевания. На примере ХНЗЛ могут быть рассмотрены изменения сердечно-сосудистой системы на органном уровне, прежде всего гемодинамика МКК и его микроциркуляторное звено.
Известно, что изменения в малом круге у больных ХНЗЛ могут быть связаны как с нарушениями центральной гемодинамики, так и с расстройствами легочной микроциркуляции. По наблюдениям многих авторов у больных с нерезко выраженными нарушениями функции внешнего дыхания, нормальными показателями напряжения кислорода в артериальной крови давление в легочной артерии (ЛА) и МОК не превышают нормальных цифр. Однако умеренная постоянная физическая нагрузка может вызывать у таких больных повышение давления в ЛА, конечно-диастолического давления и работы правого желудочка (ПЖ), минутного объема кровообращения (МОК), т.е. приводить к сдвигам, аналогичным таковым при остром воспалении в легких.
На фоне повторных обострений, при прогрессировании расстройств функции внешнего дыхания, изменения гемодинамики также становятся более выраженными. Возрастающие нарушения бронхиальной проходимости, диффузионной способности и объемных показателей легких, приводящие к хронической гипоксемии и гиперкапнии, могут вызывать развитие умеренно выраженной легочной гипертензии (ЛГ) в покое и повышение давления наполнения ПЖ.
У больных хронической обструктивной болезнью легких роль обострений бронхо-легочной инфекции в патогенезе указанных изменений гемодинамики настолько велика, что эти обострения расцениваются как «гипертонические кризы в малом круге».
При изучении гемодинамики МКК у больных ХНЗЛ многие авторы стремятся оценивать функциональное состояние и нагрузку на ПЖ по уровню давления в ЛА, величине объемного кровотока, толщине миокарда и размерам правых отделов сердца, легочно-сосудистому сопротивлению. Приводятся данные о том, что почти у 20% больных с ЛГ толщина миокарда ПЖ не превышала нормальных значений и, напротив, у трети больных с нормальным давлением в ЛА была выявлена гипертрофия ПЖ. Более того, у некоторых больных отмечалась дилатация ПЖ без сколько-нибудь существенного утолщения стенки ПЖ в условиях нормального уровня давления в ЛА. Считается, что это связано с развитием у больных с хронической бронхо-легочной патологией дистрофических и аутоиммунных процессов в миокарде в результате длительного инфекционно-воспалительного процесса и гипоксии.
При исследовании МОК одни авторы обнаруживали его увеличение как за счет тахикардии, так и вследствие возрастания ударного объема. Другие исследователи, напротив, выявили снижение УО и МОК у больных ХНЗЛ, осложненными ХЛС.
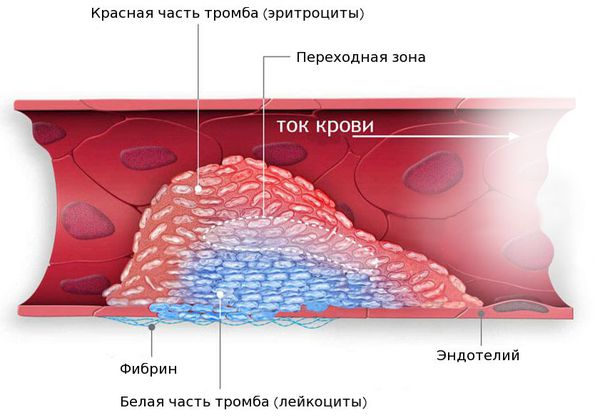
Наблюдаемое при ХНЗЛ увеличение объема циркулирующей крови (ОЦК) может приводить к гемодинамически значимой перегрузке ПЖ. Несмотря на то, что масса эритроцитов может существенно повышаться, отношение объема крови в легких к общему объему циркулирующей крови остается практически неизменным, в отличие от больных с недостаточностью левого желудочка. Объем циркулирующей плазмы и внесосудистой жидкости в легких также увеличивается.
В настоящее время не вызывает сомнения тот факт, что в патогенезе многих ХНЗЛ и, в частности, воспалительного процесса в бронхах и легких расстройства микроциркуляции играют важную, а во многих случаях и решающую роль, определяя в значительной мере клиническое течение и прогрессирование патологического процесса.
Между тем, экспериментальные исследования легочной микроциркуляции значительно опередили исследования ее в клинике. Это отчасти связано с большими методическими возможностями исследования легочного сосудистого русла в острых и хронических опытах на животных и определенным ограничением этих возможностей в клинических условиях.
Как справедливо отмечали А.И. Струков и соавт., микроциркуляторное звено сердечно-сосудистой системы принимает «первый удар» при возникновении патологического процесса, претерпевая изменения еще до появления морфологических признаков заболевания. Общепатологические изменения микроциркуляции схематически делятся на внутрисосудистые нарушения, патологию сосудистой стенки и периваскулярные изменения.
Имеются отдельные сведения о развитии нарушения микроциркуляции при любом воспалительном процессе в легких вне зависимости от их этиологического фактора. Воспаление в легочной паренхиме приводит к замедлению кровотока в мелких сосудах, что связано с трофическими нарушениями их стенок и, как следствие, расширением, а также развитием дисфункции их проницаемости. В.Ф. Егоршин с соавт. дали более точное определение этому состоянию, назвав его «капиллярной трофической недостаточностью».
В литературе имеются данные о нарушениях микроциркуляции, предшествующих клинико-диагностируемой патологии легких. Причины, ведущие к микроциркуляторным нарушениям, сопровождают как воспалительные, так и склеротические процессы в легких. Стойко удерживающиеся функциональные изменения приводят не только к нарушениям микрогемодинамики, но и, в конечном счете, к повышению нагрузки на правые отделы сердца и развитию хронического легочного сердца (ХЛС). При многих ХНЗЛ имеются изменения микроциркуляции пораженной зоны легкого при еще нормальных показателях давления и кровотока в сосудах малого круга, отсутствии клинических и инструментальных признаков перегрузки правых отделов сердца.
Что такое недостаточность митрального клапана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Верещагиной Н. В., врача общей практики со стажем в 28 лет.
Определение болезни. Причины заболевания
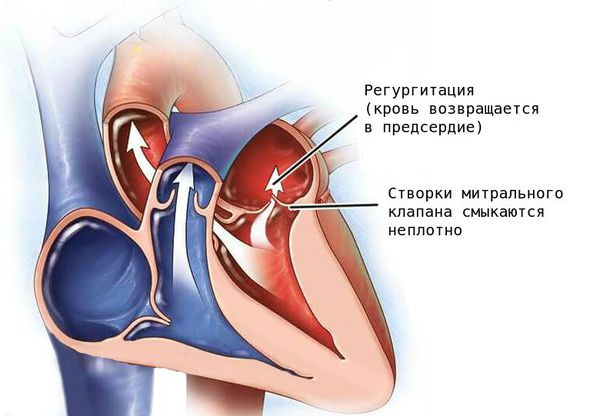
Патология проявляется слабостью, головокружением, ощущением нехватки кислорода и утомлением, так как при заболевании нарушается кровоснабжение головного мозга. Без лечения тяжёлая регургитация митрального клапана может стать причиной сердечной недостаточности и нарушений сердечного ритма (аритмии).
Причины митральной недостаточности:
Симптомы недостаточности митрального клапана
Симптомы заболевания:
Патогенез недостаточности митрального клапана
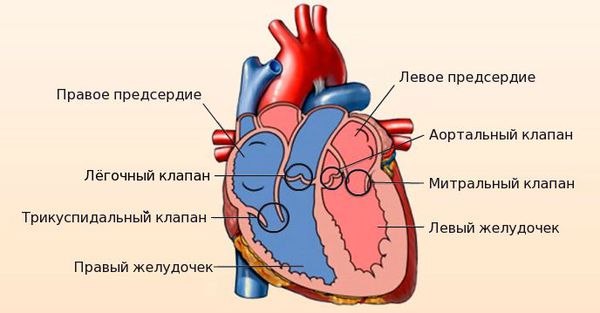
Сердце человека состоит из четырёх камер: правое и левое предсердия, правый и левый желудочки. Между предсердиями и желудочками расположены входные клапаны — трикуспидальный и митральный. На выходе из желудочков находятся похожие по строению выходные клапаны — лёгочный и аортальный.
Клапаны имеют створки, которые открываются и закрываются во время сердечных сокращений. Иногда клапаны не открываются или не закрываются должным образом, при этом нарушается ток крови.
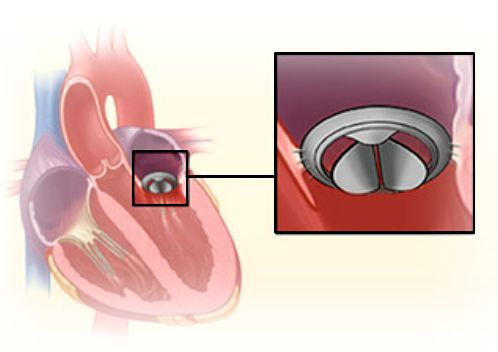
Митральный клапан состоит из двух створок и открывается, позволяя крови течь в левый желудочек. Затем клапан закрывается, чтобы кровь не текла обратно в левое предсердие. При митральной недостаточности этот клапан закрывается неплотно, в результате чего кровь попадает обратно в левое предсердие.
Классификация и стадии развития недостаточности митрального клапана
В течении заболевания выделяют три периода:
С учётом выраженности обратного тока крови выделяют четыре степени митральной недостаточности: с незначительной митральной регургитацией, с умеренной, выраженной и тяжёлой.
Стадии митральной недостаточности:
Осложнения недостаточности митрального клапана
Осложнения порока:
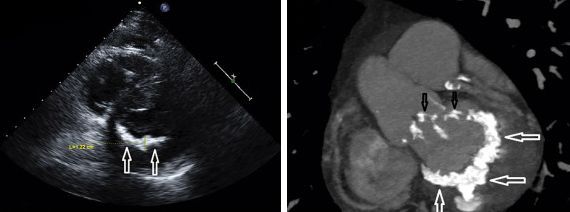
Диагностика недостаточности митрального клапана
При сборе анамнеза кардиолог уточняет:
Лечение недостаточности митрального клапана
При обострении заболевания необходим постельный режим. Также следует принимать препараты, содержащие магний и B6 по две таблетки три раза в день (например, «Магнелис»).
Если беспокоит частый пульс (более 80 ударов в минуту), то назначаются бета-адреноблокаторы, диуретики, антикоагулянты, нитроглицерин.
Если пациент страдает от приступов тревоги, то в качестве симптоматической терапии можно рекомендовать короткий курс феназепама на ночь.
Если развивается сердечная недостаточность и нарушается сердечный ритм, то проводят лечение бета-адреноблокаторами, диуретиками, ингибиторами ангиотензинпревращающего фермента, антикоагулянтами, блокаторами кальциевых каналов.
При значительной недостаточности митрального клапана показано оперативное лечение.
Основные хирургические методы коррекции митральной недостаточности:
Своевременное хирургическое вмешательство позволяет достичь хороших результатов и не допустить развитие осложнений.
Прогноз. Профилактика
При соблюдении рекомендаций врача прогноз благоприятный.
Для профилактики осложнений следует:
При ревматизме и после перенесённой ангины для профилактики недостаточности митрального клапана назначают антибиотик «Бициллин-3». Препарат подавляет развитие стрептококковой и стафилококковой инфекций.
После 40 лет всем пациентам, страдающим недостаточностью митрального клапана, необходимо контролировать уровни фибриногена, РФМК (растворимых фибринмономерных комплексов), D-димера (продукта распада фибрина). Эти анализы нужны для предотвращения тромбоэмболии лёгочной артерии и артерий внутренних органов. При повышении вышеуказанных показателей назначают антикоагулянты.
Если недостаточность митрального клапана обнаружена у ребёнка и его беспокоит слабость, головокружение, расстройство внимания, то рекомендуется временно перейти на домашнее обучение. Таким детям следует избегать чрезмерных физических нагрузок, им разрешена только лечебная физкультура.
Если при проведении Эхо-КГ обнаружено сильное прогибание створок клапана, то необходима консультация у кардиохирурга. Восстановление клапана или его замена могут потребоваться при эндокардите, сердечной недостаточности, нарушениях ритма, сильных болях в грудной клетке, признаках застоя в лёгочной системе (одышке, уменьшении объёма вдоха и ощущении нехватки воздуха).
Ведущие причины повышения давления в малом круге кровообращения у пациентов с дисплазиями соединительной ткани
В статье представлены основные механизмы формирования повышения давления в малом круге кровообращения при дисплазиях соединительной ткани, рассмотрены особенности гемодинамики малого круга кровообращения.
The article presents the main mechanisms of pressure increase in pulmonary circulation in patients with the connective tissue dysplasia: characteristics of hemodynamics of the pulmonary circulation were considered.
Согласно современным представлениям, легочная гипертензия (ЛГ) — это группа заболеваний, характеризующихся прогрессирующим повышением легочного сосудистого сопротивления и давления в легочной артерии, которое приводит к развитию правожелудочковой сердечной недостаточности и преждевременной гибели пациентов [1–3]. По данным ряда авторов, нарушение гемодинамики малого круга кровообращения (МКК) имеет место при дисплазии соединительной ткани (ДСТ) [4, 5].
ДСТ представляет собой уникальную онтогенетическую аномалию развития, которая относится к числу сложных, далеко не изученных вопросов в современной медицине. В основе ДСТ лежат молекулярно-генетические и онтогенетические механизмы, которые приводят к изменению структуры и функции соединительной ткани. Тканевые аномалии онтогенеза тесно связаны как с нарушением синтеза коллагена и фибриллогенеза, так и аномалиями его биодеградации, ферментопатиями, дефектом фибронектина, эластина, гликопротеидов, протеогликанов, а также дефицитом различных кофакторов ферментов (меди, цинка, магния, аскорбиновой кислоты, кислорода и др.), участвующих в образовании поперечных ковалентных связей для стабилизации коллагеновых структур. Системность поражения при ДСТ во многом обусловлена всеобъемлющим распространением в организме самой соединительной ткани, составляющей строму всех органов.
Неполноценность укладки коллагеновых фибрилл, а также слабая степень и неравномерность распространения минерализации при ДСТ создают условия для нарушения опорной функции кости в виде изменения плотности, прочности, эластичности, упругости. Клинически наиболее ярко это проявляется в виде скелетных изменений грудной клетки, позвоночника и костно-суставного аппарата. В основе деформации грудной клетки лежит также неполноценность реберных хрящей в виде дистрофических изменений хондроцитов, появлении хондриновых волокон, не имеющих пучковости, состоящих из рыхло упакованных тонких и толстых волокон, отдельных волокон с продольными щелями.
Начальные признаки скелетных деформаций у большинства пациентов с ДСТ формируются в 5–6-летнем возрасте [6]. С течением времени выраженность и количество костно-мышечных признаков ДСТ нарастают, изменения позвоночника становятся фиксированными, не поддающимися активной и пассивной коррекции [4]. Наиболее распространенными внешними признаками ДСТ у детей школьного возраста и подростков являются так называемые статические деформации: нарушения осанки и сколиозы, прогрессирующие на фоне присоединяющихся плоскостопия и гипермобильности суставов. При этом деформации грудной клетки становятся более выраженными, принимают клинические формы в виде синдрома «прямой спины», вороночной, килевидной, смешанной и др. [6]. Помимо деформаций грудной клетки и позвоночника независимым предиктором формирования торакодиафрагмальных нарушений являются гипотония и гипотрофия мышц, что закономерно приводит к усугублению торакодиафрагмальных изменений при слабости мышечного каркаса.
На скорость прогрессирования данных проявлений ДСТ влияют нерациональное питание детей, стрессы, гиповитаминозы, частые острые респираторные вирусные инфекции, кишечные инфекции, применение антибиотиков, неблагоприятная экологическая обстановка [7].
Морфоонтогенетический процесс характеризуется прогредиентным течением. В результате формирования деформаций грудной клетки и позвоночного столба, нарушений механики дыхания происходит изменение соответствия геометрии торакоабдоминальных полостей, аспирационных функций грудной клетки и диафрагмы, что затрудняет отток крови из верхней полой вены в правое предсердие. Формируется венозный «парадокс», характеризующийся относительным увеличением центрального венозного давления и малым притоком крови в правые отделы сердца. На малый выброс правого желудочка сосуды малого круга отвечают увеличением сосудистого сопротивления с пассивным повышением давления [2, 4].
Уменьшение размеров сердца в узкой деформированной грудной клетке сопровождается снижением сердечного выброса, приводит к активации прессорных рецепторов на снижение давления в аорте. Кроме того, у пациентов с наследственными изменениями обмена веществ происходит нарушение химических, коллоидно-химических процессов, а также биоэнергетических реакций, протекающих при сокращении рабочей мускулатуры. В любой системе организма развитие патологического процесса изменяет афферентное влияние на кардиовазомоторные центры, особенно если имеются отклонения параметров внутренней среды организма (газового состава, электролитного равновесия и пр.). Активация симпатической нервной системы имеет определенное значение на показатели гемодинамики малого круга кровообращения. Не вызывает сомнений, что симпатическая стимуляция реализуется в легких констрикциях артериол, артерий и даже вен, так как тонус легочных сосудов зависит от массы мышечных элементов в их стенках и определяется воздействием на их рецепторы рядом адренергических субстанций: катехоламинов, серотонина, гистамина и др. Раздражение симпатических нервов может вызывать повышение тонуса легочных сосудов с повышением давления в малом круге кровообращения [4, 9].
Деформации грудины, ребер, позвоночника приводят к ограничению амплитуды движения диафрагмы. Смещение диафрагмы на 1 см сопровождается уменьшением объема грудной клетки на 250–270 мл. При снижении объема грудной полости происходит снижение объема плевральных полостей со сдавливанием легких [4]. Уменьшение объема легких на 1 см 3 способствует уменьшению объема вентилируемого воздуха через легкие на 50 мл.
Достаточно длительное время уменьшение объема грудной полости в сочетании с вегетативной дисфункцией, сопровождающейся увеличением частоты дыхательных движений, поддерживают нормальные показатели максимальной вентиляции легких и дыхательного резерва. С утяжелением торакодиафрагмального синдрома увеличивается дыхательный объем (ДО), преимущественно за счет снижения резервного объема вдоха, что тормозит уменьшение жизненной емкости легких (ЖЕЛ) [4]. С возрастом у пациентов происходит усугубление тугоподвижности в реберно-позвоночно-грудинных сочленениях, на этом фоне уменьшается растяжимость легких и количество растяжимой легочной паренхимы, снижается ЖЕЛ и минутный объем дыхания (МОД). Сдавление легких со снижением их объема и вентиляционной способности создает условия для увеличения сосудистого сопротивления за счет редукции сосудистого русла малого круга кровообращения [4, 9]. Снижение функции внешнего дыхания ведет к хроническому кислородному голоданию (гипоксической гипоксии) [4], что также способствует повышению давления в МКК.
Однако известно, что сосудистая сеть МКК является высокоэластичным резервуаром, который оказывает гораздо меньшее сопротивление кровотоку, чем сосуды системной циркуляции. В связи с этим даже троекратное повышение легочного сопротивления не вызывает роста давления в легочной артерии из-за соответствующего снижения сосудистого сопротивления. Таким образом, способность к существенному изменению кровотока без изменения давления является важной особенностью гемодинамики МКК у пациентов с ДСТ: увеличение размера легочного ствола играет важную роль в обеспечении достаточного кровотока [4].
Снижение легочного сосудистого сопротивления при этом позволяет временно снизить постнагрузку на правый желудочек и не требует высокого внутрижелудочкового давления для создания необходимого градиента между правым желудочком и легочной артерией. Относительное повышение сопротивления кровотоку приводит к повышению скорости сокращения правого желудочка. При этом расходуется большое количество энергии, требующее удлинения диастолического процесса, направленного на восстановление энергетических запасов [4].
Учитывая, что количество капиллярной крови в легких находится в тесной зависимости от величины ударного объема, можно предположить, что характерное для пациентов с ДСТ снижение ударного объема, повышение давления в легочных сосудах способствуют уменьшению площади капиллярного русла в легких, что также имеет значение для нарушений гемодинамики малого круга кровообращения [4, 9]. Рост давления в МКК («пассивная» гипертония) является одной из причин повышения периферического сопротивления в результате рефлекторного воздействия с сосудов малого круга на сосуды большого, что, несомненно, влияет на сократительную способность левого желудочка.
На фоне прогрессирования диспластикозависмых изменений у пациентов присоединяются нарушения со стороны бронхолегочной системы: изменяется функция мышечно-хрящевого каркаса трахеобронхиального дерева и альвеолярной ткани, делая их повышенно эластичными, формируется дискинезия стенки воздухопроводящих путей (раздувание на вдохе и коллапс на выдохе), что способствует задержке эвакуации секрета, уменьшению средней скорости воздушного потока в промежутке от бронхов мелкого до бронхов крупного калибра и объема форсированного выдоха за одну секунду. Методы математического моделирования позволили выделить четыре клинических варианта бронхолегочного синдрома при ДСТ: бронхитический, буллезный, гипервентиляционный и торакодиафрагмальный, связанный с развитием типичных изменений вентиляции и легочной гемодинамики [9].
Математический анализ показывает, что на величину среднего давления в легочной артерии достоверно влияют степень и выраженность деформации грудной клетки и позвоночника, приводящие к рестриктивному дистелектазу нижних долей легкого. Уменьшение объема легких при этом приводит к увеличению сосудистого сопротивления. По-видимому, этому способствует не только редукция сосудистого русла, но и изменение хода и формы мелких легочных сосудов и капилляров.
Уменьшение общей площади и общего сечения капиллярной сети легких влечет за собой цепь компенсаторных механизмов, направленных на увеличение поставки кислорода тканям и элиминации углекислого газа из организма. Некоторое увеличение альвеолярной вентиляции (ее резкое увеличение не выгодно из-за нарушения биомеханики экскурсии грудной клетки и диафрагмы — пародоксального дыхания) оказывает существенный прирост удельной перфузии легких.
Нарастание кровенаполнения сосудов малого круга кровообращения до определенного момента может не отражаться на уровне давления в легочной артерии и крупных венах за счет компенсаторного увеличения депонирования крови. Со временем, при более значительном увеличении объема крови и недостаточном снижении сосудистого сопротивления, происходит закрепление и прогрессирование легочной гипертензии [4, 7]. Длительное повышение давления в системе легочной артерии ведет к постепенному утолщению стенок сосудов со снижением их просвета, склерозу легочной паренхимы и ухудшению кровообращения [4].
Повышение давления в системе легочной артерии является пусковым фактором ауторегуляции, основанной на способности миокарда усиливать мощность сокращения и уровень работоспособности в ответ на повышение сопротивления выбросу крови из желудочка без изменения исходной длины мышечного волокна. Снижение емкостных свойств малого круга кровообращения изменяет эффективность работы сердца, так как при пониженной растяжимости сосудистой стенки выброс одного и того же количества крови требует дополнительной затраты энергии. Для компенсации существующих дефектов требуется увеличение минутного объема сердца за счет учащения сердечных сокращений, способствующее повышению легочной перфузии и являющееся основным механизмом компенсации недопоставки кислорода тканям [4, 9].
Ухудшение экстракардиальных условий и нарастание систолического давления в легочной артерии становятся причиной пространственно-функциональной асимметрии сократительной функции миокарда. У пациентов укорачивается период изгнания крови из правого желудочка. А более выраженное сдавление правых отделов сердца деформированными ребрами и грудиной обусловливает увеличение периода расслабления правого желудочка. Вынужденное увеличение интенсивности функционирования кардиоструктур в данных условиях не компенсирует насосную функцию сердца, а развивающаяся при этом диастолическая ригидность с ограничением податливости миокарда, замедлением течения диастолических фаз еще больше ограничивает объемные показатели сердца. В ответ на сложившуюся ситуацию повышается активность правого и левого предсердий (активного наполнения). Несмотря на это, происходит снижение ударного объема крови, уменьшение фракции выброса левого и правого желудочков, что способствует повышению периферического сопротивления. Компенсаторно-приспособительные реакции у данной группы пациентов включают в свой диапазон полный набор как внутрикардиальных, так и интракардиальных сосудистых регуляторных механизмов, однако состояние этих компенсаторных реакций носит характер угрожаемого срыва. Постепенно повышается легочное сосудистое сопротивление, с увеличением давления в легочной артерии, что свидетельствует о снижении сократительной способности миокарда и истощении компенсаторных механизмов.
Необходимость увеличения мощности сокращения правого желудочка на фоне редукции диафрагмального движения и уменьшения эластической тяги легких приводит к нарушению венозного притока к сердцу [4]. Уменьшение объема грудной клетки и редукция движений диафрагмы ведут к снижению передачи энергии накопления сердцу во время диастолы, обеспечивающей быстрое наполнение его полостей, в результате чего происходит уменьшение постсистолического объема в венозном притоке к сердцу. Уменьшение эластической тяги легких при этом сопровождается снижением объема пресистолической фазы наполнения сердца. Усиление мощности сокращения миокарда при его гиперфункции в ситуации «маленький объем сердца — маленький выброс» приводит к увеличению систолического притока. Уменьшение фазы диастазиса является результатом увеличения дебита притока в систолическую фазу.
При ДСТ, сопровождающейся деформацией грудной клетки, систолическое давление в легочной артерии более чем на 1/3 превышает уровень у здоровых лиц, не достигая при этом патологических значений (табл.).
Однако относительно большие значения показателя в сочетании с тенденцией к увеличению размера легочной артерии и размера выносящего тракта правого желудочка свидетельствуют о формировании нарушений гемодинамики МКК [8]. Условия, способствующие этому, имеют прогредиентное течение и приблизительно к 40-летнему возрасту могут привести к формированию классической легочной гипертензии [4, 7].
Патофизиологические изменения, возникающие при этом, формируют в организме своеобразную клиническую симптоматику: быстрая утомляемость, снижение работоспособности и толерантности к физической нагрузке. Хроническая гипоксия клинически выражается в развитии не только астенического синдрома, но и гипотрофии мышечной системы, формировании дистрофических изменений органов, ухудшении функционального состояния всего организма.
Таким образом, повышение давления в малом круге кровообращения является одним из важных механизмов изменений электромеханической активности миокарда, центральной и периферической гемодинамики, венозного притока крови к сердцу при ДСТ [4, 8–10].
Подавляющее большинство авторов считают, что гипертрофия и/или дилятация правого желудочка является следствием повышения сосудистого легочного сопротивления и легочной артериальной гипертензии. Последние определяют возникновение правожелудочковой сердечной недостаточности, а возникновение легочного сердца определяет трудоспособность и продолжительность жизни больных.
Максимально раннее начало коррекции условий, приводящих к повышению давления по МКК, включающее помимо медикаментозной терапии консультирование по питанию, лечебную гимнастику, дозированные физические упражнения, физиотерапию, психокоррекцию, ручной массаж, позволит сохранить качество жизни этих пациентов, предотвратить их инвалидизацию и смертность [9–12].
Литература
ГБОУ ВПО ОмГМУ МЗ РФ, Омск

.gif)