миотоник ребенок что это
Миотонический синдром: как лечить патологию?
Диагностика и лечение миотонического синдрома проводится в центре реабилитации Юсуповской больницы – ведущем медицинском центре Москвы, оснащенном новейшим медицинским оборудованием, позволяющим нашим высококвалифицированным специалистам точно и в короткие сроки обнаружить патологию и подобрать наиболее эффективную индивидуальную схему лечения.
Формы заболевания
При отсутствии лечения даже умеренный миотонический синдром может привести к нарушению осанки, нарушению работы суставов, нарушению деятельности желудочно-кишечного тракта, желчевыводящих путей, хроническим запорам (вследствие поражения мышц передней брюшной стенки).
Ослабление мышечного тонуса может сопровождаться недержанием мочи, развитием близорукости, искривлением позвоночника, остеохондрозом. У больных с миотоническим синдромом отмечается появление интенсивных головных болей, вследствие чего нарушается психика и снижается трудоспособность.
Существует и приобретенная форма миотонии. Она возникает при травмах, полученных в процессе родов, метаболических нарушениях, после перенесенного рахита. Грудные дети не могут разжать пальцы рук, пытаясь захватить предмет, у них отмечается слабая выраженность сосательного рефлекса. У детей постарше возникают трудности с подъемом тела после падений, подвижными играми.
Для выбора грамотного метода лечения миотонического синдрома специалисты Юсуповской больницы проводят предварительное комплексное обследование больных, позволяющее выявить причину, которая спровоцировала развитие данной патологии.
Как проявляется у женщин и мужчин?
Клиническая картина миотонии зависит от того, где локализован очаг поражения. У больных с нарушением активности мышц рук, ног, лица, плеч, шеи, отмечаются сложности с ходьбой, удержанием осанки, речевой функцией, управлением мимикой, приемом пищи.
К общим симптомам миотонического синдрома относят:
Чаще всего болезнь впервые проявляется в детском возрасте. Больным малышам сложнее, чем здоровым детям, держать голову, они позже начинают ходить, разговаривать. Ребенок с миотоническим синдромом не в состоянии нормально контролировать свои движения.
У них отмечается нарушение стула, развитие хронических запоров, дисфункции желчевыводящих протоков и мочевого пузыря.
Миотонический синдром у взрослых может проявляться гипертрофией перенапряженных мышц, увеличением их объема. Больные с миотоническим синдромом часто выглядят как бодибилдеры.
При поражении мышц лица и шеи (шейный миотонический синдром) наблюдается изменение внешнего вида больного, изменение тембра голоса, нарушение глотательных и дыхательных процессов – развивается одышка и дисфагия.
Как обнаружить у взрослых?
Для того, чтобы выявить миотонический болевой синдром, специалисты Юсуповской больницы используют мультидисциплинарный подход с привлечением неврологов, ортопедов, терапевтов, офтальмологов.
В первую очередь врач собирает наследственный анамнез пациента: выясняет сведения о наличии миотонического синдрома у членов семьи больного. Затем с помощью перкуссионного молоточка простукивает мышцы для выявления дефекта.
Для того, чтобы выявить миотоническую реакцию на внешние раздражители (нагрузки, резкие звуки, холод) специалисты Юсуповской больницы проводят специфический тест.
Исследовать биоэлектрические потенциалы, возникающие в скелетных мышцах при возбуждении мышечных волокон, позволяет электромиография.
Для определения параклинических и биохимических показателей проводится анализ крови.
Дополнительно назначается проведение молекулярно-генетического исследования, биопсии и гистологического исследования мышечных волокон.
Как вылечить?
Метод лечения миотонического синдрома напрямую зависит от причины, спровоцировавшей его возникновение.
Больным с приобретенным миотоническим синдромом назначается проведение комплексной терапии, направленной на устранение этиопатогенетических факторов и последствий их воздействия.
Врожденный миотонический синдром считается неизлечимым заболеванием. Для облегчения состояния больных необходимо проведение общетерапевтических мероприятий.
Всем больным назначается симптоматическая терапия, позволяющая нормализовать мышечный тонус, стабилизировать метаболизм в организме, способствующая быстрому восстановлению мышц после сокращения и перенапряжения. Чаще всего рекомендуется прием сосудистых, ноотропных, метаболических и нейропротекторных средств:
Тяжелые случаи требуют применения иммуносупрессивной терапии – внутривенного введения иммуноглобулина, преднизолона, циклофосфамида.
Кроме медикаментозной терапии в клинике реабилитации Юсуповской больницы проводятся лечебные мероприятия, непосредственно воздействующие на мышцы и направленные на их тренировку и укрепление: массаж, лечебная физкультура, закаливание. Ежедневное выполнение гимнастики и сеансов массажа способствует восстановлению мышечной активности, нормализации тонуса мышц, устранению неприятных симптомов миотонического синдрома.
Для лечения миотонического синдрома в клинике реабилитации Юсуповской больницы пациентам назначается проведение физиотерапевтических процедур: озокеритовых аппликаций, электрофоретического воздействия, иглорефлексотерапии, электростимуляции.
Для улучшения самочувствия больных в Юсуповской больнице организовано диетическое питание с низким содержанием солей калия.
В целях профилактики возникновения миотонических атак пациентам рекомендуется по возможности стараться исключить провоцирующие факторы патологии: физическое перенапряжение, конфликтные ситуации, психоэмоциональные всплески, переохлаждение, долгое пребывание в одной и той же позе.
Записаться на прием к специалисту центра реабилитации Юсуповской больницы, получить подробную информацию о методах лечения миотонического синдрома и их стоимости можно по телефону или онлайн на сайте Юсуповской больницы.
Миотоник ребенок что это
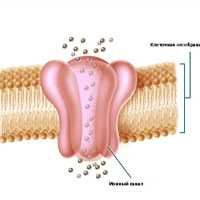
Миотония означает нарушение расслабления скелетной мышцы после ее напряжения и медленный, тонический ответ на механическую или электрическую стимуляцию. Электромиографически миотония характеризуется повторяющимися ответами двигательных единиц, что создает классический рисунок «пикирующего бомбардировщика» (подъем — спад). Миотония вызывается нестабильностью клеточной мембраны мышц и имеет чисто мышечное происхождение.
Она может возникать при некоторых генетических заболеваниях и синдромах, включая миотоническую дистрофию, наиболее часто встречающееся генетическое расстройство, так же как и при «каналопатиях» или расстройствах ионных каналов.
Миотоническая дистрофия (dystrophia myotonica, болезнь Штейна) — относительно часто встречающееся заболевание с частотой 13,5 на 100000 живых новорожденных. Оно передается по аутосомно-доми-нантному механизму и характеризуется сочетанием миотонии с дистрофическими процессами в мышцах. Миотоническая дистрофия — мультисистемное заболевание, поражающее скелетную и гладкую мышечную ткань, а также глаза, сердце, эндокринную систему и центральную нервную систему.
Клинические проявления составляют континуум от легких до тяжелых форм и разделяются на три частично перекрывающих друг друга фенотипа: легкий, классический и врожденный.
а) Клинические проявления классической формы. Клиническая картина миотонической дистрофии вариабельна. У пациентов с легкой миотонической дистрофией 1 типа (ДМ1) могут наблюдаться только катаракта, легкая миотония или сахарный диабет. Они могут жить полноценной активной жизнью, длительность жизни нормальная или немного снижена. При классической миотонической дистрофии заболевание обычно начинается в возрасте двадцати или тридцати лет, реже — после 40 лет. Однако классическая ДМ1 может проявляться и в детском возрасте, когда наблюдаются невыраженные симптомы, такие, как миотоническое лицо и миотония.
Миотония выявляется при постукивании по мышце, например, по тенару или языку, большой палец при этом находится в положении отведения, на языке на несколько секунд после перкуссии остается ямочка. Миотония расслабления выявляется при пожимании руки пациента: пациент отпускает захват, разжимая сгибатели пальцев сгибанием запястья.
Наблюдается характерное распределение мышечной атрофии и слабости. Атрофия начинается с мышц лица — особенно жевательных и височных мышц, что делает лицо пациента длинным и тонким, с пустыми височными ямками,— и грудинноключичнососцевидных мышц. Затем поражается плечевой пояс, и, что характерно, также истончаются плечелучевые мышцы и передние мышцы голени. У некоторых пациентов отмечается незначительная мышечная слабость, даже при наличии видимой атрофии, но если она развивается до достижения возраста 20 лет, высока вероятность ее прогрессирования и развития тяжелой мышечной слабости дистальных отделов в среднем возрасте.
Редко, после нескольких десятилетий течения болезни, миотоническая дистрофия приковывает пациента к инвалидному креслу. У больных с развитой стадией заболевания могут развиться поражения дыхательной мускулатуры и выраженная аспирация (Thornton, 1999).

Обратите внимание на эквиноварусные стопы. Ребенок с легкой формой заболевания, начавшейся в неонатальном периоде (справа).
Обратите внимание на выгнутую «шатровую» верхнюю губу, открытый рот, небольшой птоз и pectum excavatum.
Поражение гладкой мышечной ткани может проявляться снижением моторной функции желудка, характерной жалобой являются запоры. У взрослых могут развиваться облысение, атрофия яичек, гиперинсулинемия и нарушения секреции гормона роста (Hudson et al, 1987). Нарушения сердечной проводимости — наиболее серьезное осложнение из-за опасности ранней смерти, вызванной блокадой проводимости или аритмией. В литературе число пациентов с нарушениями ЭКГ, аритмиями или другой патологией сердца колеблется от 50% до 90% (Hawley et al., 1991; Morgenlanderet al., 1993). Задние катаракты не видны до достижения возраста 8-10 лет даже при осмотре на щелевой лампе, они развиваются позже и могут быть первым и иногда единственным проявлением болезни.
Нарушения интеллекта у пациентов со взрослой формой миотонической дистрофии встречаются редко; но могут наблюдаться нарушения личности в виде замкнутости, обсессивно-компульсивных и пассивно-агрессивных черт (Delaporte, 1998).
Гиперсомния и апноэ во сне относятся к другим характерным, хотя и поздним проявлениям заболевания (Rubinsztein et al., 1998). Продолжительность жизни может быть снижена из-за пневмонии и дыхательной недостаточности или сердечно-сосудистых осложнений, например аритмии (de Die-Smulders et al., 1998).
б) Клинические проявления врожденной формы. Врожденная форма болезни имеет совершенно другую клиническую картину (Hageman А.Т. et al, 1993). Заболевание начинается в пренатальном периоде; примерно в половине случаев развивается многоводие; роды обычно в тазовом предлежании, младенец может быть маленьким для своего срока гестации. Часто встречаются множественные врожденные контрактуры. Гипотония, мышечная слабость и лицевая диплегия с выгнутой кверху «шатровой» губой — наиболее заметные признаки. Из-за поражения межреберных мышц и диафрагмы примерно в половине случаев развивается дыхательная недостаточность, которая обычно рано приводит к смерти.
Состояние выживших младенцев постепенно улучшается, обычно они обретают способность ходить, хотя позже у них развивается прогрессирующая миопатия в классической форме. Миотония никогда не развивается до достижения возраста 3-4 лет, даже по данным ЭМГ, часто и значительно позже. У менее тяжело пораженных пациентов, переживающих неонатальный период, в большинстве случаев присутствуют психические нарушения, которые обычно связаны с расширением желудочков и церебральная атрофия (Regev et al., 1987).
Тяжелые и относительно легкие формы врожденной миотонической дистрофии могут наблюдаться у кровных родственников.
в) Диагностика и лечение. Существует два основных генетических варианта миотонической дистрофии — ДМ1 и ДМ2. ДМ1 вызывается увеличением тринуклеотидной последовательности ЦТГ гена миотонин-протеинкиназы, DMPK. Длина цепочки ЦТГ, превышающая 35 последовательностей, является аномальной. Молекулярное генетическое тестирование выявляет мутации почти у 100% больных, тестирование используется в клинике для диагностики, в том числе и пренатальной. Как и при других заболеваниях, вызываемых удлинением ДНК, наблюдаются влияние пола и постепенное ухудшение при передаче по наследству.
В последующих поколениях длина повторяемого участка обычно увеличивается, особенно при передаче по материнской линии. Существует стойкая корреляция между длиной участка, возрастом дебюта заболевания и тяжестью клинической картины, самые длинные участки вызывают врожденные формы болезни (Jaspert et al., 1995; Takahashi et al., 1996). Классическая ДМ1 вызывается при количестве повторов в 100-1000, врожденная миотоническя дистрофия связана с числом повторов >2000. В подавляющем большинстве случаев врожденная ДМ1 наследуется от матери. Увеличение числа повторов ЦТГ вызывает аномалию процессинга транскриптов РНК, нарушает альтернативный сплайсинг и уровень экспрессии других генов, что отражается различными проявлениями болезни (например, поражение хлоридных каналов вызывает миотонию, аномалии инсулиновых рецепторов приводят к диабету) (Ranum и Day, 2004).
Миотоническая дистрофия 2 типа (ДМ2, ранее проксимальная миотоническая миопатия) гораздо более редкое заболевание, встречающееся чаще всего у взрослых. Она также наследуется по аутосомно-доминантному типу и вызывается увеличением количества последовательностей ЦЦТГ интрона 1 гена ZNF9, кодирующего протеин «цинкового пальца» 9 (Thornton et al., 1994; Udd et al., 1997; Liquori et al., 2001). ДМ2 также характеризуется клиническими и электрофизиологическими проявлениями миотонии, катарактами, облысением лобной области у мужчин, нарушением сердечной проводимости и эндокринопатиями. В отличие от ДМ1, тяжелой врожденной формы ДМ2 не существует.
Иногда миотоническую дистрофию необходимо дифференцировать с другими формами наследственных дистальных миопатий, в том числе с миозитом с включенными тельцами, миофибриллярной миопа-тией и миопатией Мийоши. У младенцев дифференциальная диагностика сложнее, хотя постановке правильного диагноза помогают общий вид младенца и поражение лица. Пациенты с врожденными миопатиями и с врожденными мышечными дистрофиями могут выглядеть очень похожими на больных с миотонической дистрофией. Обследование матери, особенно на предмет миотонии, является главным диагностическим исследованием, хотя иногда у матери через месяцы или годы после рождения больного младенца может и не выявляться миотония, даже при ЭМГ.
Если длина последовательности ЦТГ DMPK в нормальных пределах, и если после молекулярного тестирования на ZNF9 исключена ДМ2, для выявления других причин заболевания мышц часто необходимо выполнить ЭМГ, определить уровень сывороточной КК и/или провести исследование биоптата мышечной ткани.
Большое значение имеет наблюдение пациентов с миотонической дистрофией, включая ежегодное выполнение ЭКГ и/или холтеровского мониторирования с целью выявления нарушений сердечной проводимости, а также измерение уровня глюкозы крови натощак и содежания гликозилированного гемоглобина для скрининга диабета. Миотония редко бывает настолько тяжелой, чтобы требовалось лечение (Ricker et al, 1999). Используются прокаинамид, хинин и мексилетин.
Редактор: Искандер Милевски. Дата публикации: 14.1.2019
Миотонический синдром
Длительность миотонической атаки может быть продолжительностью от секунд до минут и по интенсивности колебаться от небольшого дискомфорта до выраженного нарушения двигательных возможностей. Как правило, миотоническая атака возникает после интенсивной физической нагрузки или после длительного периода отдыха, но иногда возникает как реакция на низкие температуры или даже резкий звук.
При миотонии идет вовлечение только скелетной мускулатуры, выполняющей произвольные движения. Таким образом, миотоническая атака может возникнуть только при выполнении осознанных движений, но не поражает мышцу сердца или мышечные структуры пищеварительного тракта. В зависимости от типа и серьезности миотония может возникнуть в ногах, лице, руках, в плечах, стопе, в мышцах век глаз и даже способности говорить четко.
Как правило, миотонические синдромы являются генетически детерминированными и могут быть у любого человека. Миотонические нарушения могут быть как у женщин, так и мужчин и в любом возрасте могут быть симптомы миотонических атак. В зависимости от выраженности миотонических симптомов первые признаки этих нарушений могут появиться в подростковом возрасте или у взрослых. Наследование миотонических синдромов происходит двумя путями аутосомально-доминантным генетическим паттерном или аутосомально-рецессивным генетическим паттерном.
Аутосомально доминантное наследование
Нарушения, связанные с аутосомально-доминантным наследованием обычно проявляется в каждом поколении без исключений. Аутосомальный означает то, что генетическая ошибка может располагаться на любой хромосоме, в каждой клетке организма, за исключением половых хромосом. Доминантный означает, что достаточно одного родителя носителя дефектного гена для передачи заболевания по наследству. И так как нарушения могут передаваться любым родителем, то любой ребенок от родителя с генетическим дефектом имеет 50% шанс наследовать это нарушение. Выраженность нарушения и возраст дебюта могут варьировать в зависимости от конкретного индивидуума.
Аутосомально-рецессивное наследование
При аутосомально-рецессивном наследовании заболевание появляется в одном поколении и обычно без наличия семейного анамнеза этого состояния. Оба родителя могут быть носителями этого гена. Носитель дефектного гена может не отмечать какой-либо симптоматики. Рецессивность означает то, что для проявления этого гена и заболевания необходимо, чтобы у обоих родителей был дефектный ген. Дети обоего пола могут наследовать дефектный ген по этому типу наследования. При каждой беременности у 25 % детей есть вероятность наследования дефектного гена от обоих родителей. Если ребенок наследует дефектный ген от одного родителя, то он будет носителем дефектного гена, но, скорее всего, проявляться это симптомами не будет. В 50% случаев ребенок будет носителем гена. В то же время вероятность того, что ребенок не наследует дефектный ген и не будет носителем и не будет иметь клиническую манифестацию, составляет 25%.
Виды миотоний
Миотония конгенита
Миотония конгенита наиболее часто встречающаяся непрогрессирующая форма миотонического синдрома и вызвана мутацией гена, отвечающего за натриевые ионные каналы мышц. Эта форма миотонии не оказывает влияние на продолжительность жизни и имеет незначительное влияние на структуру тела или рост опорно-двигательного аппарата. Существует две формы миотонии конгенита в зависимости от типа наследования.
Частой и довольно тяжелым типом миотонии конгенита является генерализованная миотония Бейкера, и наследование этого заболевания происходит по аутосомально-рецессивному типу. Дебют этой формы миотонии бывает в детстве или раннем подростковом возрасте, но иногда при тяжелом течение дебют может быть и в раннем детском возрасте. Симптоматика может нарастать прогрессивно, в течение нескольких лет после постановки диагноза или постепенно нарастать до достижения пациентом двадцатилетнего возраста.
Основным симптомом обеих заболеваний является генерализованная миотония, вызванная произвольными движениями. Как правило, такая симптоматика провоцируется значительной физической нагрузкой или наоборот длительным периодом отдыха и мышечной релаксации. Миотония более выражена в ногах, что вызывает затруднения при ходьбе и иногда даже падения. Также миотонией бывают охвачены мышцы плечевого пояса и головы, что может вызвать затруднения при хватании предметов, жевании или мигании. В редких случаях при миотонии Бейкера может быть обездвиживающая слабость, появляющаяся после миотонической атаки.
После миотонической атаки при обоих типах миотонии снять скованность можно с помощью повторных движений в скованных мышцах. Как правило, скованность увеличивается после нескольких первых сокращений заинтересованных мышц, а затем после пяти сокращений миотоническая скованность исчезает, что позволяет восстановить нормальную работу мышц на определенный промежуток времени. Это эффект называется эффектом разминки (разогрева) и позволяет людям с миотонией заниматься тяжелыми физическими нагрузками и силовыми видами спорта.
И хотя миотония конгенита не оказывает значительного влияния формирование опорно-двигательного аппарата, в то же время миотония влияет на размер определенных мышц. Обе миотонии Бейкера и Томсена могут вызывать необычное увеличение размеров скелетных мышц, особенно в области ног ягодиц, но также и в области рук плеч и мышц спины. Такое увеличение может считаться мышечной гипертрофией и иногда такие пациенты выглядят как настоящие атлеты. При миотонии Бейкера гипертрофия мышц более выражена, чем при миотонии Томсена.
Парамиотония конгенита
Эта миотония является редкой патологией, связанной нарушением натриевых каналов и передающаяся по аутосомно-доминантному типу. Этот тип миотонии не сокращает продолжительность жизни, и интенсивность миотонии сохраняется стабильной в течение жизни. Дебют заболевания возникает в период между рождением и ранним детским возрастом. Характерным симптомом парамиотонии конгенита является генерализованная миотоническая скованность, которая в большей степени поражает руки и лицо, а также области шеи и руки. Так же, как и при других непрогрессирующих миотониях, парамиотония конгенита провоцируется интенсивными произвольными нагрузками, а в некоторых случаях провоцируются низкой температурой. Во многих случаях, миотонические атаки индуцированные холодом и связанную с ними мышечную скованность можно снять теплом.
Атаки миотонической скованности часто сопровождаются обездвиживающей слабостью в заинтересованных зонах. Слабость может быть более длительной, чем эпизод миотонической скованности, ослабляя мышцы на период от нескольких минут до нескольких часов. Но слабость не характерна для парамиотонии конгенита. Кроме того, в отличие от других непрогрессирующих форм миотонии, для парамиотонии не характерно наличие эффекта разминки, при котором происходит снижение скованности после нескольких сокращений мышц. Наоборот, миотоническая скованность обычно увеличивается после продолжающейся активности мышц, что еще больше снижает двигательную активность. Этот феномен обычно называют парадоксальной миотонией.
Синдром Шварц Джемпела
Причина синдрома Шварца-Джемпела не известна. Не исключается, что этот вид миотонии является разновидностью мышечных нарушений, а также возможно иметь связь с нарушениями в нервной системе или является сочетанием нарушениям в мышцах и нервах.
Диагностика
Даже на основании физикального обследования врач может провести определенные диагностические тесты, такие как миотоническая реакция на нагрузку, воздействие холодом или другие стимуляции. Но очень важно диффенцировать эти миотонии с прогрессирующими заболеваниями, такими как миотонические дистрофии. И для дифференциального диагноза необходимы специальные методы исследования. Эти исследования включают проведение ЭМГ, который позволяет определить электрическую активность мышечных ткани; лабораторные исследования (анализы крови и анализ ДНК) биопсию мышц, которая бывает иногда необходима для окончательного диагноза мышечного заболевания.
Лечение
В настоящее время не существует методов лечения, позволяющих избавиться полностью от какого либо миотонического синдрома. Лечение носит симптоматический характер. Если миотонические атаки становятся интенсивными, возникает необходимость применения медикаментов, позволяющих снизить симптоматику. Наиболее известным препаратом является мексилитен, а также такие препараты как гуанин, прокаинамид, тегретол, фенитоин. Но все эти препараты имеют массу побочных эффектов и поэтому их длительное употребление не желательно. Наиболее оптимально, когда пациент знает провоцирующие миотонические атаки факторы и старается по возможности избегать провоцирующих ситуаций, а после атак дает возможность мышцам восстановиться с помощью отдыха.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Миотоник ребенок что это
Миотония — замедленная релаксация мышцы после её сокращения. Выявляется клинически и при ЭМГ.
Дистрофическая миотония относительно распространённое заболевание наследуется по аутосомно-доминантному типу и вызвано «экспансией» повторов нуклеотидных триплетов. Это значит, что в поколениях может наблюдаться эффект антиципации, особенно при наследовании от матери. У новорождённых заболевание проявляется гипотонией, нарушениями питания и дыхания из-за мышечной слабости. В таком случае целесообразно исследовать мать на предмет миотонии. Первые симптомы проявляются при рукопожатии — больной медленно разжимает кисть, что облегчается сгибанием кисти в запястье.
Метаболические миопатии у детей
Метаболические изменения могут влиять на мышцы накоплением вещества, либо путём его депонирования, либо из-за недостаточности ферментов его расщепления. Проявляются синдромом «вялого» ребёнка, у детей старшего возраста — в виде мышечной слабости или мышечных судорог при физической нагрузке. Основные причины:
• Болезни накопления гликогена.
• Нарушения липидного обмена. Жирные кислоты — важный источник энергии для мышц. Окисление жирных кислот происходит в митохондриях, и нарушение этого процесса приводит к слабости. Карнитин является обязательным переносчиком длинных цепочек жирных кислот в митохондрии для их расщепления и дефицит карнитина вызывает слабость.
• Митохондриальные цитопатии — редкие заболевания, закодированные в наследуемой от матери мДНК. Миопатия может быть основным проявлением, либо заболевание становится мультисис-темным, с лактат-ацидозом и энцефалопатией. Диагностически ценным является анализ мДНК.
Врожденные миопатии
Проявляются при рождении или в грудном возрасте в виде генерализованной мышечной гипотонии и слабости. Названия заключают в себе изменения, обнаруживаемые при мышечной биопсии или электронной микроскопии. Они включают:
• немалиновая (палочковидная) миопатия;
• болезнь центрального стержня;
• врождённая миопатия с диспропорцией типов волокон.
Активность КФК нормальная или слегка повышенная.
Синдром «вялого» ребёнка
Персистирующую гипотонию у грудных детей можно выявить при подъёме ребёнка, который стремится выскользнуть из рук или висит, как тряпичная кукла, при поддерживании ребёнка в положении лёжа. Отмечают выраженное запаздывание подъёма головы из положения лёжа с помощью рук. Клиническое обследование помогает определить уровень поражения — корковый или нейромышечный. Миотония центрального генеза связана с низким тонусом мышц туловища и сохранным тонусом в конечностях.
Признаки дисморфогенеза свидетельствуют о генетической причине. Поражения периферического двигательного нейрона можно заподозрить при наличии позы лягушки, слабых антигравитационных движениях и отсутствии рефлексов.
Причины синдрома «вялого» ребёнка:
• Корковые.
— ГИЭ.
— Корковые мальформации.
• Генетические.
— Синдром Дауна.
— Синдром Прадера-Вилли.
• Метаболические.
— Гипотиреоз.
— Гипокальциемия.
Нейромышечные заболевания у детей:
• Включают заболевания клеток переднего рога, периферических нервов, нейромышечной передачи и мышц.
• Проявляются мышечной слабостью, которая может манифестировать вялостью, замедленными движениями, неуверенной походкой или мышечной утомляемостью.
• При спинальной мышечной атрофии — дегенерация клеток переднего рога, приводящая к прогрессивной слабости и атрофии скелетных мышц; фасцикуляции мышц языка помогают при постановке диагноза.
• При НМСН — медленное прогрессирование, симметричные атрофии дистальных мышц.
• При острой поствоспалительной полинейропатии (синдроме Гийена—Барре) — восходящая симметричная слабость с отсутствием рефлексов и нарушениями в чувствительной и вегетативной сферах, бывают бульварный паралич и угнетение дыхания.
• При параличе лицевого нерва поражения периферического нейрона вызывают слабость нижней и верхней лицевой мускулатуры, тогда как поражения центрального нейрона не влияют на мышцы лба.
• Ювенильная миастения обычно проявляется после 10 лет в виде офтальмоплегии и птоза, обеднения мимики и затрудения при жевании.
• Миодистрофия Дюшенна наследуется по рецессивному Х-сцепленномутипу и проявляется утиной походкой и затруднением при подъёме по лестнице.
• Дерматомиозит обычно проявляется в 5-10 лет недомоганием и симметричной проксимальной мышечной слабостью, гелиотропной сыпью на веках.
• Дистрофическая миотония наследуется по аутосомно-доминантному типу, проявляется у новорождённых в виде гипотонии и нарушений питания и дыхания в связи с мышечной слабостью, у более старших детей — атрофией мимических мышц (миопатическое лицо), задержкой психического развития и миотонией (замедленной релаксацией после мышечного сокращения).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021