место прикрепления к плаценте эксцентричное что значит
Роды и родоразрешение, осложнившиеся патологическим состоянием пуповины
Общая информация
Краткое описание
Утвержден Протоколом заседания Экспертной комиссии
по вопросам развития здравоохранения МЗ РК
№23 от 12 декабря 2013 года
Предлежание пуповины – ситуация, когда петли пуповины расположены ниже предлежащей части плода при целом плодном пузыре, а выпадение пуповины – при отсутствии плодного пузыря.
Длинной принято считать пуповину более 70 см.
Название протокола: Роды и родоразрешение, осложнившиеся патологическим состоянием пуповины
Код протокола:
Коды МКБ-10:
069 Роды и родоразрешение, осложнившиеся патологическим состоянием пуповины:
069.0 Роды, осложнившиеся выпадением пуповины.
069.1 Роды, осложнившиеся обвитием пуповины вокруг шеи со сдавлением.
069.2 Роды, осложнившиеся запутыванием пуповины (запутывание пуповиной двойни в одном амниотическом пузыре, узел пуповины).
069.3 Роды, осложнившиеся короткой пуповиной.
069.4 Роды, осложнившиеся предлежанием сосуда (vasapraevia).
069.5 Роды, осложнившиеся повреждением сосудов пуповины (ушиб пуповины, гематома пуповины, тромбоз сосудов пуповины).
069.8 Роды, осложнившиеся другими патологическими состояниями пуповины.
069.9 Роды, осложнившиеся патологическим состоянием пуповины неуточненным.
Р02 Поражение плода и новорожденного, обусловленные осложнениями со стороны плаценты, пуповины и плодных оболочек (выпадение пуповины, другие сдавления пуповины (узел и др.), другие и неуточненные состояния пуповины (короткая и др.)
Дата разработки протокола: 18.04.2013
Сокращения, используемые в протоколе:
ПС – перинатальная смертность
ВП – выпадение пуповины
ОП – обвитие пуповины
ВПР – врожденные пороки развития
ЗРП – задержка развития плода
Категория пациентов: беременные женщины, роженицы.
Пользователи протокола: врачи акушер-гинекологи, сонографисты, неонатологи, акушерки.
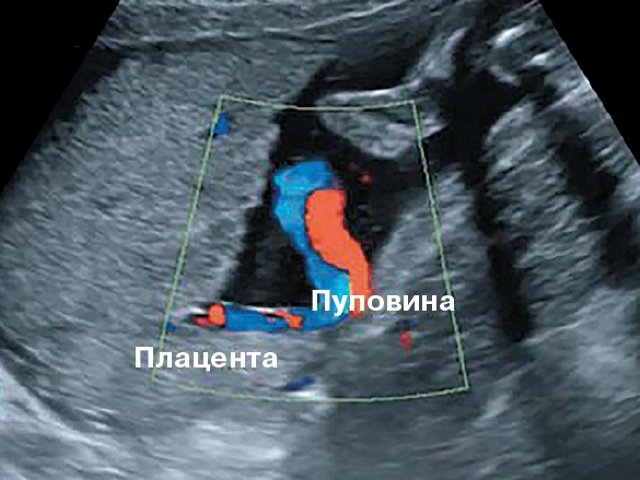
Пуповина – норма и патология
Пуповина представляет собой спиралевидно закрученную трубку, которая соединяет плод с плацентой. Снаружи пуповина покрыта плодными оболочками. Она содержит две артерии и одну вену.
По вене пуповины течет артериальная кровь, несущая кислород к органам плода. По пупочным артериям течет венозная кровь от плода к плаценте, эта кровь содержит продукты обмена веществ плода. Сосуды пуповины находятся в особом студнеобразном веществе, которое фиксирует их и предохраняет от травм, а также осуществляет обмен веществ между кровью плода и амниотической жидкостью. Пуповина начинает формироваться с 2–3 недели беременности и растет вместе с малышом. К моменту рождения ее длина составляет 45–60 см (длина пуповины в среднем соответствует росту ребенка), а диаметр — 1,5–2 см.
Пуповина может по-разному прикрепляться к плаценте. В одних случаях прикрепление происходит в центре плаценты (центральное прикрепление), в других — сбоку (боковое прикрепление). Иногда пуповина прикрепляется к плодным оболочкам, не доходя до самой плаценты (оболочечное прикрепление). В этих случаях сосуды пуповины подходят к плаценте между плодными оболочками. Такое прикрепление плаценты является фактором риска по возникновению плодово-плацентарной недостаточности.
У пуповины могут быть и такие особенности, как истинные и ложные узлы. Ложные узлы представляют собой местные утолщения пуповины вследствие варикозного расширения вены пуповины или скопления вартонова студня. Они не влияют на развитие плода и процесс родов. Истинные узлы пуповины образуются на ранних сроках беременности, когда плод еще мал, что позволяет ему проскочить через петлю пуповины. Истинные узлы пуповины могут повлиять на исход родов. При натяжении пуповины узел затягивается, прекращаются поступление и отток крови по сосудам. В этом случае возникает острая гипоксия плода.
Патологией развития пуповины является также состояние, при котором сформирована только одна артерия пуповины вместо двух, у некоторых плодов с одной артерией пуповины наблюдаются различные пороки развития. Причиной такого формирования пуповины могут стать факторы, вызывающие пороки развития плода — так называемые тератогенные факторы (химические вещества, некоторые лекарственные препараты, ионизирующая радиация, генетические заболевания родителей).
Некоторые проблемы могут возникнуть и в связи с укорочением пуповины. Укорочение пуповины можно подразделить на абсолютное и относительное. При абсолютном укорочении пуповины длина пуповины составляет менее 45 см. В течение беременности это состояние никак не сказывается на развитии малыша. Во время родов как при относительной, так и при абсолютной короткости пуповины из-за ее натяжения преждевременно может отслоиться плацента, которую пуповина тянет за собой, что создает прямую угрозу жизни плода.
Ложное укорочение пуповины возникает при обвитии пуповины вокруг шеи и туловища плода. Причиной обвития пуповины может являться чрезмерно большая ее длина (более 70 см), а также повышенная двигательная активность плода, которая может быть связана с хронической внутриутробной гипоксией плода. Причины хронической нехватки кислорода различны — это и заболевания матери, и заболевания плода, и патология плаценты. Обвитие пуповины может быть однократным, двукратным и даже трехкратным. Во время беременности это состояние, как правило, не влияет на плод, но во время родов могут возникнуть проблемы. Натяжение или пережатие сосудов пуповины приводит к нарушению тока крови.
Такие состояния, как укорочение пуповины (абсолютное и относительное) и истинные узлы пуповины, во время родов могут привести к острой внутриутробной гипоксии плода. Она проявляется изменением числа сердцебиений. (В норме сердцебиение плода составляет 120–160 ударов в минуту). При возникновении острой внутриутробной гипоксии плода в околоплодных водах появляется первородный кал (меконий), воды окрашиваются в зеленый цвет. Появление всех этих симптомов требует неотложной терапии. В первую очередь необходимо устранить причину гипоксии, что достигается путем скорейшего родоразрешения. Метод родоразрешения зависит от периода родов и оттого, как далеко продвинулась предлежащая часть плода (головка или тазовый конец) по родовым путям. Если острая гипоксия возникла во время беременности или в первый период родов, женщине делают кесарево сечение. Во втором периоде родов, когда головка или тазовый конец уже близко к выходу из малого таза, применяют различные акушерские пособия, ускоряющие завершение второго периода родов.
К счастью, подобное состояние возникает не часто. Поэтому обвитие пуповины и узлы пуповины не являются абсолютным показанием к плановой операции кесарева сечения (абсолютную короткость пуповины диагностировать до родов невозможно). Эти состояния являются относительным показанием к операции, т.е. кесарево сечение делают лишь в тех случаях, когда кроме них, имеются еще и другие относительные показания к операции (возраст женщины старше 30 лет, нетяжёлые формы гестоза и т.п.).
Единственным методом, позволяющим предположить патологию пуповины, является ультразвуковое сканирование. С помощью УЗИ можно выявить аномалии пуповины, такие, как неправильное развитие сосудов (единственная артерия пуповины), истинные и ложные узлы пуповины, обвитие пуповиной. А вот длину пуповины во время беременности определить практически невозможно.
Особо надо сказать о диагностике обвития пуповины. Порой при исследовании видны только петли пуповины в области шеи, но определить, обвивают ли они шею, невозможно. В этих случаях помогает допплерометрическое исследование, в ходе которого можно изучить движение крови по сосудам — в том числе и пуповины. Кроме того во время родов используют метод кардиотокографии, который позволяет следить за числом сердечных сокращений, или выслушивают сердце¬биение плода при помощи стетоскопа.
Таким образом, во время беременности патологию пуповины можно лишь заподозрить. Однако своевременно проведенные ультразвуковые исследования помогут врачам сделать ваши роды безопасными.
Оболочечное прикрепление пуповины без предлежания сосудов при одноплодной беременности: пренатальная ультразвуковая диагностика и вопросы тактики
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
Оболочечное прикрепление пуповины (ОПП, velamentous cord insertion) – прикрепление пуповины к амниальной оболочке с фрагментом аберрантных сосудов, проходящих до плаценты в амниально-хориальном пространстве.
Частота ОПП по данным патологоанатомического исследования и по наиболее значимым пренатальным исследованиям составляет 1–1,5% при одноплодной и 6% при многоплодной беременности [1, 2].
Описывают различные типы ОПП в зависимости от наличия или отсутствия расщепления межоболочечно расположенных сосудов [3]. В руководстве М.В. Медведева оболочечное прикрепление и расщепленное прикрепление описаны как два раздельных варианта [4]. Мы в своей работе выделили два типа: фиксированный и свободный [5].
Обоснованием выделения ОПП как аномального являются результаты исследований, где отмечены повышенная частота экстренных кесаревых сечений, замедления роста плода, недоношенности, врожденных аномалий, низких баллов по шкале Апгар и отслойки плаценты [6–9].
В то же время общепринятая тактика оперативного родоразрешения является принятой только при наличии предлежания сосудов. При ОПП без наличия vasa previa отсутствует общепринятая установленная тактика времени и метода родоразрешения. Мы также не нашли работ с дифференцированным подходом к оценке исхода беременности в зависимости от ОПП.
Представляем свой опыт пренатальной диагностики оболочечного прикрепления пуповины.
Материалы и методы
Наше исследование носило характер ретроспективного. Были включены все случаи ОПП при одноплодной беременности без предлежания сосудов, выявленные нами при ультразвуковом исследовании (УЗИ) во II–III триместрах беременности и подтвержденные при родоразрешении.
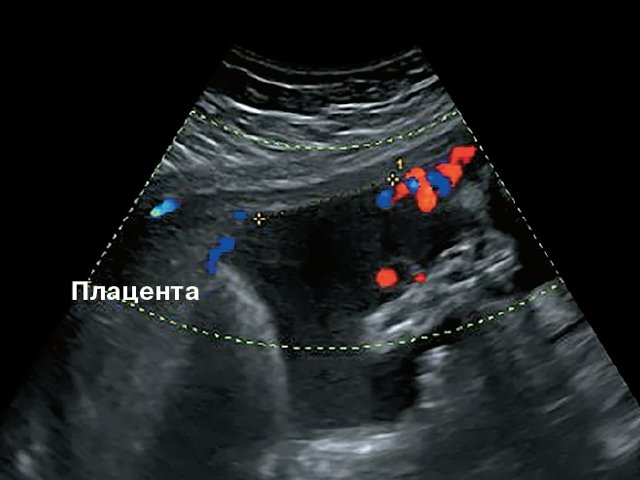
Согласно рекомендациям Российской ассоциации врачей ультразвуковой диагностики в акушерстве и гинекологии, мы в своей практике определяем место прикрепления пуповины во II и III триместрах у всех пациенток с оценкой, при необходимости, области внутреннего зева с использованием цветового допплеровского картирования (ЦДК).
Прикрепление пуповины при УЗИ нами классифицируется как:
Во всех случаях при установлении краевого или ОПП уровень расположения места прикрепления относительно внутреннего зева оценивали как нижняя, средняя или верхняя треть полости матки.
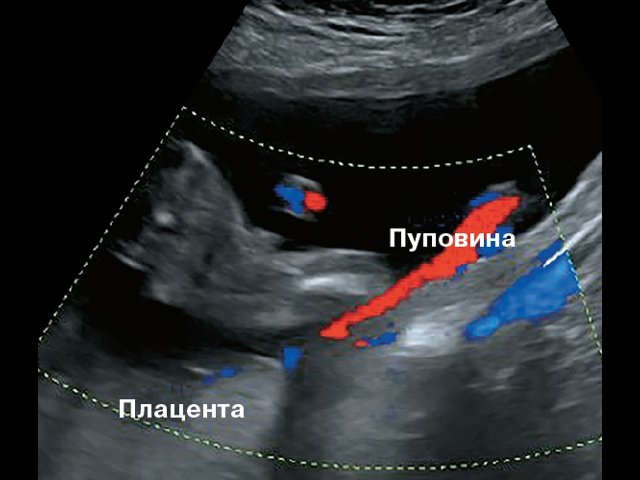
Оболочечное прикрепление пуповины мы подразделяли на два типа. Фиксированный тип, когда пуповина прикрепляется к оболочкам пристеночно со стороны одного края плаценты, а сосуды, проходящие до плаценты, расположены межоболочечно, но фиксированы к стенке матки. В случаях, когда ход этих сосудов оказывается над проекцией внутреннего зева, это определялось как предлежание сосудов (vasa previa). Второй тип ОПП – свободный, когда пуповина прикреплена к амниальной оболочке с последующим свободным расщепленным ходом сосудов от пупочного ствола до плаценты.
УЗИ проводились на современных сканерах с использованием конвексного датчика RAB 2–5 МГц и применением ЦДК.
Результаты
Частота выявления ОПП в нашем исследовании составила 0,73% (21/2872). Средний возраст пациенток был 24 года (интервал 22–30 лет), срок гестации при установлении диагноза составил в среднем 29 нед (интервал 21–34 нед). Во всех наблюдениях при УЗИ определен один плод без видимой патологии (только в одном наблюдении дополнительно у плода была выявлена правая дуга аорты), параметры фетометрии, толщина, структура плаценты соответствовали гестационному сроку, сердечная деятельность и количество вод нормальные. В одном наблюдении была выявлена двудолевая плацента. В таблице 1 представлены результаты УЗИ и исходы беременности у пациенток, включенных в исследование.
| № наблю- дения | Срок беременности при УЗИ (нед, день) | Беременность / роды / дети | Плацента: расположение / отношение к зеву | Пуповина: тип ОПП / уровень прикрепления | Исход беременности: срок / метод / пол / масса тела / шкала Апгар, развитие |
|---|---|---|---|---|---|
| 1 | 26 | 2 / 1 / 1 | Передняя / ко дну | Пристеночный / средняя треть | 38,5 / КС / жен / 2850 г / 7–8 баллов, норма |
| 2 | 21 | 3 / 0 / 0 | Справа по ребру / ко дну | Пристеночный / средняя треть | 39,1 / муж / 3250 г / 8–9 баллов, норма |
| 3 | 22 32,4 | 2 / 2КС / 2 | Передняя / ко дну | Пристеночный / средняя треть | 38,5 / КС / муж / 3630 г / 7–8 баллов, норма |
| 4 | 27 32 | 2 / 1КС / 1 | Передняя / ко дну | Пристеночный / верхняя треть | 39,6 / 3050 г / норма |
| 5 | 33 | 1 / 0 / 0 | Две доли: передняя и задняя / ко дну | Свободный / средняя треть | 37 / КС / муж / 2800 г / 8–9 баллов, норма |
| 6 | 33 | 1 / 1 / 1 | Задняя / ко дну | Свободный / средняя треть, 20 мм | 39 / муж / 3100 г / 7–8 баллов, норма |
| 7 | 32,2 | 1 / 0 / 0 | Передняя справа / ко дну | Свободный / средняя треть, 30 мм | 38 / КС / 3250 г / норма |
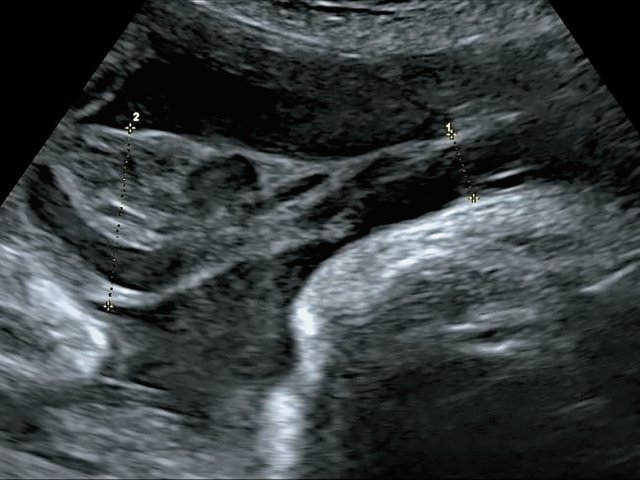
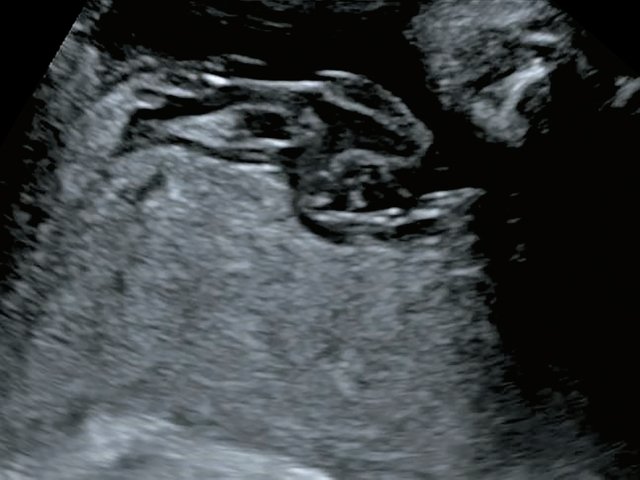
В четырех наблюдениях (№ 1–4 по таблице) при УЗИ выявлен тип фиксированного пристеночного ОПП с расположением места прикрепления в средней трети полости матки. Длина аберрантных сосудов была в пределах 10–55 мм (рис. 1).
Во всех этих случаях родоразрешение произошло в доношенные сроки 37–39,1 нед. Родоразрешение естественным путем имело место в 2 случаях в 39 и 39,1 нед. Также в 2 случаях родоразрешение проведено методом кесарева сечения в плановом порядке, из них в одном – по поводу наличия двух кесаревых сечений в анамнезе, а в другом по желанию семьи. Исходы для плодов и матерей во всех наблюдениях нормальные.
Рис. 1. Наблюдения № 1–4. Отображены различные картины фиксированного пристеночного типа ОПП, сроки беременности 21–26 нед.
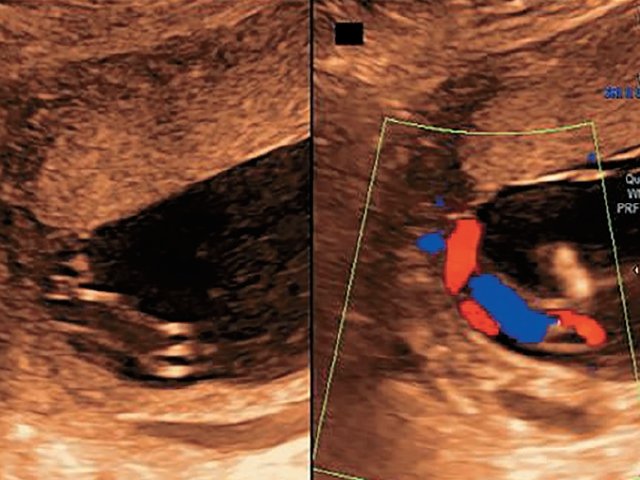
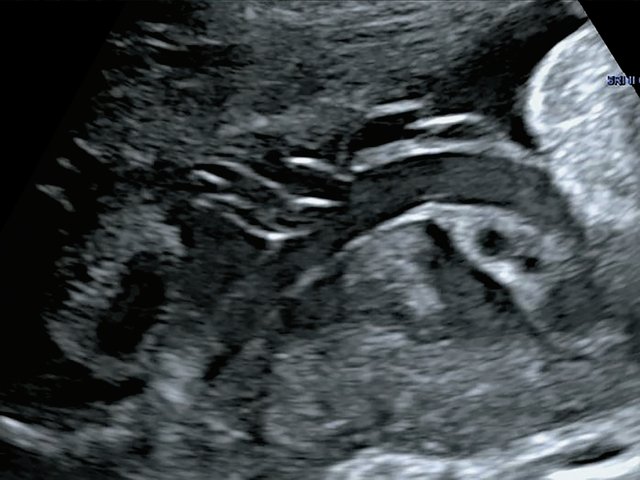
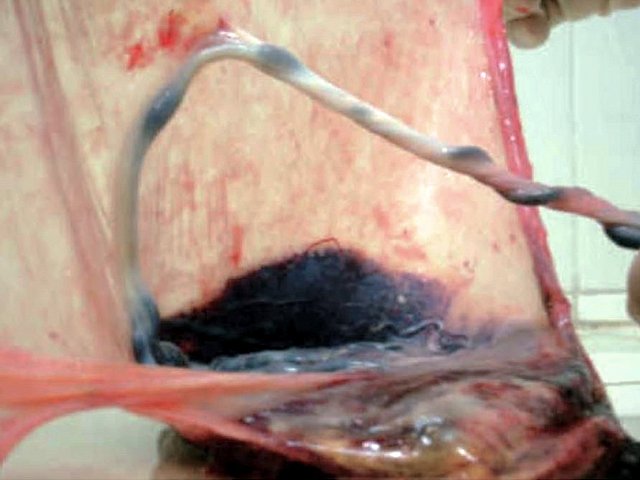
В одном наблюдении (№ 5) было выявлено наличие двудолевой плаценты с расположением долей по передней и задней стенкам матки ближе ко дну. У места прикрепления к плаценте сегмент пуповины был расширен и уплощен (рис. 2). При детальном исследовании этого сегмента выявлен расщепленный ход сосудов, идущих от ствола пуповины до долей плаценты. Длина аберрантных сосудов была в пределах 70–80 мм (рис. 3).
Рис. 2. Наблюдение №5. Виден сегмент нормальной картины ствола пуповины (1) и расширенный уплощенный сегмент (2) ближе к плаценте, беременность 33,5 нед.
Рис. 3. Наблюдение №5. Отображен расщепленный ход сосудов пуповины (длина аберрантных сосудов 70–80 мм) при свободном типе ОПП в серошкальном изображении.
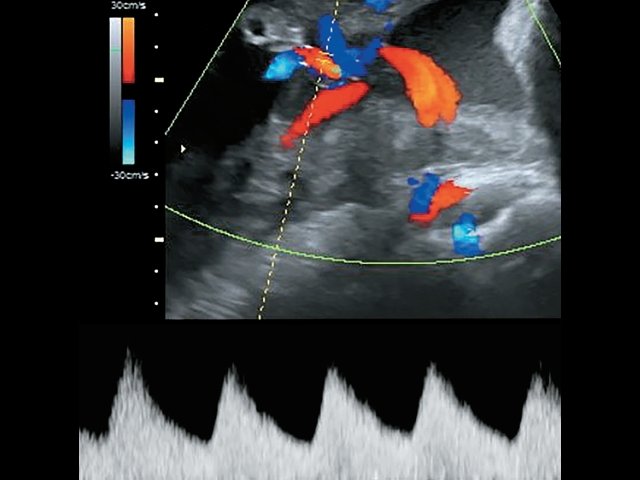
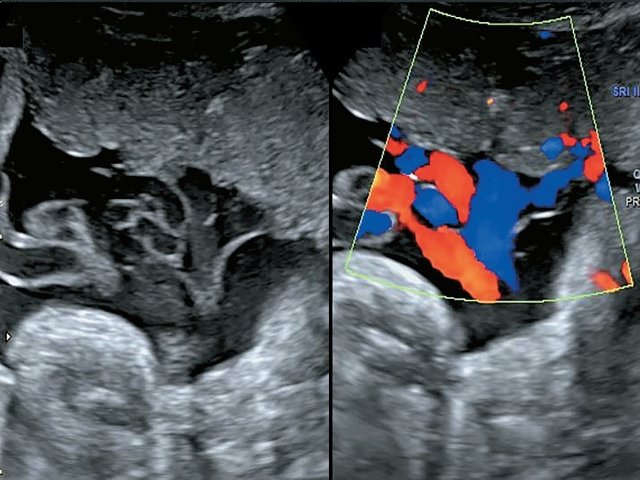
Использование импульсной и цветовой допплерометрии позволило точно идентифицировать сосуды. Отмечался ход двух раздельных ветвей вены от передней и задней долей, а также выявлен ход двух артерий к передней доле и одной артерии – к задней (рис. 4). В 37 нед пациентка была родоразрешена методом кесарева сечения в плановом порядке. Плод мужского пола, масса тела 2800 г, оценка по шкале Апгар 8-9 баллов, без видимой патологии (на момент написания статьи развитие ребенка соответствует возрасту).
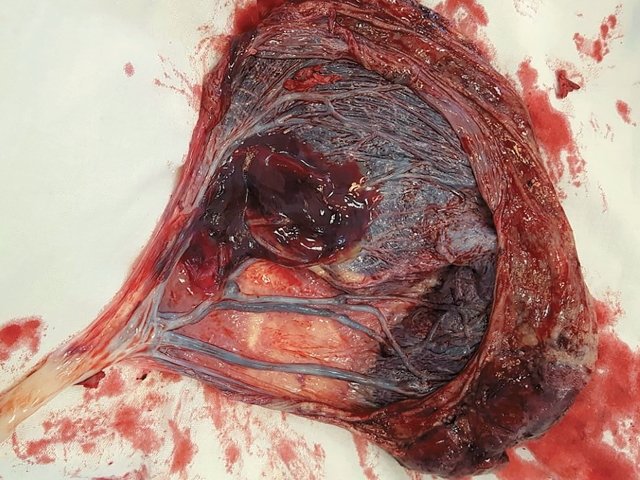
Послеродовой визуальный осмотр плаценты подтвердил полученную при УЗИ картину двудолевой плаценты, ОПП и раздельный ход межоболочечно расположенных сосудов, не защищенных вартоновым студнем, к обеим долям плаценты (рис. 5).
Рис. 4. Наблюдение №5. Отображен расщепленный ход сосудов пуповины с применением цветового и импульсного допплеровского картирования.
Рис. 5. Наблюдение №5. Картина плаценты после кесарева сечения. Виден расщепленный свободный ход сосудов пуповины к поверхности двух плацентарных долей.
Еще в двух других наблюдениях (№ 6 и 7) также был выявлен тип свободного ОПП, но длина аберрантных сосудов составила максимально 30 мм (рис. 6, 7). В одном случае первородящая пациентка родоразрешена в 38 нед методом кесарева сечения в плановом порядке, а в другом повторные роды произошли естественным путем в 39 нед. Исходы благоприятные.
Рис. 6. Наблюдение №6. Отображено прикрепление к поверхности плаценты расщепленных свободно расположенных сосудов пуповины (свободный тип ОПП с длиной аберрантных сосудов до 30 мм), беременность 36,2 нед.
Рис. 7. Наблюдение №7. Также виден расщепленный ход сосудов пуповины над поверхностью плаценты, беременность 34,4 нед.
W. Sepulveda и соавт. [8] сделали вывод, что двухмерный ультразвук с использованием ЦДК должен быть методом выбора для скрининга ОПП внутриутробно. Подчеркивается, что включение визуализации места прикрепления пуповины в протокол ультразвукового сканирования II триместра потенциально может выявить значительное число беременностей, подверженных риску развития акушерских осложнений.
Типично в работах, посвященных ОПП [15], эта патология представляется в виде пуповины, прикрепленной к оболочкам пристеночно с одной стороны от плаценты, с сосудами, проходящими до плаценты, расположенными межоболочечно и фиксированно к стенке матки (рис. 8). В своей практике этот тип мы отмечали как фиксированный. Одним из грозных осложнений этого типа ОПП является предлежание сосудов пуповины (vasa previa), когда сосуды проходят над проекцией внутреннего зева.
Рис. 8. Отображена картина пристеночного типа ОПП [15].
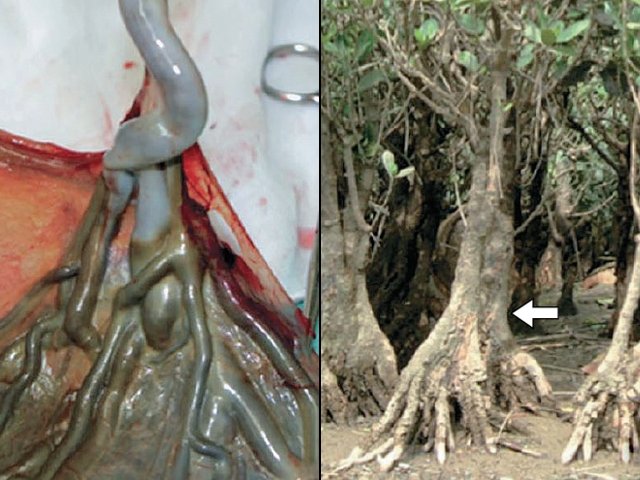
Другую картину ОПП опубликовали T. Kuwata и соавт. в 2012 г. [16]. Ими был предложен «mangrove sign» («признак мангрового дерева») (рис. 9) для пренатальной диагностики ОПП.
Рис. 9. «Mangrove sign»: картина этого признака после родов и особенность роста мангрового дерева – надземное расположение корневых отростков [16].
Считается, что причинами этих осложнений при аномальном прикреплении пуповины являются возможная компрессия, перегиб и разрыв аберрантных сосудов и ремоделирование сосудов плаценты, которое влияет на распределение маточно-плацентарного кровотока [17].
В то же время последний систематический обзор и метаанализ работ [2], посвященных прикреплению пуповины и исходу беременности, показал наличие статистически значимой связи ОПП только с повышением частоты экстренного кесарева сечения. Показаниями к этому являются частые аномалии сердцебиения плода, что, как считается, вызвано сжатием сосудов, не защищенных вартоновым студнем в случаях ОПП. Относительно других осложнений в этом анализе сделан вывод, что ограниченное количество включенных исследований, вариация в схемах исследования и разница в определении критериев аномального прикрепления пуповины в разных исследованиях препятствовали точному сравнению. Подчеркнута необходимость дальнейших исследований для определения влияния антенатальной идентификации аномального прикрепления пуповины на улучшение исходов для матери и плода.
Такие результаты, видимо, и являются причиной того, что нет установленной тактики родоразрешения при ОПП, в отличие от предлежания сосудов, когда тактика однозначно требует проведения кесарева сечения.
Мы также не нашли работ с дифференцированным подходом к оценке исхода беременности в зависимости от свободного или фиксированного типа ОПП.
С точки зрения выбора тактики ведения беременности при аномальном прикреплении пуповины заслуживает внимания работа J. Hasegava и соавт. [6]. Авторы предлагают оценивать при ОПП уровень прикрепления пуповины относительно от внутреннего зева: в верхней, средней и нижней трети полости матки. Верификация связи между плацентой, прикреплением пуповины и местом разрыва мембраны определяется простым визуальным осмотром после родов.
В этом исследовании показано, что расположение ОПП в нижней трети полости матки, ниже предлежащей части, было значимо связано с аномальными признаками на кардиотокограмме и экстренным кесаревым сечением; в то же время расположение ОПП в верхней или средней трети осложнения родов было нечастым и статистически достоверно не отличалось от случаев нормального прикрепления пуповины.
Низкая плацента при беременности: чем опасна и как рожать?
Плацента – уникальный орган женского организма, появляющийся во время беременности и исчезающий после родов. Его задачей является обеспечение плода питательными веществами и кислородом, а также выведение продуктов его жизнедеятельности и защита от иммунной системы матери. Однако, при низкой плацентации этот же орган может и погубить ребенка, помешав ему выйти из родовых путей во время родов. Такая патология встречается довольно часто и может проявиться даже у здоровых женщин. Что ее провоцирует и можно ли снизить такие риски?
Что такое низкая плацента?
Незадолго до того, как появиться на свет, ребенок переворачивается в матке головой вниз. Такое положение обеспечивает ему сравнительно легкий выход из половых путей. При этом место прикрепления плаценты в норме располагается у верхнего свода полости матки. Тем самым путь ребенку перекрывает только тонкая пленка околоплодной оболочки, которая легко прорывается при родах.
Патология возникает, когда перед родами плацента располагается не в верхней части матки, а сбоку или внизу, частично или полностью перекрывая цервикальный канал. Такая аномалия достаточно часто (в 10% случаев) встречается на раннем сроке беременности. Но со временем, по мере роста ребенка, из-за процесса подъема плаценты, проход освобождается. В итоге перед родами ее патологическое положение наблюдается только у 0,5-1% рожениц. В зависимости от расположения плаценты ее предлежание бывает:
Нижнее предлежание – самое безопасное, но также является аномалией и определенные риски для матери и ее ребенка при нем тоже существуют. Поэтому при плановых обследованиях врачи уделяют большое внимание контролю за состоянием плаценты. С помощью УЗИ они определяют ее локализацию на передней или задней стенках матки, а также измеряют расстояние от ее края до цервикального канала. Если аномалия будет зафиксирована, до родов разрабатывается тактика спасения малыша и его матери.
Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.
Симптомы низкого предлежания плаценты при беременности
Каких-либо специфических внешних признаков у этой патологии не имеется. Низкая плацентарность проявляется следующими симптомами:
Часто эта патология (особенно на ранних сроках) проходит вообще бессимптомно. Женщина может не чувствовать боли или дискомфорта в нижней части живота, у нее отсутствуют периодические или постоянные кровотечения. Поэтому однозначно выявить низкое предлежание плаценты можно только с помощью современных средств диагностики на плановых гинекологических осмотрах. Наибольшей эффективностью в этом плане обладает УЗИ. Данный метод обладает следующими преимуществами:
При подозрении на низкую плацентарность врач может назначить внеплановое сканирование, чтобы отследить миграцию плаценты. Обычно процедуру выполняют на 12, 20 и 30 неделе беременности, но возможно и более частое проведение УЗИ.
Гинекологический осмотр, являющийся стандартным при нормальной беременности, при этой патологии не проводится. Это связано с тем, что введение во влагалище инструментов может вызвать сильные сокращения матки, которые закончатся преждевременными родами с обширным кровотечением.
Чем грозит низкое плацентарное расположение?
Данная патология считается опасной для жизни и здоровья как ребенка, так и его матери. К наибольшим рискам относятся:
Все указанные осложнения делают предлежание плаценты опасной патологией. Поэтому при ее обнаружении женщина попадает в группу риска. В зависимости от вида патологии врачи разрабатывают специальную стратегию лечения, которая позволит сохранить жизнь как самой матери, так и ее ребенку.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.