Липоматоз поджелудочной железы
Что такое липоматоз поджелудочной железы
Липоматоз поджелудочной железы (или стеатоз) представляет собой медленно прогрессирующий патологический процесс, который протекает в тканях органа и характеризуется их необратимыми изменениями – заменой клеточной структуры на жировую. В результате деструктивного перерождения железы постепенно снижается ее функциональная деятельность, возникают расстройства пищеварения и сахарный диабет.
Причины появления липоматоза
Точный этиогенез данной патологии на сегодняшний день не установлен. Считается, что ее развитие может быть обусловлено:
Симптомы липоматоза
Ранняя стадия патологических изменений поджелудочной железы характеризуется отсутствием клинических проявлений. Первые признаки заболевания появляются при увеличении размеров липоматозного очага – происходящие в органе структурные изменения препятствуют выработке необходимых для осуществления процессов пищеварения ферментов и их поступлению в кишечник.
Пациенты предъявляют жалобы на:
На основании локализации жирового депо в поджелудочной железе различают такие формы стеатоза, как: узловатая (единичные жировые клетки выявляются в строме органа), диффузная (множественные, не имеющие четких границ жировые узлы располагаются хаотично), смешанная (представлена наличием единичных узлов и крупных жировых «островков»).
Запущенное течение патологического процесса сопровождается образованием участков рубцовой ткани – это состояние называется фибролипоматоз, при котором размеры поджелудочной железы значительно увеличиваются, в ее паренхиматозном слое формируются фиброзные узлы и уплотнения, сдавливая близлежащие ткани.
Степени развития липоматоза поджелудочной железы
Практикующие специалисты выделяют следующие степени распространения патологического процесса:
I – поражается около 30% железы, специфической симптоматики не наблюдается, функциональная деятельность органа компенсируется;
II – очаг поражения охватывает от 30% до 60%, появляются признаки нарушения пищеварения;
III – поражено более 60%, нарушена функция органа, железистые клетки не способны секретировать необходимые биологически активные вещества (инсулин, амилазу, глюкагон, соматостатин, липокаин, трипсин, панкреатическую липазу).
Диагностика
Для диагностирования и клинического разграничения липоматоза поджелудочной железы используются результаты:
Методы лечения
При липоматозе поджелудочной железы лечебные мероприятия направлены на недопущение прогрессирования патологического процесса (сдерживание увеличения численности жировых клеток) и поддержание секреторной функции органа. С этой целью применяются:

Отсутствие эффективности консервативных методов является показанием для хирургического лечения – удаления участков липоматоза.
Профилактика
Для предотвращения развития стеатоза поджелудочной железы необходимо рационально питаться, вести здоровый образ жизни, отказаться от употребления алкогольных напитков и табако-курения, контролировать массу тела, заниматься спортом, укреплять иммунитет, своевременно лечить имеющиеся заболевания печени, поджелудочной и других эндокринных желез, регулярно проходит профилактические медицинские осмотры.
Доброкачественные опухоли поджелудочной железы
Введение
Подробнее о строении и функциях поджелудочной железы см. в материале «Панкреатит»
Прежде всего, вспомним основные различия между доброкачественными и злокачественными, раковыми опухолями. Доброкачественные неоплазии (новообразования) и гиперплазии (разрастания) сохраняют определенное гистологическое сродство с тканью, в которой начинается аномальный рост; увеличиваются в размерах сравнительно медленно, иногда десятками лет; не обнаруживают тенденций к метастазированию и прорастанию в окружающие ткани; в большинстве случаев рост доброкачественной опухоли не сопровождается неоваскуляризацией (образованием собственной системы кровоснабжения). Злокачественные неоплазии, соответственно, характеризуются противоположным набором свойств.
К сожалению, в гастроэнтерологической, эндокринологической, онкологической практике рак поджелудочной железы встречается на порядки чаще, чем доброкачественные опухоли той же локализации; в общем объеме учитываемой онкопатологии поджелудочной железы доля доброкачественных неоплазий не превышает одной десятой процента (по другим оценкам, еще меньше). Однако такие опухоли составляют значимую проблему, – не только потому, что наблюдаются достаточно редко, но и вследствие весьма своеобразной, в некоторых случаях, симптоматики (см. ниже), что в совокупности может приводить к диагностическим затруднениям и ошибкам.
Причины
Этиопатогенез доброкачественных панкреатических неоплазий на сегодняшний день неизвестен. Насколько можно судить по имеющейся статистике, от пола заболеваемость не зависит. Подтвержденными факторами риска выступают табакокурение и систематическое употребление спиртосодержащих напитков; наличие хронического панкреатита и метаболических расстройств; увлечение жирными, пряными, острыми блюдами с преобладанием мяса и дефицитом богатой витаминами растительной пищи; иррегулярность питания; вредоносные экологические факторы.
Активно изучается степень значимости наследственного фактора в структуре возможных причин и провокаторов.
Симптоматика
Поджелудочная железа относится к железам смешанной секреции. Экзокринные ткани находятся в области более объемной головки, прилегающей к двенадцатиперстной кишке, – куда через специальные протоки и выводятся панкреатические пищеварительные ферменты. Эндокринные островки Лангерганса сосредоточены преимущественно в хвостовой части железы; поджелудочная железа секретирует в системный кровоток инсулин, глюкагон, грелин, панкреатический пептид, соматостатин, гастрин и, возможно, некоторые другие биоактивные вещества-регуляторы. В целом, этот орган играет одну из ключевых ролей в жизнедеятельности организма и выполняет множество функций, любая из которых может пострадать в зависимости от локализации и характера неоплазии.
Опухоли в экзокринных отделах, вспомогательных тканях или строме (ткани-каркасе для функциональных клеток) обычно развиваются бессимптомно, – по крайней мере, до тех пор, пока не достигнут достаточно больших размеров и не начнут оказывать ощутимое, а иногда и весьма болезненное механическое давление на смежные структуры и органы. К такого рода неоплазиям относятся гемангиомы, липомы, невриномы, лейомиомы, фибромы, – растущие, соответственно, из сосудистых стенок, жировой ткани, оболочек нейронов, мышечных волокон, соединительной ткани.
Крупная (свыше пяти сантиметров) доброкачественная опухоль поджелудочной железы может вызывать неспецифические боли опоясывающего или иррадиирующего характера; в редких случаях механическое сдавление желчевыводящих протоков или других просветов ЖКТ может стать причиной желтушности, диспепсии или даже кишечной непроходимости.
Иная картина наблюдается в тех случаях, когда доброкачественная опухоль развивается в эндокринных структурах железы и вырабатывает гормоны. Такая гормонпродуцирующая нейроэндокринная неоплазия называется в зависимости от того, какие именно клетки составляют ее основу и какой гормон они секретируют. В частности, встречаются инсуломы, глюкагономы, гастриномы и пр. Около трех четвертей всех подобных случаев приходится на инсуломы и сопровождается повышенной секрецией инсулина, – что вызывает каскадный гормональный дисбаланс с преобладающей симптоматикой гипогликемии: гипергидроз, тотальная слабость, тахикардия, эмоциональная неустойчивость, раздражительность, чувства голода, тревоги, страха. Для пациентов с такими опухолями характерно быстрое «беспричинное» нарастание массы тела. В наиболее тяжелых случаях гипогликемия может вылиться в коматозное состояние.
Соответственно, при глюкагономе наблюдается обратная, гипергликемическая симптоматика: больные худеют, на шелушащейся коже появляется эритематозная сыпь, воспаляются слизистые, – в целом, развивается клиника сахарного диабета.
Гастриномы форсируют секреторную активность желудка и характеризуются терапевтически резистентными изъязвлениями тонкого кишечника, болевым синдромом, диспепсией, нарушениями кишечной перистальтики и всасывающей функции.
Диагностика
Бессимптомные опухоли поджелудочной железы обычно обнаруживаются случайно (например, при профилактическом УЗИ органов брюшной полости) и требуют уточняющей диагностики. Гормонпродуцирующие неоплазии, как показано выше, могут вызывать весьма специфические симптомокомплексы, что зачастую становится поводом для консультаций у различных профильных специалистов, прежде чем будет идентифицирована истинная причина.
Обязательно назначаются клинический и биохимический анализы крови, анализ на онкомаркеры, анализ концентрации гормонов и т.д.
Из инструментальных методов наиболее информативны томографические исследования (КТ и МРТ). Ультразвуковое исследование безопасней, но и разрешающая способность существенно ниже, что делает УЗИ практически бесполезным в диагностике опухолей малого или микроскопического размера. В некоторых случаях назначается сцинтиграфия или ангиография, ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография), диагностическая лапароскопия. В целях дифференциации со злокачественной аденокарциномой может быть отобран биоптат для гистологического анализа.
Лечение
Случайно обнаруженная небольшая доброкачественная опухоль поджелудочной железы может и не потребовать никакого медицинского вмешательства, – если она не является гормонпродуцирующей и растет очень медленно, не вызывая ни субъективного дискомфорта, ни физиологических расстройств. В этих случаях ограничиваются периодическим наблюдением и визуальным контролем (УЗИ или томография). Злокачественное перерождение (малигнизация) для таких новообразований является скорее исключением, чем распространенной тенденцией.
В более сложных и тяжелых ситуациях (например, множественные гормонально активные неоплазии, крупные опухоли с механическим нарушением циркуляции желчи и ферментов, угроза малигнизации) производится то или иное хирургическое вмешательство: частичная резекция поджелудочной железы (в отдельных случаях – вместе с двенадцатиперстной кишкой), вылущивание опухоли (энуклеация), селективная эмболизация, деструкция с помощью киберножа и т.д. Если операция по каким-либо причинам противопоказана, подбирается и назначается паллиативное лечение с целью поддержания нормального гормонального и ферментного баланса.
Прогноз, как правило, благоприятный.
Липоматоз поджелудочной железы: симптомы, лечение и диета
Симптомы
Очень часто случается так, что липоматоза поджелудочной железы протекает без видимых симптомов, которые помогли бы вовремя распознать заболевание и незамедлительно обратиться в больницу к квалифицированному врачу. Обычно заболевание протекает без симптомов тогда, когда жировые клетки рассеяны по всей поджелудочной железе мелкими островками. Если Вы все — таки обратились к врачу, то изучение обычно проходят с помощью ультразвукового исследования.
Обычно врач при ультразвуковом исследовании оценивает состояние поджелудочной железы, только после этого можно говорить о каких — либо патологиях. Некоторые патологии можно заметить из того, что часть органа может быть увеличена. Аппарат показывает насколько поражена поджелудочная железа и насколько большие очаги. Если говорить о липоматозе поджелудочной железы, то это заболевание доброкачественное и если правильно соблюдать диету и вовремя обратиться к врачу, то для человека это не будет представлять большой опасности.
Степени липоматоза поджелудочной железы
Если судить о липоматозе, о его можно разделить на три степени:
Но некоторые исследователи заметили, что липома, расположенная в определенном месте может значительно снижать работу органа почти наполовину и уже может попадать под первую классификацию.
Лечение липоматоза поджелудочной железы
Лечить липоматоз поджелудочной железы можно обычным путем, либо если он Вас не устраивает тогда можно прибегнуть к хирургическому вмешательству. Обычный путь или же консервативный путь возможен лишь тогда, когда жировые клетки маленькие, и они рассеяны по всей железе. Если же жировые клетки уже образуют островки, то требуется хирургическое вмешательство.
Основные показатели консервативной терапии:
Диета при липоматоза
Так как липоматоз является необратимым и вылечить пораженные участки уже невозможно, то нужно именно зациклиться на его терапии. Огромное значение в этом придается диете, она помогает предотвратить размножение жировых клеток. Самое главное в диете — это питаться дробно. Это, конечно, не относится к диете — это просто алгоритм питания, который поможет Вам во многом. Пищу следует принимать от 4 или же до 5 раз в день. Следует обратить внимания на продукты, которые обычно принимаются при заболевании пищеварительного тракта (стол №5). И, конечно же, из рациона питания нужно исключить обязательно: жареные блюда, всевозможные соления, копченую пищу, острое, сладкое и алкоголь.
Стол №5 особенно хорош для организма, но предотвращает процесс ожирения, и состоят из легкоусваиваемой пищи. Для того чтобы пища была правильной нужно готовить ее на пару. Именно это позволяет вытопить из пищи все жиры, которые не нужны для Вашего организма. Если Вы хотите приговорить мясное блюдо. тогда следует взять нежирную пищу, рыбу. Также хороши для таких блюд — тыква, кабачок, картофель, капуста брокколи или же цветная.

Липоматоз поджелудочной железы
В медицинской литературе существует несколько терминов для описания состояния, которое характеризуется повышенным содержанием жира в поджелудочной железе:
Неалкогольная жировая болезнь поджелудочной железы (НАЖБП) является синонимом стеатоза поджелудочной железы, который не вызывается потреблением алкоголя, вирусными инфекциями, токсинами или врожденными метаболическими синдромами, но связан с резистентностью к инсулину, недоеданием, ожирением, метаболическим синдромом или возрастом.
Распространенность жировой болезни поджелудочной железы составила 25,9%. У пациентов с жировой поджелудочной железой достоверно выше
Жирная поджелудочная железа — распространенное заболевание. Существуют значимые взаимосвязи между ишемической болезнью сердца, неалкогольной жировой болезнью печени и атеросклерозом с жировой болезнью поджелудочной железы.
К факторам риска стеатоза поджелудочной железы относятся возраст, ожирение, висцеральное ожирение, сахарный диабет 2-го типа.
К дополнительным причинам можно отнести такие факторы, как мужской пол, европеоидная и монголоидная раса, гипертриглицеридемия и признаки метаболического синдрома (МС)
Как правило, отсутствуют клинические проявления, для него характерно бессимптомное течени е. При незначительном или умеренном накоплении жира в
поджелудочной железе клиническая симптоматика отсутствует. Нередко у пациентов со 
симптом общепринято считать признаком хронического панкреатита, однако признак не является специфичным.
Липоматоз поджелудочной железы у половины пациентов манифестирует симптомами, которым не придают значения:
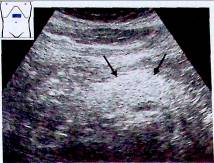
Чувствительность диагностики стеатоза поджелудочной железы при помощи УЗИ варьирует от 37 до 94%, специфичность – от 48 до 100%.
Согласно классификации J.S. Lee et al. и A. Smereczyński, K. Kołaczyk, выделяют три
степени тяжести стеатоза ПЖ:
• I степень – эхогенность поджелудочной железы равна эхогенности жировой ткани в области верхней брыжеечной артерии. Размеры поджелудочной железы
не увеличены, эхогенность равномерно повышена, контур гладкий, хорошо визуализируются селезеночная вена, верхняя брыжеечная артерия и панкреатический проток;
• II степень – повышенная эхогенность на фоне ослабленного сигнала в удаленной,
дорсальной части поджелудочной железы (сниженная проводимость акустического сигнала, затухание УЗ-сигнала за задней поверхностью поджелудочной железы), нечеткие края селезеночной вены и протока поджелудочной железы с практически невизуализируемой областью верхней брыжеечной артерии;
• III степень – снижение УЗ-проводимости поджелудочной железы, волнообразные (извитые), нечеткие контуры, не визуализируются селезеночная вена, область верхней брыжеечной артерии и проток поджелудочной железы.
При УЗИ у стеатоз поджелудочной железы есть ряд важных особенностей, он проявляется:
Для оценки состояния ПЖ применяют компьютерную рентгенологическую и магнитно-резонансную томографии.При КТ плотность поджелудочной железы в единицах Hounsfield снижается и становится примерно равной таковой у селезенки. Граничная точка для диагностики стеатоза поджелудочной железы при КТ пока не определена. Современная МРТ-техника в состоянии не только констатировать размеры органа и гомогенные изменения структуры при стеатозе, но и оценить содержание липидов, а при протонной магнитно-резонансной спектроскопии количественно оценить содержание триглицеридов.
Тут, напомню, что жировые клетки являются буфером, защищающим ткань от избыточного действия инсулина. Адипоциты также могут замещать функциональную ткань, подвергшуюся некрозу, поскольку жировая ткань, как соединительная формируется из мезенхимальных клеток. Инфильтрация клеток является следствием избыточного действия инсулина.
Для стеатоза поджелудочной железы характерны
повышение
снижение
наличие
В то же время при обострении хронического панкреатита наблюдаются более высокие значения показателей воспаления, таких как уровень лейкоцитов, скорость оседания эритроцитов и активность амилазы.
Согласно данным исследований, проведенных в 2012 г. в отделении гастроэнтерологии, гепатологии и нутрициологии Питтсбургского университета (США), установлено, что объем висцерального жира пропорционален объему панкреатического, а масштабы панкреатического некроза пропорциональны объему панкреатического жира. https://umedp.ru/articles/mesto_ingibitorov_protonnoy_pompy_v_lechenii_nekislotozavisimykh_zabolevaniy_vosemnadtsataya_rossiys.html
Масштабы панкреатического жира пропорциональны объему панкреатического некроза.
Таким образом, липоматоз поджелудочной железы отражение репарации после некроза поджелудочной железы, является предиктором прогрессирующего фиброза. https://pubmed.ncbi.nlm.nih.gov/30269271/
Патогенез жирового замещения https://pubmed.ncbi.nlm.nih.gov/27678349/
Неалкогольная жировая болезнь поджелудочной железы независимо связана с тяжестью острого панкреатита https://pubmed.ncbi.nlm.nih.gov/31233410/
Рассмотрим его причины.
Острый панкреатит классически характеризуется
острым химическим воспалением самой поджелудочной железы,
перипанкреатических тканей и даже отдаленных органов.
Острый панкреатит бывает двух морфологических типов: интерстициальный отечный панкреатит, не связанный с каким-либо некрозом тканей, и некротизирующий панкреатит, при котором паренхима поджелудочной железы с различным количеством внепанкреатической ткани/жира подвергается некрозу или без него. https://pubmed.ncbi.nlm.nih.gov/27010174/
Наличие, степень и локализация панкреонекроза не зависят от этиологии острого панкреатита https://pubmed.ncbi.nlm.nih.gov/29280919/
Панкреатит является болезнью аутодигестии — самопереваривания. https://pubmed.ncbi.nlm.nih.gov/30660731/
Для понимания механизма развития аутодигестии следует заметить, что ПЖ постоянно производит ферменты для лучшего усвоения белковой, жирной и углеводистой пищи (протеазы, нуклеазы, липаза, амилаза) — экскреторная функция железы. Всего в сутки выделяется около 1,5 литров панкреатического сока. Вырабатываемые ферменты в железе находятся в неактивном состоянии, пока они не покинут панкреатические протоки и не попадут в 12-перстную кишку. Там под воздействием пищи и желчи они становятся активными и участвуют в усвоении пищи. Протеолитические ферменты железы (трипсиноген, хемотрипсиноген, проэластаза и неактивная форма фосфолипазы А) активируются в поджелудочной железе, не попадая в просвет кишечника. Факторами активации панкреатических протеаз в самой железе считают эндо- и экзотоксины, вирусные инфекции, ишемию, травму железы и другие этиологические факторы острого панкреатита. Активированные протеазы теперь уже сами выступают факторами активации проферментов. Активированные проферменты поджелудочной железы, и трипсин в особенности, переваривают клеточные мембраны и вызывают протеолиз, что приводит к эмиграции крови в интерстиций (геморрагический панкреатит), обуславливает отек, а также коагуляционный и жировой некроз стромы железы и ее дифференцированных клеток. Деструкция клеток железы обуславливает еще большее высвобождение в ней активированных ферментов, что усиливает аутодигестию. Через аутодигестию поврежденная железа становится источником массивного высвобождения кининов-вазодилятаторов. Аутодигестия железы приводит к ее первичной альтерации как индуктору воспаления в железе. Во многом через вторичную альтерацию при воспалении аутодигестия выходит за пределы железы и повреждает прилежащие ткани. Распространенный очаг воспаления при панкреатите служит причиной системной воспалительной реакции и септического шока.
Пересмотренная классификация Атланты 2012 года переопределила паттерны панкреатического некроза и местных осложнений при остром панкреатите. Новизна классификации Атланта заключалась в том, что она подчеркивала, что внепанкреатический жировой некроз, приводящий к изолированному некрозу, связан с плохим прогнозом. И наоборот, свободная жидкость считалась менее связанной с осложнениями. https://pubmed.ncbi.nlm.nih.gov/31929970/
Стеатоз поджелудочной железы регистрируется перед возникновением СД2. У пациентов с нарушением теста толерантности к глюкозе и повышенной инсулинорезистентностью панкреатический жир имеет отрицательную корреляцию с секрецией инсулина.
Есть данные, что даже при отсутствии диабета неалкогольная жировая болезнь поджелудочной железы отрицательно коррелирует с функцией b-клеток.
В то же время результаты одного из недавних обзоров показали безвредность стеатоза и отсутствие его липотоксического воздействия на b-клетки van Raalte DH, van der Zijl NJ, Diamant M. Pancreatic steatosis in humans: cause or marker of lipotoxicity? Curr. Opin. Clin. Nutr. Metab. Care. 2010. 13: 478–85 Естественное течение бессимптомного стенозирующего панкреонекроза. https://pubmed.ncbi.nlm.nih.gov/30467075/
Обследовано сорок три пациента с бессимптомным течением заболевания. Размер бессимптомного стенозирующего панкреонекроза колебался от 5 до 16 см (в среднем 8,2 ± 2,2 см). Локализацией бессимптомного стенозирующего панкреонекроза были головка, туловище и хвост поджелудочной железы. 5 (11%), 34 (79%) и 4 (10%) пациента соответственно. У тридцати из 43 пациентов (70%) не было никаких осложнений в течение ожидаемого периода ведения в течение 3 недель-32 месяцев, причем у 13 (30%) пациентов спонтанное разрешение возникло в течение 6,2 ± 3,4 месяцев. У тринадцати (30%) пациентов в течение 3,2 ± 1,3 мес появились симптомы или развились осложнения.
Другой формой является гипертриглицеридемический панкреатит. Сообщается, что гипертриглицеридемия вызывает 1-4% эпизодов острого панкреатита, а также участвует в более чем половине случаев гестационного панкреатита.
Основные патофизиологические концепции включают
Клинические особенности пациентов с ХТГП, как правило, не отличаются от пациентов с острым панкреатитом других причин, и есть некоторые доказательства того, что ХТГП ассоциируется с более высокой степенью тяжести или более высокой частотой осложнений.
Аспекты физиологии и патофизиологии экзокринной поджелудочной железы, которые интенсивно обсуждались и изучались в течение последних нескольких лет:
Снижение массы тела приводит к уменьшению содержания жира в поджелудочной железе.


