код по мкб флегмона слезного мешка
Флегмона слезного мешка
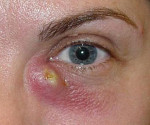
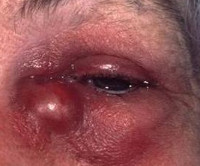
Флегмона слезного мешка – это острое разлитое гнойное воспаление слезного мешка с распространением инфекции на окружающую клетчатку. Заболевание проявляется болью, отеком и гиперемией во внутреннем углу глаза, повышением температуры тела. В процессе диагностики флегмоны слезного мешка используют пробу Веста, МСКТ орбит, магнитно-резонансную дакриоцистографию. Консервативная терапия включает применение антибактериальных, нестероидных противовоспалительных и гормональных средств. Хирургическое лечение сводится к вскрытию флегмоны с последующим выполнением дакриоцисториностомии.
МКБ-10
Общие сведения
Флегмона слезного мешка (острый гнойный перидакриоцистит) в большинстве случаев является осложнением хронического дакриоцистита. Заболевание диагностируют у 3-5% новорожденных, страдающих воспалением слезных протоков. Согласно статистическим данным, при своевременном хирургическом лечении у 96,9% больных наблюдается полное выздоровление, только у 3-4% пациентов отмечается рецидивирующее течение. В 12,5% случаев требуется выполнение многоэтапных оперативных вмешательств. Лица мужского и женского пола болеют с одинаковой частотой. Патология распространена повсеместно.
Причины
Различают приобретенный и врожденный вариант болезни. Врожденная форма встречается крайне редко, заболевание возникает у новорожденных в связи с непроходимостью носослезного канала. Триггерными факторами также являются аномалии строения век, лицевого отдела черепа и как следствие – структур слезоотводящей системы. Основными причинами приобретенной формы флегмоны слезного мешка считаются:
Патогенез
В основе механизма развития гнойного перидакриоцистита лежит проникновение инфекционных агентов в слезный мешок с последующим распространением патологического процесса на истонченную слизистую оболочку и окружающую клетчатку. Вначале появляется инфильтрат, в центре которого со временем формируется полость абсцесса, а в дальнейшем – флегмона. После самопроизвольного вскрытия гнойника может образоваться наружный свищ, открывающийся в медиальном углу глаза. Внутренняя фистула возникает при прорыве флегмоны в носослезный канал. При тяжелом течении болезни наблюдается воспаление близлежащих анатомических структур (веки, слизистая оболочка носа и придаточные синусы, подкожно-жировая клетчатка в области лица).
Симптомы флегмоны слезного мешка
Первые симптомы гнойного перидакриоцистита – отек и резкая болезненность в медиальном уголке глаза. Из-за выраженной отечности век глазная щель резко сужена или полностью сомкнута. Отек распространяется на околоносовую область и щеки, реже – на противоположную половину лица. Характерно повышение температуры тела. Пациенты предъявляют жалобы на сильную головную боль, общую слабость. При развитии болезни в первые дни жизни родители замечают, что ребенок ведет себя беспокойно, отказывается от кормления. Состояние пациентов улучшается при прорыве гнойного содержимого через кожу в средней трети слезного мешка. При формировании наружного свища больные отмечают выделение слез с гнойными массами во внутреннем уголке глаза.
Осложнения
Частыми осложнениями флегмоны являются блефарит, ринит. Описаны случаи формирования внутреннего или наружного лакримального свища. Возможно самопроизвольное вскрытие флегмоны через тарзо-орбитальную фасцию в полость глазницы. При самостоятельном транскутанном прорыве флегмоны в процессе вторичного заживления инфицированной раны появляется кожный рубец. Может образовываться фистула, через которую выделяются гнойные массы. При распространении инфекции на параорбитальную клетчатку возникает флегмона глазницы. В редких случаях поражаются оболочки глазного яблока с развитием эндо- и панофтальмита.
Диагностика
При осмотре визуализируется отек и гиперемия в зоне проекции слезного мешка и окружающих тканей. Пальпаторно определяется флюктуация. На этапе физикального обследования возможно применение слезно-носовой пробы Веста, которая позволяет оценить состояние слезных протоков до выхода слезной жидкости в нижнюю носовую раковину. Для подтверждения диагноза используются аппаратные методы визуализации:
При остром воспалительном процессе проведение контрастной дакриоцистографии строго противопоказано. Дифференциальная диагностика осуществляется с гемангиомой. В отличие от флегмоны при сосудистой опухоли не повышается температура тела, отсутствуют общие и местные признаки воспаления, МСКТ выявляет сосудистую мальформацию, а не гнойное содержимое.
Лечение флегмоны слезного мешка
Лечение острого гнойного перидакриоцистита требует комплексного подхода. Консервативная терапия сводится к назначению антибактериальных препаратов широкого спектра действия. Путь введения – внутримышечный в сочетании с инстилляциями в конъюнктивальную полость. Показаны нестероидные противовоспалительные средства коротким курсом (5-7 дней). При осложненном течении патологии в комплекс лечебных мероприятий включают местные формы глюкокортикостероидов. Физиотерапевтическое лечение базируется на региональном применении сухого тепла и назначении УВЧ на зону поражения.
При уже сформировавшейся флюктуирующей флегмоне показано ее перкутанное вскрытие и дренирование. Полость флегмоны промывают антибактериальными средствами и растворами антисептиков. Проводят ежедневные перевязки с гипертоническим раствором натрия хлорида. После купирования острого процесса выполняют эндоназальную дакриоцисториностомию для восстановления физиологического пути оттока слез. При посттравматической ретракции тканей медиального угла глаза и повреждении канальцев производят многоэтапные реконструктивные хирургические вмешательства. При отсутствии эффекта от назначенного лечения и частых рецидивах болезни осуществляют экстирпацию слезного мешка.
Прогноз и профилактика
Профилактика развития флегмоны сводится к ранней диагностике и своевременному лечению дакриоцистита. В период новорожденности рекомендовано применять только капли для инстилляций в полость конъюнктивы, не использовать мази и гели. При симптомах непроходимости слезных путей детям в неонатальном периоде показан нисходящий массаж слезного мешка. У взрослых с профилактической целью проводят промывание и зондирование носослезного протока. Прогноз для жизни и трудоспособности благоприятный. В 96,9% случаев исходом заболевания становится полное выздоровление.
Дакриоаденит, другие болезни слезной железы, эпифора
Общая информация
Краткое описание
Дакриоаденит – воспаление слезной железы.
Синдром сухого глаза – представляет собой глазное заболевание, вызываемое сухостью глаз, которая, в свою очередь, вызывается либо пониженной выработкой слез, либо повышенным испарением слезы.
Эпифора – слезостояние и обильное слезотечение, выходящее за границы нормального, при котором слезы могут течь по щечной области.
Название протокола: Дакриоаденит, другие болезни слезной железы, эпифора
Код протокола:
Код (ы) МКБ-10:
H04.0 Дакриоаденит
H04.1 Другие болезни слезной железы
H04.2 Эпифора
Сокращения, используемые в протоколе:
ЗППП – заболевания передающиеся половым путем
КТ – компьютерная томография
МРТ – магнитно-резонансная томография
НПВС – нестероидные противовоспалительные средства
ССГ – синдром сухого глаза
УЗИ – ультразвуковое исследование
ЭКГ – электрокардиография
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые и дети.
Пользователи протокола: врачи общей практики, терапевты, педиатры, хирурги, онкологи, офтальмологи.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация:
Дакриоаденит:
По течению
· острые;
· хронические.
По этиологии:
Экзогенные:
· вирусы (эпидемический паротит, инфекционный мононуклеоз, Herpes zoster, цитомегаловирус, грипп, корь и др.);
· бактерии (стафилококковый, стрептококковый, пневмококковый, гонококковый, сифилис, бациллы Mycobacterium leprae, Mycobacterium tuberculosis, клещевой боррелиоз и др.);
· грибки;
· паразиты.
Эндогенные:
· инфекционные (сифилис, бациллы Mycobacterium leprae, Mycobacterium tuberculosis и т.д.);
· системные заболевания (саркоидоз, синдром Шегрена, болезнь Грейвса, заболевания крови и лимфатической системы);
· псевдотуморозный неспецифический дакриоаденит.
Опухоли слезной железы:
· доброкачественные (кисты (дакриопс), аденома и т.д.);
· злокачественные (карцинома, цилиндрома и т.д.).
Атрофии и дистрофии слезной железы.
Аномалии положения и развития слезной железы:
· гипоплазия, аплазия слезной железы;
· гипертрофия слезной железы;
· смещения слезной железы.
Дисфункции слезной железы при общих заболеваниях:
· гормональные (менопауза, прием оральных контрацептивов, беременность, лактация);
· фармакологическое угнетение слезопродукции.
Эпифора:
Заболевания, связанные с нарушением оттока слезы из глаза по слезоотводящей системе:
· врожденные (атрезия, стеноз, непроходимость слезоотводящих путей).
Приобретенные:
· стеноз, непроходимость слезоотводящих путей (слезных канальцев, слезно-носового канала);
· воспаления слезного мешка: дакриоцистит острый, хронический, флегмона;
· заворот, выворот, новообразования нижнего века во внутреннем углу, приводящее к несоответствию слезных точек и слезного озерца.
Заболевания, связанные с гиперсекрецией слезы:
· заболевания глаз и придаточного аппарата (трихиаз и дистрихиаз);
· воспалительные заболевания (блефарит, конъюнктивит, кератит, иридоциклит, увеит, глаукома, новообразования век и т.д.);
· общие заболевания;
· гипертрофия слезной железы;
· раздражающие вещества (пыль, дым, шампунь, сильные запахи);
· пища, лекарственные препараты, стимулирующие продукцию слезы;
· идиопатическая гиперсекреция слезных желез.
Синдром сухого глаза:
По этиологии:
синдромальный «сухой глаз»;
симптоматический «сухой глаз», который сопутствует:
· некоторым видам глазной патологии и операциям на органе зрения;
· отдельным гормональным нарушениям;
· ряду соматических заболеваний;
· местному и энтеральному приему некоторых ЛС;
· авитаминозу А.
· артифициальный.
По патогенезу:
· сокращение объёма основной слезопродукции;
· дестабилизация слёзной плёнки под воздействием экзогенных факторов или повышенного испарения;
· комбинированное воздействие вышеперечисленных факторов.
По клинической картине:
· рецидивирующая микроэрозия роговицы или конъюнктивы глазного яблока;
· рецидивирующая макроэрозия роговицы или конъюнктивы глазного яблока;
· «Сухой» кератоконъюнктивит;
· «Нитчатый» кератит.
По степени тяжести:
· лёгкая (с микропризнаками ксероза на фоне рефлекторной гиперлакримии, при этом время разрыва прероговичной слёзной плёнки составляет 8,0±1,0 с);
· средняя (с микропризнаками ксероза, но уже на фоне умеренного снижения слезопродукции и стабильности прероговичной слёзной плёнки);
· тяжёлая и особо тяжёлая (с макропризнаками ксероза на фоне выраженного или критического снижения слезопродукции и стабильности прероговичной слёзной плёнки).
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· наружный осмотр, оценка положения век, глаз, подвижности глаз;
· визометрия*;
· авторефкератометрия;
· биомикроскопия;
· офтальмоскопия;
· тонометрия (по Маклакова и/или бесконтактная);
· периметрия;
· промывание слезных путей.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· экзофтальмометрия;
· тест Ширмера;
· определение «C» реактивного белка;
· определение ревматоидного фактора;
· определение антител (IgG, IgM) к хламидиям в крови;
· определение общего иммуноглобулина (Ig E) в сыворотке крови (диагностика аллергостатуса);
· УЗИ (В-скан глаз, придаточного аппарата, орбиты)*;
· УЗИ в 3D режиме, цветное и энергетическое доплеровское картирование по показаниям*;
· КТ/MPT орбит с или без использования контрастного вещества.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· наружный осмотр, оценка положения век, глаз, подвижности глаз;
· визометрия*;
· авторефкератометрия;
· биомикроскопия;
· офтальмоскопия;
· тонометрия (по Маклакова и/или бесконтактная);
· периметрия;
· промывание слезных путей.
Минимальный перечень обследования, проводимые для подготовки оперативному лечению при экстренной госпитализации (повтор минимальной обследования проводятся в случае, если дата исследований превысила более 14 суток при направлении пациента на плановую госпитализацию):
· общий анализ крови;
· общий анализ мочи;
· биохимический анализ крови (общий белок, глюкоза, билирубин, холестерин, креатинин, мочевина, АЛТ, АСТ);
· коагулограмма (4 показателя);
· анализ крови на свертываемость;
· определение группы крови по системе АВО;
· определение резус-фактора крови;
· определение HBsAg в сыворотке крови ИФА-методом;
· определение суммарных антител к вирусу гепатита C в сыворотке крови ИФА-методом;
· анализ крови на ВИЧ методом ИФА;
· бактериологическое исследование содержимого конъюнктивальной полости на флору и чувствительность к антибиотикам;
· бактериологическое исследование содержимого конъюнктивальной полости на грибковую флору с определением чувствительности к антибиотикам;
· флюорография;
· ЭКГ.
Дополнительные диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· экзофтальмометрия;
· тест Ширмера;
· биопсия слезной железы;
· УЗИ (В-скан глаз, придаточного аппарата, орбиты)*;
· УЗИ в 3D режиме, цветное и энергетическое доплеровское картирование по показаниям*;
· КТ/MРT орбит с или без использования контрастного вещества.
Диагностические мероприятия, проводимые на этапе скорой помощи:
· наружный осмотр, оценка положения век, глаз, подвижности глаз.
Диагностические критерии:
Жалобы и анамнез
Жалобы:
Острый дакриоаденит:
· боль и покраснение кожи в проекции слезной железы;
· отек кожи века;
· опущение верхнего века.
Хронический дакриоаденит:
· наличие припухлости в области слезной железы;
· смещение глазного яблока,
· двоение.
ССГ:
· рези в области глаз;
· чувство сухости глаз;
· покраснение глаз;
· чувство инородного тела, «песка» в области глаз;
· быстрая зрительная утомляемость.
Эпифора:
· слезотечение.
Анамнез:
· анте- и постнатальный анамнез;
· сведения о сопутствующих и ранее перенесенных заболеваниях (включая аллергоанамнез).
Физикальное обследование
Общий осмотр:
· отек, гиперемия кожи в проекции слезной железы;
· опущение наружной половины верхнего века, характерная S-образная форму края верхнего века;
· смещения глазного яблока книзу и кнутри;
· увеличение и пальпаторная болезненность проекции слезной железы;
· экзофтальм;
· сужение глазной щели;
· гиперемия конъюнктивы;
· слезостояние;
· слезотечение;
· увеличение региональных лимфоузлов;
· повышение температуры тела.
Лабораторные исследования:
· определение «C» реактивного белка – норма/увеличение уровня показателя «C» реактивного белка;
· определение ревматоидного фактора в сыворотке крови – норма/повышение уровня фактора;
· определение Ig E (общий) в сыворотке крови – норма/повышение уровня общего Ig E;
· определение Ig G и M к цитомегаловирусу – норма/повышение Ig G и M титра.
Инструментальные исследования:
· визометрия: возможно снижение остроты зрения, наличие двоения;
· биомикроскопия: конънктивальная/смешанная инъекция, в верхне-наружном углу при выворачивании верхнего века выпячивание увеличенной пальпебральной части железы, ксероз поверхности роговицы и конъюнктивы;
· офтальмоскопия: возможны изменения характерные для основной патологии;
· тонометрия: повышение внутриглазного давления;
· тест Ширмера – уровень пропитывания тест-полоски менее 15мм;
· периметрия: возможны изменения полей зрения;
· УЗИ (В-скан) глаз, придаточного аппарата, орбиты: определение размеров и положения орбитальной части слезной железы;
· УЗИ в 3D режиме, цветное и энергетическое доплеровское картирование: локализация патологического процесса, определение ангиархитектоники, гемодинамических показателей;
· КТ/MРT с или без использования контрастного вещества орбит: визуализация орбиты, прижизненное неинвазивное исследование слезной железы, повышает точность диагностики заболевания, исключение или подтверждение онкопроцесса;
· промывание слезных путей: нарушение проходимости слезных путей;
Показания для консультации специалистов:
· консультация оториноларинголога при выявлении патологии ЛОР органов;
· консультация стоматолога при выявлении патологии зубов и ротовой полости;
· консультация онколога при подозрении на онкопатологию;
· консультация невропатолога при выявлении патологии со стороны нервной системы;
· консультация акушер-гинеколога при наличии беременности/при выявлении патологии репродуктивных органов;
· консультация уролога при выявлении патологии мочеполовой системы;
· консультация инфекциониста при выявлении инфекционных заболеваний;
· консультация кардиолога при патологии сердечно-сосудистой системы;
· консультация эндокринолога при наличии сопутствующей эндокринной патологии;
· консультация гастроэнтеролога при выявлении патологии ЖКТ (болезнь Крона и т.д.);
· консультация дерматолога при неспецифических изменениях кожных покровов век;
· дерматовенеролог
Дифференциальный диагноз
Дифференциальный диагноз:
Таблица – 1. Дифференциальная диагностика острого и хронического дакриоаденита
| Характерные особенности | ССГ | Конъюнктивит |
| Симптомы | Дискомфорт Чувство жжения и сухости в глазах Чувство инородного тела в глазах Легкое покраснение Астенопия | Дискомфорт Чувство инородного тела в глазах Зуд Покраснение Гнойное отделяемое из глаз |
| Диагностика | Биомикроскопия Тест Ширмера Определение времени разрыва слезной пленки | Бак.посев с конъюнктивы Биомикроскопия |
| Лечение | Увлажняющие и слезозамещающие препараты Витамины В тяжелых случаях хирургическое лечение (обтурация слезных точек) | Местная антибактериальная и противовоспалительная терапия |
Лечение
· дакриоаденит – полное купирование воспалительного процесса слезной железы;
· ССГ – увлажнение, создание «стабильности» слезной пленки, устранение патологических изменений, связанных с ксерозом;
· эпифора – устранение причины вызвавшей появление слезотечения.
Тактика лечения
Немедикаментозное лечение
Режим – III
Диета – стол №15 или в зависимости от сопутствующего заболевания (артериальная гипертония, сахарный диабет и т.д.).
Медикаментозное лечение:
Антибактериальные средства:
· левофлоксацин, капли глазные, по 1 капле 3-6 раз в день до 7-10 дней [17];
· тобрамицин, капли глазные, по 1 капле 4-6 раз в день – 7 дней[17];
· сульфацетамид натрия 20 %, 30 % р-р, капли глазные по 2 капле 4-6 раз в день 7-14 дней;
· хлорамфеникол 0,25% р-р капли глазные 0,25 % по 2 капле 4-6 раз в день 7-14 дней;
· моксифлоксацин, капли глазные, по 1 капле 3 раза в день – 7-10 дней[32];
· тетрациклин глазная мазь 1 % 3 г и 10 г закладывать за нижнее веко 3 раза в день;
· цефазолин по 500 мг 2 раза в сутки для внутримышечных инъекций 7-10 дней;
· гентамицин, капли глазные, по 1 капле 4-6 раз в день – 7 дней, 80 мг для внутримышечных инъекций 3 раза в сутки 7-10 дней [32].
НПВС:
· диклофенак натрия 0,1 % р-р капли глазные по 2 капле 3 раза в день до 1 месяца.
Противовоспалительные:
· дексаметазон 0,1 % р-р капли глазные по 2 капле 3 раза в день 7-14 дней, 0,1 % мазь глазная закладывать за нижнее веко 2-3 раза в день 7-14 дней; раствор 0,4 % для парабульбарных инъекций по 0,5 мл 1 раз в сутки 3-5 дней.
· диклофенак натрия 0,1 % р-р капли глазные по 2 капле 3 раза в день до 1 месяца;
· преднизолон капли глазные, суспензия 5 мг/мл по 2 капле 3 раза в день 7-14 дней.
Слезозаместители:
· карбомер, капли глазные, по 1 капле 3-6 раз в день до купирования ССГ.
· моксифлоксацин, капли глазные, по 1 капле 3 раза в день – 7-10 дней[17];
· гентамицин, капли глазные, по 1 капле 4-6 раз в день – 7 дней, 80 мг для внутримышечных инъекций 3 раза в сутки 7-10 дней [17].
Комбинированные средства
· дексаметазон + тобрамицин капли глазные, стерильная суспензия по 2 капле 3-4 раза в день 7-14 дней.
· неомицин + дексаметазон капли глазные по 2 капле 3-4 раза в день 7-14 дней;
Противовирусные средства:
· ацикловир мазь глазная 3 % закладывать за нижнее веко 3 раза в день до 1 месяца;
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи:
· кетопрофен для внутримышечных инъекций по 100 мг при сильных болях.
Другие виды лечения:
Физиотерапия при хроническом дакриоадените:
· гелий-неоновый лазер;
· магнитотерапия.
Эпифора:
Хирургическое лечение основного заболевания
Дальнейшее ведение:
· в течение от 2 недель до 1 месяца после операции инстилляция антибактериальных и противовоспалительных препаратов;
· при наличии сопутствующего заболевания мониторинг у узкого специалиста;
· плановый контроль у офтальмолога;
· соблюдение соответствующего лечебно-охранительного режима по показаниям.
Препараты (действующие вещества), применяющиеся при лечении
| Ацикловир (Acyclovir) |
| Гентамицин (Gentamicin) |
| Дексаметазон (Dexamethasone) |
| Диклофенак (Diclofenac) |
| Карбомер (Carbomer) |
| Кетопрофен (Ketoprofen) |
| Левофлоксацин (Levofloxacin) |
| Моксифлоксацин (Moxifloxacin) |
| Неомицин (Neomycin) |
| Преднизолон (Prednisolone) |
| Сульфацетамид (Sulfacetamide) |
| Тетрациклин (Tetracycline) |
| Тобрамицин (Tobramycin) |
| Хлорамфеникол (Chloramphenicol) |
| Цефазолин (Cefazolin) |
Госпитализация
Показания для госпитализации с указанием типа госпитализации (плановая, экстренная):
Показания для экстренной госпитализации:
· боль, покраснение и отек в области слезной железы;
· гнойное отделяемое из конъюнктивального мешка.
Показания для плановой госпитализации:
· наличие припухлости в области слезной железы;
· смещение глазного яблока;
· диплопия.
Профилактика
Информация
Источники и литература
Информация
Список разработчиков протокола с указанием квалификационных данных:
1) Тулетова Айгерим Серикбаевна – кандидат медицинских наук, заведующая детским отделением филиала АО «КазНИИ глазных болезней» в г.Астана, врач высшей категории;
2) Агелеуова Акмарал Кусаиновна – заведующая дневным стационаром филиала АО «КазНИИ глазных болезней» в г.Астана, врач высшей категории;
3) Урих Константин Александрович – кандидат медицинских наук, заведующий отделением микрохирургии глаза ГКП на ПХВ «Городская больница №2» г. Астана, врач высшей категории.
4) Мажитов Талгат Мансурович – доктор медицинских наук, профессор АО «Медицинский университет Астана» врач клинический фармакологии высшей категории, врач-терапевт высшей категории
Рецензенты: Ахмедьянов Зейнеп Угубаевна – кандидат медицинских наук, профессор, заведующая курсом офтальмологии кафедры офтальмологии и лор болезней АО «Медицинского университета Астана».
Указание условий пересмотра протокола:
Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.