код по мкб 10 отек глаза
Ангионевротический отек век
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Ангионевротический отек век (отек Квинке) является частым аллергическим осложнением общей антибиотикотерапии и применения других медикаментов. Ангионевротический отек Квинке век и глазницы впервые описан П. Qninck в 1882 г. Обычно возникает как аллергическое заболевание немедленного типа, поражая кожу, гортань, желудочно-кишечный тракт и др. Генерализованный отек Квинке протекает с повышением температуры, общей слабостью, изменениями формулы белой кропи. По этиологии и патогенезу он во многом сходен с крапивницей и потому нередко обе болезни описываются вместе.

Код по МКБ-10
Симптомы ангионевротического отека Квинке век и глазницы
Глазные проявления отека Квинке могут быть симптомом более распространенного процесса, однако офтальмологи гораздо чаще наблюдают развитие отека только в области век, иногда глазницы или век и глазницы вместе. Патология довольно редкая, в отличие от других локализаций поражает преимущественно детей дошкольного и младшего школьного возраста, протекает без заметных признаков общей реакции организма, хотя изредка могут наблюдаться субфебрилитет, вялость, потеря аппетита. Заболевание начинается внезапно, на фоне хорошего здоровья ребенка. Появляется отек верхнего и нижнего века обычно одного глаза, который быстро при большой выраженности распространяется на кожу щеки, угла рта и ниже. У одних больных пораженная половина лица заметно увеличивается в объеме по сравнению со здоровой, у других же отек ограничивается веками, даже только верхним веком, и лишь суживает глазную щель. Отечная кожа бледная, иногда с синеватым оттенком. Отсутствие гиперемии кожи, болезненности при пальпации и спонтанной боли отличает такой отек от воспалительного.
При массивном отеке Квинке век может быть хемоз конъюнктивы, на роговице возможно появление точечных поверхностных инфильтратов, не исключена вторичная глаукома. Отек глазницы характеризуется остро развивающимся экзофтальмом со смещением глазного яблока прямо вперед, его хорошей подвижностью. Одновременное поражение век и глазницы проявляется отеком того и другого. Иногда отеку предшествуют зуд век, ощущение их тяжести, капризы ребенка. В крови может быть эозинофилия. Эозинофилы (ацидофилы) могут обнаруживаться в слезной жидкости и соскобе с конъюнктивы.
При первых атаках отек, продержавшись от 12 ч до нескольких суток, исчезает так же внезапно, как появился, не оставляя следа, и болезнь может закончиться одним приступом. При рецидивах интервалы между атаками колеблются от нескольких дней до педель и месяцев. Повторяющиеся неоднократно рецидивы оставляют все более заметные остатки отека, веки увеличиваются, описан даже их элифантиаз.
Описанная клиническая картина довольно типична, и нозологическая диагностика отека Квинке век (и глазницы) обычно нетрудна. Кроме воспалительного отека, его нужно дифференцировать от болезни Мейжа (трофэдема), отличающейся длительным отеком подкожной жировой клетчатки основания нижних век, па который не влияют пи антигистаминные, пи кортикостероидные средства.
Диагностика ангионевротического отека Квинке век и глазницы
Выявление экзоаллергенов при отеке Квинке век (и глазницы) затруднено отрицательными ответами кожных тестов даже на явные раздражители. Тем важнее тщательно собирать аллергологический анамнез.

Кистозный макулярный отёк (КМО) или синдром Ирвина-Гасса
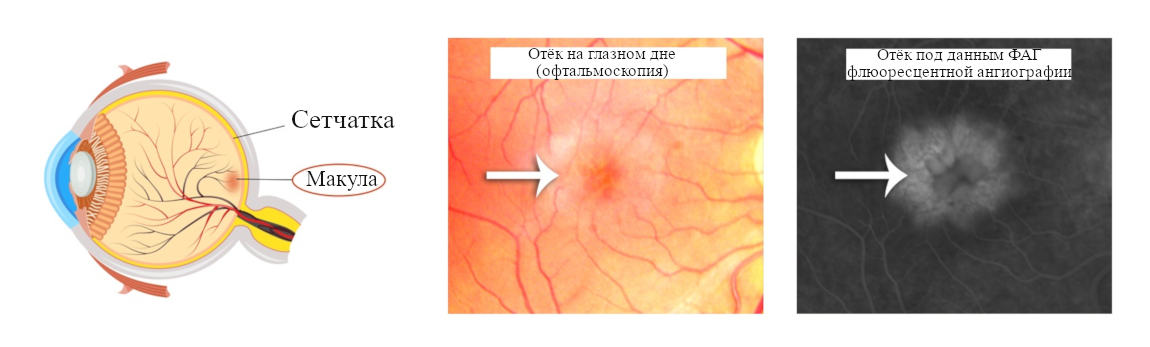
Макулярным называется отёк в центральной зоне сетчатки глаза – макуле, если жидкость скапливается в полостях в наружном ядерном слое сетчатой оболочки, его называют «кистозным». Он возникает преимущественно вследствие воспалительных процессов, в том числе, после хирургических вмешательств и манипуляций на глазном яблоке. Кистозный макулярный отёк развивается спустя 1-3 месяца после операции. Часто его называют синдромом Ирвина-Гасса.
Рис.1 Локализация и внешний вид КМО (синдрома Ирвина-Гасса)
Причины и механизм развития
Макулярный отёк может развиться по следующим причинам:
При развитии воспаления в большом количестве вырабатываются простагландины, цитокины и другие медиаторы. Они способствуют нарушению гематоретинального барьера, повышению проницаемости перифовеальных (расположенных вокруг патологического очага) капилляров и транссудации с образованием кистозных полостей.
В лечении глаукомы офтальмологи часто используют фармакологические препараты, основной ингредиент которых – простагландины (Траватан, Ксалатан и др.). Они могут вызывать риск отёка сетчатки при хирургии глаза. Эти лекарственные средства отменяют за неделю до проникающей операции на органе зрения и назначают вновь не ранее, чем через месяц после вмешательства.
Симптомы
Кистозный макулярный отёк проявляется следующими симптомами:
Рис.2 Центральное зрение при макулярном отёке
При проведении осмотра глазного дна (офтальмоскопии) врачи выявляют сглаженность фовеальной ямки (небольшого углубления, которое находится в центре жёлтого пятна).
При периметрии (определении полей зрения) – скотомы (слепые пятна) в центральном отделе.
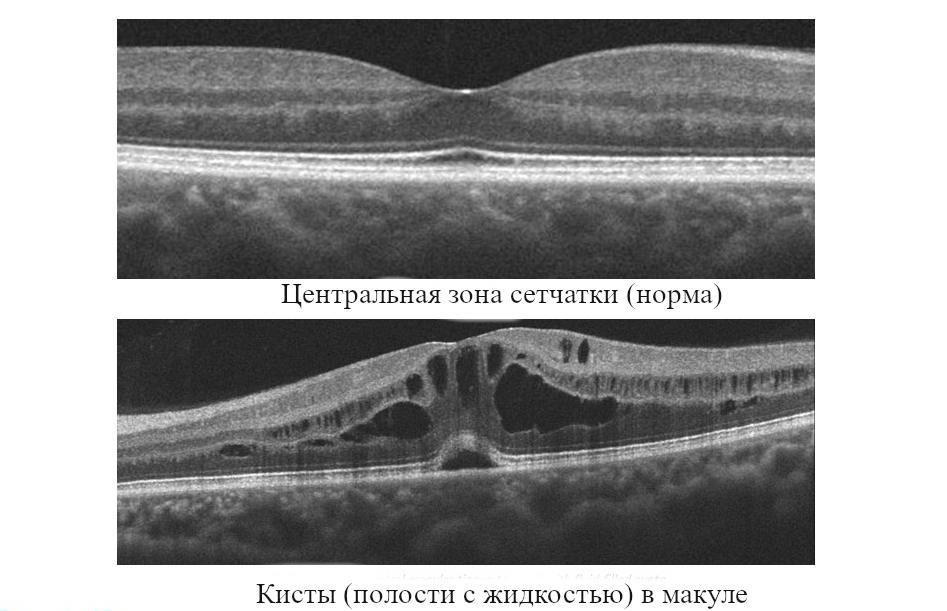
Ранее КМО выявляли с помощью флуоресцентной ангиографии глазного дна (ФАГ). В последние годы офтальмологи отдают предпочтение оптической компьютерной томографии (ОКТ), в том числе – с функцией ангиографии (ОКТА).
Рис.3 Кистозный макулярный отёк на ОКТ (оптической когерентной томографии сетчатки)
При оценке данных томограмм учитывают, что после операции умеренное утолщение сетчатки в фовеальной области, не превышающее 25 мкм, в течение 6-12 месяцев наблюдается у большинства пациентов.
Для каждой модели аппаратуры выработаны свои нормативы толщины центральной области сетчктки и её изменения после операции. Их превышение оценивают как возможный некистозный макулярный отёк.
Диагностика кистозного макулярного отёка с помощью офтальмологической компьютерной томографии при наличии крупных кист затруднений не вызывает.
Код по МКБ-10
По срокам и характеру течения различают следующие виды заболевания:
У пациентов, страдающих хроническим кистозным макулярным отёком, образуются крупные кисты путём слияния мелких полостей. Они приводят к резкому снижению остроты зрения. Прогноз в этом случае пессимистичный. Поэтому, обращайтесь к специалистам в самом начале заболевания!
Видео о макулярном отёке сетчатки
Профилактика и лечение
К мерам профилактики развития синдрома Ирвина-Гасса офтальмологи относят:
Если кистозный макулярный отёк не имеет клинического значения, он самостоятельно подвергается обратному развитию. В этом случае специальную терапию не проводят.
Нередко проводят комбинированную терапию КМО нестероидными противовоспалительными средствами и глюкокортикоидными гормонами.
Как показали результаты исследований, она эффективней лечения одним препаратом. В случаях хронического течения заболевания терапию продолжают до полного исчезновения отёка.
При неэффективности инстилляций схему лечения расширяют. Пациентам проводят парабульбарные инъекции глюкокортикостероидных препаратов: бетаметазона (дипроспана), триамцинолона (кеналога). При резистентности заболевания к стандартному лечению в течение трёх дней проводят внутривенную пульс терапию ударными дозами метилпреднизолона.
В случае наличия у пациента тракционных воздействий на макулярную область и угрозы разрыва или отслойки сетчатки, может быть проведено лазерное или хирургическое лечение.
В нашей специализированной клинике есть все возможности для точной диагностики и эффективного лечения всех видов заболеваний сетчатки и стекловидного в день обращения. Обещайтесь – мы вам поможем!
Другие воспаления век (H01)
Дисковидная эритематозная волчанка века
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Ангионевротический отек
Общая информация
Краткое описание
Ангионевротический отек – заболевание, проявляющееся отеками кожных покровов и слизистых оболочек, подкожной клетчатки [1].
Пользователи протокола: врачи всех специальностей, средний медицинский персонал.
Категория пациентов: дети, взрослые, беременные.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация [1,2].
АО, связанных с патологией системы комплемента:
Наследственная форма АО:
· НАО 1-го типа (85 % случаев). У пациента отмечается дефицит С1-ингибитора вплазме, обусловленный нефункционирующим геном. При этом уровень С1- ингибитора может варьировать от неопределяемого до менее 30% от нормального. Имеет аутосомно-доминантное наследование.
· НАО 2-го типа (15 % случаев). Имеет аутосомно-доминантное наследование. У пациента вырабатывается нормальное или повышенное количество неправильно функционирующего С1-ингибитора (снижение функциональной активности при нормальной его концентрации).
· НАО 3-го типа (эстрогензависимый), (распространенность неизвестна) – недавно описанное заболевание. Считается, что он связан с генетическим нарушением 10 контроля ХII фактора свёртывания крови. Несмотря на то, что эстрогены (как описывалось выше) играют огромную роль в увеличении частоты и тяжести рецидивов при любой форме НАО, отличительной особенностью НАО 3типа является нормальный уровень С1-ингибитора и его функциональной активности.
При эстрогензависимом НАО клинические симптомы идентичны таковым при первых двух типах наследственных комплементзависимых отеков. Его особенностью является зависимость симптомов от высокого уровня эстрогенов и, соответственно, для него характерны обострения во время беременности, при применении пероральных контрацептивов или заместительной терапии эстрогенами при лечении климактерического синдрома. Преимущественно болеют женщины.
Приобретенная форма ангионевротического отека (ПАО).
Тип 1: дефицит С1-ингибитора у больных с лимфопролиферативными заболеваниями;
Тип 2: наличие аутоантител к С1– ингибитору у гетерогенной группы больных (заболевания соединительной ткани, онкологическая патология, заболевания печени и у лиц без признаков каких-либо заболеваний).
АО, не связанные с патологией в системе комплемента:
АО, вызванные высвобождением вазоактивных медиаторов из тучных клеток, в 50% случаев сопровождает крапивницу; оба заболевания имеют общую этиологию, патогенез, лечение и прогноз.
АО, вызванные повышением активности сосудорасширяющих кининовых механизмов. Ингибиторы АПФ снижают содержание ангиотензина ΙΙ, повышают уровень брадикинина. Блокаторы рецепторов ангиотензина II могут вызывать АО, хотя не доказано влияние этих препаратов на метаболизм кининов.
Эпизодический АО с эозинофилией – редкий вид заболевания, характеризующийся эпизодами АО, крапивницы, кожного зуда, лихорадки, повышения веса и сывороточного ΙgM, лейкоцитозом с эозинофилией (до 80%) с благоприятным прогнозом.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ [1,2,3].
Диагностические критерии
Жалобы и анамнез: нарастающие отеки на лице, в области губ, век, щек, лба, волосистой части головы, мошонки, кистей, дорсальной поверхности стоп, конечностях, суставов, при их локализации на слизистой ЖКТ – боли в животе; при отеке гортани – лающий кашель при стенозе гортани.
Атопия в анамнезе или наследственная предрасположенность к аллергическим заболеваниям.
Физикальное обследование: Отек различной локализации кожи и подкожной клетчатки, слизистых оболочек (лицо, туловище, конечности), участки отека четко ограничены от здоровой кожи, плотный, при надавливании не остается ямок. Чаще развивается в области губ, щек, лба, волосистой части головы, мошонки, кистей, дорсальной поверхности стоп. Отек гортани проявляется кашлем, осиплостью голоса, удушьем, стридорозным дыханием. Отек слизистой ЖКТ сопровождается кишечной коликой, тошнотой, рвотой.
Инструментальные исследования:
· исследование пульса: тахикардия;
· измерение ЧСС: тахикардия, брадикардия, аритмия;
· измерение АД: нормальное, пониженное;
· аускультация: наличие приглушения сердечных тонов;
· дыхание: тахипноэ/брадипноэ, поверхностное дыхание.
Диагностический алгоритм
Осмотр пациента проводится по следующей схеме:
· кожные покровы: отек, бледные, акроцианоз;
· голова и лицо: отсутствие травматических повреждений;
· нос и уши: отсутствие выделения крови, гноя, ликвора;
· глаза: конъюнктивы– гиперемия, отечность;
· шея: отсутствие ригидности затылочных мышц, набухание шейных вен, вен верхней половины туловища;
· язык: увеличен, сухой или влажный;
· грудная клетка: симметричность, отсутствие повреждений;
· живот: размеры, вздутие, запавший, ассиметричный, наличие перистальтических шумов;
· исследование пульса;
· измерение ЧСС;
· измерение АД;
· аускультация.
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне:
Жалобы и анамнез смотрите амбулаторный уровень.
Физикальное обследование смотрите амбулаторный уровень.
Диагностический алгоритм: смотрите амбулаторный уровень.
Перечень основных диагностических мероприятий [9,10,11].
· ОАК;
· ОАМ;
· исследование кала на копрологию;
· исследование кала на яйца глист;
· посев из зева и языка на грибковую флору;
· соскоб на я\г;
· УЗИ органов брюшной полости;
· эзофагоскопия;
· гастроскопия;
· дуоденоскопия;
· ИФА на определение антигенспецифического Ig Е;
· ИФА на Ig Е;
· исследование на кишечный дисбактериоз;
· содержание иммуноглобулинов по Манчини;
· дуоденальное зондирование.
Перечень дополнительных диагностических мероприятий:
· тимоловая проба;
· определение общего белка;
· определение АЛТ;
· определение АСТ;
· ИФА лямблий;
· ИФА на H. pylori;
· ИФА на HBsAg.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Ангионевротический отек | Удушье. Отек кожных покровов. Одышка смешанного характера | Сбор анамнеза. Физикальные данные. Иммунограмма. | Наследственность не отягощена. Формирование отека в течение нескольких минут. Зуд выраженный. Эффективность введения антигистаминных препаратов. Повышение уровня IgE |
| Наследственный ангионевротический отек | Удушье. Отек кожных покровов. Одышка смешанного характера | Сбор анамнеза. Физикальные данные. Иммунограмма | Наследственность отягощена. Формирование отека в течение нескольких часов. Зуд не выраженный. Отсутствие эффективности от введения антигистаминных препаратов. IgE в пределах нормальных цифр. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Активированный уголь (Activated carbon) |
| Гепарин натрия (Heparin sodium) |
| Дезлоратадин (Desloratadine) |
| Кетотифен (Ketotifen) |
| Лоратадин (Loratadine) |
| Нистатин (Nystatin) |
| Панкреатин (Pancreatin) |
| Преднизолон (Prednisolone) |
| Флуконазол (Fluconazole) |
| Фуросемид (Furosemide) |
| Хифенадин (Quifenadine) |
| Хлоропирамин (Chloropyramine) |
| Цетиризин (Cetirizine) |
| Эпинефрин (Epinephrine) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ [1,2,3]
Тактика лечения
Немедикаментозное лечение
Режим антигенного щажения, гиппоаллергенная диета.
Обильное щелочное питье для улучшения микроциркуляции и выведения аллергена из организма.
Медикаментозное лечение
В остром периоде лечение начинается с внутривенного введения антигистаминного препарата старого поколения –хлоропирамин. Внутримышечно или внутривенно, взрослые 20-40 мг в сутки. Дети от 1 месяца до 1 года 5 мг в сутки; от 1 года до 6 лет: 10 мг в сутки; от 6 лет до 14 лет 10-20 мг в сутки. Суточная доза для детей не более 2 мг/кг/сутки.
Внутрь, взрослые: 25 мг 3-4 раза в сутки, при необходимости увеличивают до 100 мг. [В]
Дети от 1 года до 6 лет: 6,25 мг 3 раза в сутки или 12,5 мг 2 раза в сутки (в растертом виде до порошка); от 6 до 14 лет: 12,5 мг 2-3 раза в сутки.
Глюкокортикостероиды системного действия (обладают противовоспалительным эффектом, снижают проницаемость сосудов): преднизолон от 0,5 до 1 мг/кг/ день перорально вводить в 1-2 разделенных дозах в течение 5-7 дней [В].
Показано применение антигистаминных препаратов старого поколения при легкой степени: Хифенадин 25-50 мг 3-4 раза в день. Максимальная суточная доза составляет 200 мг. Длительность курса лечения 10-12 дней. При необходимости курс повторяют. [С]
Для стабилизации аллергического процесса показано применение стабилизатора клеточных мембран: Кетотифен взрослым, лицам пожилого возраста и детям старше 8 лет, по 1 капле 2 раза в сутки в нижний конъюнктивальный мешок каждые 12 часов.Курс лечения не менее 6 недель. [В]
Ферментные препараты (панкреатин) – для уменьшения сенсибилизации к пищевым аллергенам. Детям Первоначально 100 мг, которые должны быть приняты перед каждым приемом пищи. Взрослым. Первоначально 100 мг, которые должны быть приняты перед каждым приемом пищи. [В]
При нарастании отеков по показаниям – мочегонные препараты (фуросемид первоначально 40мг утром, поддерживание в дозе 20-40 мг в день) [В].
При значительной выраженности отека, локализации его в верхних дыхательных путях, ЖКТ, гипотонии необходимо введение 0.1% раствора адреналина 0.01 мг\кг подкожно, возможно повторное ведение адреналина через 20 минут.
Другие виды лечения: Промывание желудка и очистительная клизма: для выведения остатков аллергена из ЖКТ.
Показания для консультации специалистов:
· консультациястоматолога: санация полости рта;
· консультация гастроэнтеролога:выявление патологии желудочно-кишечного тракта;
· консультация оториноларинголога: характерна высокая степень колонизации условно-патогенных микробов и грибковых инфекции в ротовой полости и развитие отека гортани;
· консультация хирурга:при развитии абдоминального синдрома.
Профилактические мероприятия:
· Пациентов с тяжелыми анафилактическими реакциями на пищевые продукты в анамнезе предупреждают о необходимости соблюдения элиминационной диеты. Исключаются только те продукты, на которые доказана аллергическая природа развившейся реакции. Для профилактики развития АО псевдоаллергической природы, у лиц с сопутствующими заболеваниями желудочно-кишечного тракта, гепатобилиарной системы, нейроэндокринными и обменными нарушениями, рекомендуется диета с ограничением (или исключением) продуктов, богатых 8 гистамином, тирамином, гистаминолибераторами (консервы, морепродуктов, пряности, копчёности, томаты, пиво, вино и др.).
· Пациентов с тяжелыми реакциями на ЛС в анамнезе запрещается использованиепрепаратов со сходной химической структурой. Лицам с НАО, по возможности, необходимо избегать необоснованных оперативных вмешательств и других травм, простудных заболеваний, стрессовых ситуаций, воздействия холодового фактора, интенсивной физической нагрузки.
· Женщинам с АО в анамнезе следует избегать приема пероральных контрацептивов.
· При наличии АО следует избегать применения активаторов плазминогена (стрептокиназа, алтепаза, актилизе и др.)
Мониторинг состояния пациента**:
карта наблюдения за пациентом;
индивидуальная карта наблюдения пациента;
индивидуальный план действий.
Индикаторы эффективности лечения:
· восстановление функции желудочно-кишечного тракта;
· отсутствие отечного синдрома;
· достижение клинико-лабораторной ремиссии;
· улучшение самочувствия.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия: смотрите амбулаторный уровень.
Медикаментозное лечение: смотрите амбулаторный уровень.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения: смотрите амбулаторный уровень.
Немедикаментозное лечение: смотрите амбулаторный уровень.
Медикаментозное лечение [12,13,14]
В остром периоде лечение начинается с внутривенного введения антигистаминного препарата старого поколения –хлоропирамин. Внутримышечно или внутривенно, взрослые 20-40 мг в сутки. Дети от 1 месяца до 1 года 5 мг в сутки; от 1 года до 6 лет: 10 мг в сутки; от 6 лет до 14 лет 10-20 мг в сутки. Суточная доза для детей не более 2 мг/кг/сутки.
Внутрь, взрослые: 25 мг 3-4 раза в сутки, при необходимости увеличивают до 100 мг. [В]
Дети от 1 года до 6 лет: 6,25 мг 3 раза в сутки или 12,5 мг 2 раза в сутки (в растертом виде до порошка); от 6 до 14 лет: 12,5 мг 2-3 раза в сутки.
Глюкокортикостероиды системного действия (обладают противовоспалительным эффектом, снижают проницаемость сосудов): преднизолон от 0,5 до 1 мг/кг/ день перорально вводить в 1-2 разделенных дозах в течение 5-7 дней [В].
Необходимо обильное щелочное питье для улучшения микроциркуляции и выведения с организма аллергена – активированный уголь.
Активированный уголь – взрослым по 3-6 капсул, 3-4 раза в сутки за 1-2 часа до или после пищи или лекарственных средств. [С]
Показано применение антигистаминных препаратов старого поколения при легкой степени: Хифенадин 25-50 мг 3-4 раза в день. Максимальная суточная доза составляет 200 мг. Длительность курса лечения 10-12 дней. При необходимости курс повторяют. [С]
Для стабилизации аллергического процесса показано применение стабилизатора клеточных мембран: Кетотифен взрослым, лицам пожилого возраста и детям старше 8 лет, по 1 капле 2 раза в сутки в нижний конъюнктивальный мешок каждые 12 часов.Курс лечения не менее 6 недель. [В]
Ферментные препараты (панкреатин) – для уменьшения сенсибилизации к пищевым аллергенам.Детям. Первоначально 100 мг, которые должны быть приняты
перед каждым приемом пищи. Взрослым. Первоначально 100 мг, которые должны быть приняты перед каждым приемом пищи. [В]
При нарастании отеков по показаниям – мочегонные препараты (фуросемид первоначально 40 мг утром, поддерживание в дозе 20-40 мг в день) [В].
При значительной выраженности отека, локализации его в верхних дыхательных путях, ЖКТ, гипотонии необходимо введение 0.1% раствора адреналина 0.01 мг\кг подкожно, возможно повторное ведение адреналина через 20 минут.
Инфузия дезагрегантов и антикоагулянтов (гепарин) – улучшают микроциркуляцию [В].
При высеваний грибковой флоры – противогрибковые препараты: флуконазол,50-400 мг 1 раз в сутки в зависимости от степени риска развития грибковой инфекции. Нистатин взрослым и детям назначают по 100 000 ЕД 4 раза в сутки после еды. Длительность лечения 7 дней.(А при грибковом поражении).При поступлении в стационар с диагностической целью в ремиссии, все вышеизложенные мероприятия соответственно не проводятся. Проводятся только выявление причинно-значимого аллергена.
Хирургическое вмешательство: нет.
Другие виды лечения: не существует.
Показания для консультации специалистов: смотрите амбулаторный уровень.
Показания для перевода в отделение интенсивной терапии и реанимации:
· состояния после эпизодаостановки дыхания и/или кровообращения.
Индикаторы эффективности лечения: смотрите амбулаторный уровень.
Госпитализация
Показания для плановой госпитализации:
· с диагностической целью в ремиссии.
Показания для экстренной госпитализации:
· наличие острых симптомов заболевания;
· выраженный отек кожных покровов и слизистых оболочек, подкожной клетчатки.
Информация
Источники и литература
Информация
| АЛТ | – аланинаминотрансфераза |
| АСТ | – аспартатаминотрансфераза |
| ЖКТ | – желудочно–кишечный тракт |
| ИФА | – имунно-ферментный анализ |
| КОС | – кислотно-основное состояние |
| МКБ | – международная классификация болезней |
| ОАМ ОАК | – общий анализ мочи – общий анализ крови |
| ПАО АД | – приобретенная форма ангионевротического отека – артериальное давление |
| УЗИ | – ультразвуковое исследование |
| ЧСС AO | – частота сердечных сокращений – ангионевротический отек |
Конфликт интересов: отсутствует.
Список рецензентов: Сагимбаев Аскар Алимжанович – доктор медицинских наук, профессор АО «Национальный центр нейрохирургии», начальник отдела менеджмента качества и безопасности пациентов Управления контроля качества.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.