Как появляется жидкость в легких
Результативность медицинской помощи при наличии жидкости в плевральной полости: оценка пациентом выполненного лечебно-диагностического пособия
Жидкость в плевральной полости скапливается либо вследствие поражения выстилающей ее плевры, либо в связи с общими нарушениями водно-электролитного обмена в организме. Первое возникает при воспалениях плевры, вызванных возбудителями инфекционных болезней
Жидкость в плевральной полости скапливается либо вследствие поражения выстилающей ее плевры, либо в связи с общими нарушениями водно-электролитного обмена в организме. Первое возникает при воспалениях плевры, вызванных возбудителями инфекционных болезней, при поражении ее неопластическими процессами, инфильтрации лимфоидной или миелоидной тканью. Второе нередко наблюдается при травме, цинге, при болезнях, осложняющихся сердечной недостаточностью, нефротическим синдромом и при некоторых других.
Дифференциальный диагноз скопившейся жидкости в плевральной полости может быть подразделен на два этапа. Вначале производится идентификация синдрома, т. е. определяется его отличие от других синдромов со сходными клиническими признаками, после чего выясняется причина нарушения.
Физические признаки скопления жидкости в плевральной полости общеизвестны. При выраженном ее скоплении перкуссия по задней поверхности грудной клетки выявляет по акустическим свойствам три зоны. Над верхушкой легкого определяется ясный легочный звук, а над его основанием — тупой. Между ними определяется зона тимпанического перкуторного звука. Тимпанит обусловлен частичным ателектазом легкого, потерявшего в значительной мере свое напряжение.
Голосовое дрожание над зоной тупого перкуторного звука ослаблено или не определяется. Над зоной абсолютной тупости дыхательные шумы также не определяются или ослаблены. Над зоной тимпанического перкуторного звука выслушивается, как правило, ослабленное бронхиальное дыхание. Везикулярное дыхание определяется над зоной ясного легочного звука.
Несмотря на значительное число опознавательных признаков, диагноз «синдром жидкости в плевральной полости» нередко вызывает сомнения, большая часть которых исчезает после рентгенологического исследования. Диагностическую пункцию плевральной полости лучше производить после рентгенологического исследования. Она позволяет подтвердить наличие жидкости в плевральной полости и определить ее характер. Особенно часто дополнительные исследования приходится проводить для отличия синдрома жидкости в плевральной полости от пневмонии, опухоли легких и некоторых других болезней и синдромов.
Скопление жидкости в плевральной полости развивается вследствие повышенной проницаемости сосудов или механического нарушения их целостности. Повышенная проницаемость сосудов приводит к образованию транссудата. Воспалительное поражение плевры протекает с образованием экссудата. В зависимости от содержания форменных элементов крови экссудаты делятся на серозные, геморрагические и гнойные.
Причины скопления жидкости в плевральной полости:
Дифференциальный диагноз проводится с пневмонией, плевральными швартами, опухолью легкого или средостения, фибротораксом, эхинококковой кистой легкого, высоким стоянием диафрагмы.
Плевральная пункция относится к инвазивным методам диагностики и лечения. Процедура пункции достаточно болезненна и проводится под местной анестезией. К тому же данная манипуляция требует определенных практических навыков от медицинского персонала. Данный вид диагностики и лечения всегда вызывает эмоциональные переживания у пациента, его родственников и у медицинского персонала.
Нами выделены 16 показателей, связанных с оценкой больными деятельности медицинского персонала при проведении лечебно-дигностической плевральной пункции (табл.).
В процессе работы с больными нами разработан индекс удовлетворенности пациентов. Данный индекс отражает показатели, которые связаны с предлагаемыми медицинскими услугами и с взаимоотношениями между персоналом отделений и служб ЛПУ и пациентом.
Каждый пациент выбирает из предложенных показателей те, которые, по его мнению, являются наиболее важными. Эти показатели должны быть «взвешены», для того чтобы отразить относительные приоритеты и важность для определенных категорий пациентов. Затем, как показано в таблице, ежемесячно осуществляется процесс о6ратной связи в отношении удовлетворенности пациентов. Подразделения ЛПУ получают очки (от 1 до 10) по каждому из выбранных показателей; на основании полученных очков и подсчитывается степень удовлетворенности пациентов.
Пациенты хирургического, сосудистого хирургического и онкологического профилей оценивают преимущественно профессионализм выполнения манипуляции, слаженность работы врачей и среднего медицинского персонала, соблюдение санитарно-эпидемического режима и контроль безопасности инвазивного вмешательства.
Пациенты терапевтического, специализированного терапевтического и кардиологического профилей придают значение практически всем 16 предложенным для оценки критериям.
Самый высокий индекс удовлетворенности — 10,0 — имеют больные хирургических отделений.
Максимальное количество баллов выставляют пациенты по критериям «болезненность» и «контроль безопасности манипуляции» (среднее значение критериев соответственно 8,6 и 8,4), а так называемым лидером таблицы индекса удовлетворенности пациента стал критерий «психологическая атмосфера в отделении вокруг пациента» — 10,0.
Итак, следует отметить, что пациенты отделений различных профилей по-разному реагируют на те или иные аспекты выполнения пункции и по-разному их оценивают.
Больница же в целом постепенно «настраивается» на специфические показатели, которым придает значение пациент в процессе получения медицинской помощи.
Литература
А. Л. Верткин, доктор медицинских наук, профессор
И. В. Духанина, кандидат медицинских наук
МГМСУ, Москва
Отек легких
Отек легких – это патологическое, очень серьезное состояние, которое характеризуется выходом транссудата в легочную ткань. В результате нарушается газообмен, что приводит к серьезнейшим последствиям вплоть до летального исхода.
Неотложная помощь при отеке легких – единственное, что может повысить риски пациента на выживание и восстановление здоровья. Человеку в такой ситуации требуется немедленное участие врачей.
Сам по себе отек легких чаще всего является уже осложнением, которое сопутствует серьезным проблемам органов и систем организма, например, сердечно-сосудистой системы, ЖКТ и т.д.
Причины
На самом деле причин отека легких очень много – для разных заболеваний они свои. Назовем для примера несколько общих предпосылок:
Эти и многие другие причины не являются непосредственными факторами, способствующими развитию отека легких. Но на фоне подобных состояний он может развиваться, что обязательно учитывается при госпитализации со всем вышеперечисленным.
Разновидности
Есть разные варианты отека легких:
Очевидно, что для каждого варианта требуются свои действия. Если пациента еще можно спасти, скорость реагирования тут будет ключевым фактором.
Симптомы
Описывать симптомы отека легких можно только общими моментами, поскольку отдельные виды патологии протекают со смазанными характеристиками. К признакам относятся такие моменты:
Диагностика
Если симптомы отека легких не выражены, параллельно с неотложной помощью требуются дополнительные исследования:
Во многих случаях диагностика отека легких возможна сразу же – только по тем признакам, которые проявляются у больного визуально и без дополнительного обследования.
Лечение
Также дополнительно вводятся разные препараты: анальгетики, диуретики, средства, снижающие давление в малом круге кровообращения, препараты для сердца, антибактериальные средства и многое другое. Далее лечение отека легких, если приступ снят, сводится к тому, чтобы лечить основное заболевание, вызвавшее эту патологию.
Вопросы-ответы
Из-за чего происходит отек легких?
Факторов, которые способствуют развитию этой патологии, десятки. Они связаны с другими заболеваниями разных систем организма. Клинические рекомендации при отеке легких во многом обуславливаются ситуацией.
Может ли отек легких привести к смерти?
Да, риск летального исхода в случае такой патологии очень высок, а для молниеносной формы он является единственным возможным исходом событий. Это крайне опасное состояние, требующее немедленной профессиональной помощи.
Как лечить отек легких?
Это делают исключительно в медицинских учреждениях, чаще всего в реанимации. Все, что нужно знать про симптомы и лечение отека легких у взрослых либо детей, знают только врачи – патологию невозможно устранить без специальных знаний и навыков.
В чем особенности отека легких у детей?
В отличие от взрослых, у детей эта патология возникает намного реже по причине других болезней. Обычно в основе лежит аллергия или контакт с токсинами. Либо же причиной могут стать врожденные аномалии разных систем организма.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
Отек легких в паллиативной практике
Время чтения: 4 мин.
Отек легких — патологическое состояние, при котором в интерстиции и альвеолах легких скапливается жидкость. Отек приводит к нарушению газообмена и дефициту кислорода в организме. Какие виды отека легких бывают, как их диагностируют и лечат, рассказала Варвара Брусницына, врач анестезиолог-реаниматолог, эксперт организационно-методического отдела паллиативной помощи взрослым Московского многопрофильного центра паллиативной помощи.
Как диагностировать отек легких?
Диагностировать отек легких можно по жалобам пациента, результатам общего осмотра и инструментальным методом.
Пациент может жаловаться на:
При осмотре пациента, у которого развивается или присутствует отек легких, наблюдаются:
Виды отека легких
Отек легких может наблюдаться как у пациентов в стадии умирания, так и больных с благоприятным прогнозом продолжительности жизни. Отек легких бывает нейрогенный (в стадии умирания, при травмах, опухолях головного мозга), кардиогенный, некардиогенный и токсический (не в стадии умирания). Они отличаются механизмом возникновения, клинической картиной и способами купирования.
Нейрогенный отек легких
Причиной нейрогенного отека легких могут стать прогрессирующие опухоли мозга, черепно-мозговые травмы, тяжелые судорожные припадки. У паллиативных пациентов в стадии умирания также наблюдается нейрогенный отек легких. В этом случае нейрогенный отек не нужно купировать, он является частью процесса умирания и никак его не ускоряет. Это реакция организма на процесс умирания. Однако важно купировать тягостные симптомы, связанные с ним: головную боль, одышку.
При нейрогенном отеке у пациента важно объяснить родственникам, что происходит, потому что они могут испугаться и решить, что именно это состояние приводит человека к смерти. Подойдите к этому мягко: простыми словами объясните, что это естественная часть процесса умирания. Напомните, что вы делаете все, чтобы облегчить состояние их близкого.
Облегчить состояние человека при нейрогенном отеке легких в стадии умирания можно с помощью:
Кардиогенный отек легких
Кардиогенный отек легких могут вызвать:
При развитии кардиогенного отека легких повышается гидростатическое давление в легочных капиллярах, нарушается проницаемость сосудов. Жидкая часть крови выходит в легкие: сначала заполняет межклеточное пространство, а затем альвеолы. Из-за этого нарушается газообмен.
Что делать при кардиогенном отеке легких?
Шаг 1. Выполнить ЭКГ.
Шаг 2. Ввести диуретики и антиаритмические препараты при диагностированной аритмии.
Шаг 3. Сделать рентген и КТ грудной клетки (для исключения или подтверждения ТЭЛА).
Некардиогенный отек легких
Некардиогенный отек легких могут вызвать:
При некардиогенном отеке легких сначала снижается онкотическое давление крови — возникает разница между давлением крови и межклеточной жидкостью. Чтобы эту разницу выровнять, организм выводит жидкую часть крови из сосуда во внеклеточное пространство. Из-за этого альвеолокапиллярная мембрана повреждается, нарушается ее проницаемость. Жидкость выходит из сосуда в альвеолы.
Токсический отек легких
Токсический отек легких могут вызвать:
Купирование кардиогенного, некардиогенного и токсического отека легких
Чтобы купировать кардиогенный, некардиогенный и токсический отек легких, необходимо использовать:
ПДКВ можно создать и через неинвазивную вентиляцию, масочно — но только после купирования ажитации. В панике задыхающийся пациент не будет дышать в маску.
Коррекция терапии после купирования отека легких
После купирования отека легких нужно скорректировать текущую терапию, чтобы такое состояние не повторилось.
Нитраты уменьшают венозный застой в легких без повышения потребности миокарда в кислороде, вызывают пропорциональную вазодилатацию венозного и артериального русла и уменьшают пред- и постнагрузку на левый желудочек без ухудшения тканевой перфузии.
Нитраты нельзя применять при:
При необходимости нужна консультация с кардиологом/реаниматологом. В идеале перевести пациента в специализированный стационар.
Вам может быть интересно:
Виды дыхательной недостаточности у пациентов. Что нужно знать врачу паллиативной помощи. Какие виды дыхательной недостаточности существуют и почему важно их различать.
Основы респираторной поддержки в паллиативной практике. Оборудование, базовые методики, практические рекомендации.
Практические рекомендации по лечению одышки. О методах устранения обратимых причин одышки, в том числе в последние дни и часы жизни пациента, а также — о том, что нужно объяснить родственникам пациента, страдающего одышкой.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Использовано стоковое изображение от Depositphotos.
Отек легких у пожилых людей

проницаемости капилляров или повышением внутрикапиллярного давления. При этом жидкость, скапливающаяся в интерстиции, не может удаляться через лимфатические сосуды. У людей пожилого и старческого возраста клиническая картина может быть смазанной, без характерных признаков, что приводит к потере времени, усугублении ситуации. Пожилые люди из группы риска, а также члены их семей, должны быть проинформированы о симптомах и первой доврачебной помощи человеку с отеком легких.
Причины развития отека легких
Если накопление жидкости вызвано повышением проницаемости капилляров, диагностируют мембраногенный отек легких. Он может быть спровоцирован:
У пожилых людей чаще встречается гидростатический отек легких. Он может быть вызван:
Накопление жидкости в легких приводит к нарушению газообмена. Возникающую гипоксию пациент пытается компенсировать более частым и поверхностным дыханием. Развивается одышка. При последующем увеличение объема жидкости легкие становятся менее эластичными, альвеолы заполняются жидким содержимым и не могут участвовать в обмене углекислого газа и кислорода.
Виды отека легких по скорости развития
Различают 4 вида в зависимости от нарастания симптомов:
Вне зависимости от скорости нарастания симптомов отек легких – патологическое состояние, которые не пройдет само по себе. Признаки накопления жидкости с дыхательной системе с каждым часом становятся все более явными, игнорирование возрастающей одышки на фоне сухого, а затем и влажного кашля приводит к резкому ухудшению состояния больного.
Симптомы отека легких
Наиболее типичная клиническая картина наблюдается при кардиогенном отеке легких. Именно он характерен для большинства пожилых больных. Для такого состояния характерны:
В качестве компенсаторного механизма может наблюдаться повышение артериального давления. Пульс быстрый, во многих случаях прослушивается ритм галопа. На пике приступа больной находится в спутанном сознании, может падать в обморок.
Диагностика и лечение отека легких
Если требуется подтверждение диагноза, больному делают УЗИ или рентген. Оба этих метода позволяют быстро и точно дифференцировать отек от приступа бронхиальной астмы, тромбоэмболии легочной артерии.
Лечение включает в себя оказание немедленной помощи для стабилизации пациента и интенсивную терапию для нормализации кровообращения и работы сердечно-сосудистой системы. Уменьшение объема жидкости достигается введением внутривенно или внутримышечно диуретиков, обычно применяется фуросемид. Препарат отказывает сразу два значимых эффекта – расширяет вены, улучшая венозный отток, и стимулирует мочеиспускание.
Для борьбы с гипоксией применяют сосудорасширяющие средства быстрого действия – нитраты. Они хороши тем, что улучшают кровообращение, но не провоцируют кислородное голодание сердца на фоне усиленной работы сердечной мышцы.
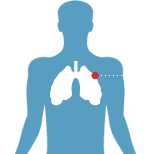
Гидроторакс. Клиническая картина и диагностика гидроторакса
1. Что такое гидроторакс
Так называемая «плевральная полость», расположенная между париетальными и висцеральными листками плевры лёгких, в норме содержит некоторый объём жидкости. Данная анатомическая особенность обеспечивает скольжение плевральных листков относительно друг друга в процессе дыхания. Объём этой жидкости не должен превышать 1-2 мл, однако в некоторых случаях происходит избыточное накопление транссудата в плевральной полости. Такое состояние называется «гидроторакс». Он может быть односторонним или симметричным.
В отличие от экссудата, содержащего в своём составе значительное количество белков (до 30%) и ферментов, транссудат является более водянистой жидкостью. Он чаще всего прозрачен, почти не содержит свойственных плазме ферментов, а белка в нём обнаруживается не более 3%.
Накопление жидкости в плевральной полости в подавляющем большинстве случаев развивается как осложнением других заболеваний. Гидроторакс неясной этиологии – редкое явление, относимое, скорее, к погрешностям диагностики.
Хотя гидроторакс локализуется в лёгких, он чаще всего имеет симптоматику сердечнососудистых нарушений. Проблемы с дыханием самим больным ощущаются реже. Накопление жидкости происходит постепенно. На протяжении значительного периода жидкость пропотевает через сосудистые стенки капиллярной сети и наполняет плевральную полость.
2. Причины гидроторакса
Этиопатогенетической причиной гидроторакса чаще всего выступает хроническая сердечнососудистая недостаточность, для которой характерны застойные явления в тканях и органах всего организма. К примеру, перикардит и серьёзные пороки сердца в большинстве случаев сопровождаются нарушениями, связанными с задержкой жидкости и капиллярной недостаточностью.
Одной из распространённых причин также являются заболевания почек. Нарушения в чашечно-лоханочном аппарате мочевыделительной системы приводят к гиперпротеинемии. Развивающаяся почечная недостаточность приводит к двустороннему гидротораксу при амилоидозе и на фоне нефротического синдрома.
Правосторонний гидроторакс характерен при циррозе печени. У 10 пациентов их ста, имеющих этот диагноз, жидкость из брюшины проникает в правую часть плевральной полости лёгких вследствие изменений, затрагивающих ткани диафрагмы в области печени.
Опухолевые заболевания органов средостения в ряде случаев также сопровождаются накоплением транссудата в лёгких.
3. Клиническая картина и диагностика гидроторакса
Гидроторакс часто сочетается с признаками накопления жидкости в подкожно-жировой клетчатке и других полостях тела (перикардиальной, брюшной).
Транссудат в объёме 100-150 мл при малом гидротораксе не имеет выраженной клинической картины. Компрессия органов грудной клетки начинает проявляться лишь при большом скоплении лимфы в плевральной полости. Дебют этого состояния обычно не острый – симптоматика усугубляется постепенно.
Прогрессирующее течение гидроторакса характеризуется следующими нарастающими симптомами:
В дифференциальной диагностике гидроторакса важно исключить пневмоторакс, признаками которого является выраженный болевой синдром и проявления воспалительного характера (повышение температуры, общее недомогание, слабость).
Визуальный осмотр может выявить акроцианоз кожных покровов (синюшность кожи) со стороны скопления транссудата. Больной, как правило, стремится принять вынужденную полусидячую позу. Осмотр проводится путём пальпации, перкуссии границ сердца и лёгочного звука. Также прибегают к их аускультации (анализу звуков сердечной деятельности и дыхания).
Для уточнения диагноза могут быть назначены следующие диагностические мероприятия:
Также показан общий и биохимический анализ крови и проведение пробы Ривальта, которая при наличии гидроторакса даёт отрицательный результат.
4. Лечение гидроторакса
Лечение гидроторакса, исходя из того, что данная патология не является самостоятельной нозологической единицей, заключается в устранении первопричин, спровоцировавших скопление жидкости.
Если этиопатогенетически гидроторакс связан с сердечнососудистой недостаточностью, комплексная терапия включает не только препараты, поддерживающие работу сердца, но и сочетается с мерами, направленными на коррекцию образа жизни больного. Рекомендуется внести изменения в режим труда и отдыха, сон, диету, физическую активность. Для вывода жидкости необходимо ограничить приём поваренной соли. Из лекарственных препаратов могут быть назначены:
При связи гидроторакса с почечной недостаточностью отёчно-нефрофитовый синдром требует постельного режима, полного исключения соли в питании, контроля диуреза. Лечебная тактика опирается на результаты диагностики – препараты назначаются в зависимости от первопричин и динамики заболевания почек.
Оперативная помощь может потребоваться при неэффективности консервативного лечения, а также в случаях развития острых дыхательных расстройств и сердечнососудистой недостаточности.