геномед определение пола плода
Неинвазивная пренатальная ДНК диагностика
Что такое НИПТ?
НИПТ – это скрининг-тест ДНК, который поможет узнать важную информацию о вашей беременности.
С помощью этого теста, вы сможете:
Преимущества НИПТ:
Неинавзивная пренатальная диагностка хромосомной патологии
Новый неинвазивный пренатальный ДНК тест становится все более доступным для беременных женщин, которые хотят узнать есть ли у их ребенка врожденная хромосомная патология. Если результаты этого теста отрицательные, то будущая мама может избежать инвазивной и, соответственно, более опасной процедуры, такой как биопсия хориона или амниоцентез.
Многие клиники в мире предлагает пациентам с осложненной беременностью (женщины старше 35 лет, хромосомная патология при беременности ранее, плохой биохимический скрининг).
Многочисленные исследования показывают, что неинвазивный пренатальный ДНК тест обеспечивает точность прибижающуюся к 100% уже на 10 неделе беременности.
Подробную информацию о неинвозивном пренатальном ДНК тесте можно получить на нашем специальном сайте panoramatest.ru
Неинвазивное определение отцотвства
Неинвазивный пренатальный ДНК тест на отцовство основан на сравнении генетических профилей фетальных клеток циркулирующих в крови матери и образцов от предполагаемого отца.
Анализируя профили ДНК на основе множества пецифических маркеров, лаборатория в состоянии сравнить плода профиль ДНК с генетическими профилями ДНК матери и предполагаемых отцов.
Неинвазивное определение отцовства возможно с 10 недель беременности.
Процедура в среднем занимает 9 рабочих дней.
Точность теста превышает 99%
Наша лаборатория предлагает полный сервис для наших пациентов:
Неинвазивное определение пола плода
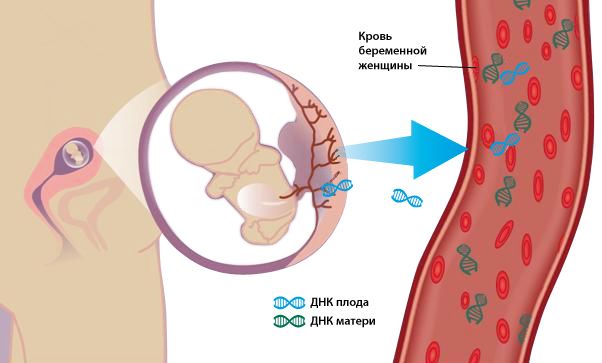
В 1997 году было доказано наличие в крови беременных внеклеточных ДНК плода, а тремя годами позже также было доказано наличие в плазме циркулирующих плодных РНК. Это открытие послужило толчком к развитию ранней неинвазивной пренатальной диагностики, в том числе к определению пола плода. Таким образом, раннее генетическое определение пола плода основано на выявлении в крови беременной клеток и ДНК плода, и поиск в них маркеров мужской Y-хромосомы, которой нет у девочек.
Неинвазивное определение резус-фактора
Иммунологическая несовместимость плода и матери по резус-фактору является основной причиной гемолитической болезни новорожденного. В некоторых случаях воздействия антигенов, проникающих через плаценту, приводят к гибели плода.
У людей с отрицательным резус-фактором есть мутации или отсутствует полностью ген RHD, кодирующий белок RhD, но почти у всех людей на поверхности эритроцитов есть полиморфный белок RhCcEe, кодируемый геном RHCE. Таким образом, фенотипы Rh крови человека зависят от генов RHD и RHCE, пары гомологичных генов на коротком плече хромосомы 1 (1p34-36), которые имеют по 10 экзонов. Белки RhCcEe и RhD имеют схожие структуры, отличаются они лишь на 35–36 аминокислотных остатка (в зависимости от RhC/c и E/e статуса группы крови).
Анализ на неинвазивное определение гена резус-фактора плода рекомендуется проводить для резус-отрицательных женщин, начиная с 10-й недели беременности.
При соблюдении указанных сроков вероятность правильного определения составляет более 99%. В редких случаях из-за индивидуальных особенностей содержание внеклеточной ДНК в плазме беременной женщины на сроках 10-11 недель низкое. В этих случаях результат может быть сомнительным, рекомендуется сдать кровь на анализ повторно через2-3 недели.
Неинвазивный пренатальный тест
По статистике, существует 5 %-ная вероятность рождения ребенка с врожденной генетической патологией. Даже если оба родителя здоровы, при правильном ведении беременности, полном и своевременном проведении обследований можно заподозрить наличие хромосомных патологий у плода.
Что такое НИПТ?
НИПТ – это скрининг-тест ДНК, который поможет узнать важную информацию о вашей беременности.
С помощью этого теста вы сможете:
Преимущества НИПТ:
Важность проведения пренатального теста
Сделать предположение о наличии аномалий позволяют анализы на биохимические маркеры и ультразвуковая диагностика, которые проводятся в рамках скрининга в 1 триместре беременности. Однако они не обеспечивают достаточной уверенности в наличии патологий. Подтвердить точность диагноза можно с помощью инвазивной пренатальной диагностики, которая включает в себя такие методы:
Инвазивная пренатальная диагностика имеет огромный недостаток — угроза прерывания беременности. Поэтому сознательные родители выбирают неинвазивный пренатальный тест.
Это скрининг-тест ДНК, который позволяет получить важную информацию о беременности. С его помощью можно узнать пол будущего ребенка, а также убедиться в отсутствии риска развития синдрома Дауна и других хромосомных патологий. Для выполнения теста необходима венозная кровь. Сделать пренатальный тест можно уже на 9 неделе. Этот метод позволяет снизить уровень ложноположительных результатов.
Показания к НИПТ
Исследование проводят беременным женщинам с 9 недели одноплодной беременности в случае:
Почему акушеры-гинекологи и врачи-репродуктологи отдают предпочтение обследованию беременных женщин с помощью НИПТ? Практика показывает неэффективность существующих методов биохимического скрининга. Точность таких исследований при оценке рисков беременности невысока. Их результаты часто вводят в заблуждение как врача, так и пациентку. К тому же, скрининг проводится только для некоторых аутосомных трисомий.
Согласно статистике, только 1 из 20 женщин с положительным результатом биохимического скрининга рожает ребенка с синдромом Дауна. А у 3-4 из 20 женщин, воспитывающих ребенка с синдромом Дауна, результаты анализа были отрицательными.
Как работает тест? Благодаря особому алгоритму обработки сигналов есть возможность для сравнения/обнаружения отличий материнской ДНК, находящейся в плазме/лейкомассе, от ДНК плода, присутствующего только в плазме. Благодаря этому данный метод предоставляет возможность определить генотип плода и выяснить наличие хромосомной патологии.
Геномед определение пола плода
Существует несколько типов тестов для разных сроков беременности, которые используются, прежде всего, для оценки развития плода в утробе матери.
Некоторые из этих исследований назначаются только при наличии особых показаний.
| Вид теста | Инвазивность | Точность определения пола | Место проведения | Сроки |
|---|---|---|---|---|
| Неинвазивный | Нет | 98,5% | Забор крови в любом процедурном кабинете | 10 неделя |
| Аспирация ворсин хориона | Да | 99,0% | В медицинском центре в условиях малой операционной | 10-13 неделя |
| Амниоцентез (пункция) | Да | 99,0% | В медицинском центре в условиях малой операционной | 14-20 неделя |
| Ультразвук (УЗИ) | Нет | 80-95% | В медицинском центре | не ранее 16 недели (обычно после 20й) |
| Анализ мочи | Нет | 60-70% | Дома | 10 неделя |
Часто задаваемые вопросы
Может ли неинвазивное тестирование полностью заменить УЗИ?
Нет, так как УЗИ в любом случае необходимо для мониторинга здоровья плода, а не только для определения пола. Однако с помощью УЗИ, в отличие от неинвазивного теста, невозможно определить пол плода на ранних сроках беременности.
Может ли тест не дать результата?
Такая вероятность крайне мала, но если это произойдёт, то повторное тестирование проводится бесплатно. В случае отказа родителей от повторного тестирования клиника возвращает деньги.
Есть ли медицинские показания к проведению подобного теста?
Медицинским показанием к определению пола плода на ранних сроках беременности является наличие семейного анамнеза по генетическим заболеваниям, сцепленным с полом.
В остальных случаях исследование проводится по желанию родителей. При этом отношение к пренатальному определению пола плода в обществе очень неоднозначное, а в некоторых странах даже активно обсуждается запрет на его проведение. Связано это с тем, что родители часто используют полученные данные для прерывания беременности при нежелательном для них поле ребенка. Особенно активно эта практика применяется в Китае и Индии. В РФ метод разрешен к применению.
Почему стоит выбрать неинвазивное пренатальное тестирование
Также врачу важно знать пол плода для принятия решения о возможности гормональной терапии беременной при гиперандрогении надпочечникового генеза (врождённая дисплазия коры надпочечников, ВДКН).
Основным методом пренатального установления пола будущего ребенка сейчас является ультразвуковая диагностика, однако на ранних сроках беременности этот метод не всегда корректен и часто субъективен.
Как проводится тестирование?
Наследственные заболевания, связанные с полом
В настоящее время известно более 300 наследственных заболеваний и признаков, сцепленных с полом.
Для этих болезней характерна передача патологического гена обычно здоровыми женщинами-носительницами своим сыновьям.экспрессивность и пенетрантность и разные типы наследования.
К заболеваниям, сцепленным с полом, относятся:
Таким образом, тест не просто удовлетворяет любопытство родителей, но и предоставляет важную информацию о здоровье будущего ребенка.
Выяснение пола плода в первом – начале второго триместра может предотвратить рождение больных детей в семьях с отягощённой наследственностью.
В случаях заболеваний, сцепленных с полом, тест помогает принять решение о необходимости инвазивной диагностики: если определяется девочка, она точно будет здорова, и инвазивная диагностика не требуется. Если же мальчик – то нужна инвазивная диагностика, так как есть 50% вероятности, что он будет болен.
Возможно, по показаниям теста врач порекомендует сделать прерывание беременности по медицинским показаниям при наличии у родителей носительства генов заболеваний, сцепленных с полом (например, гемофилия или прогрессирующая мышечная дистрофия Дюшенна-Беккера – у матери или азооспермия – у отца).
Также врачу важно знать пол плода для принятия решения о возможности гормональной терапии беременной при гиперандрогении надпочечникового генеза (врождённая дисплазия коры надпочечников, ВДКН).
Основным методом пренатального установления пола будущего ребенка сейчас является ультразвуковая диагностика, однако на ранних сроках беременности этот метод не всегда корректен и часто субъективен.
Важно
На сегодняшний день известно более 300 наследственных заболеваний и признаков, связанных именно с гендерной принадлежностью.
Для этих болезней характерна передача патологического гена обычно здоровыми женщинами-носительницами их сыновьям.
При рождении мальчиков вероятность их поражения составляет 50%, в то время как девочки рождаются здоровыми, но 50% из них становятся носителями мутантного гена, и у них могут в будущем родиться больные сыновья.
Научная основа
Поскольку инвазивная диагностика сопровождается существенным дискомфортом для беременной женщины и несет за собой вероятность прерывания беременности, в широкой клинической практике раннее определение пола ребенка использовалось крайне редко.
В 1997 году было доказано наличие в крови беременных внеклеточных ДНК плода, а тремя годами позже ученые доказали наличие в плазме циркулирующих плодных РНК. Это открытие послужило толчком к развитию ранней неинвазивной пренатальной диагностики, в том числе к определению пола плода. Попытки внедрить в широкую практику ранее определение пола предпринимались неоднократно, но из-за очень низкого содержания плодного материала в крови матери сопровождались большим количеством диагностических ошибок, что привело к многочисленным искам и разорению фирм-пионеров в этой области (например, в США). В настоящее время методика исследования претерпела значительные изменения в лучшую сторону, что позволило существенно увеличить достоверность исследования.
В России на сегодняшний день появляется все больше тестов по неинвазивному определению пола по крови и моче, но не все они одинаково точные и надежные, поэтому важно обращаться именно в проверенный медицинский центр.
Подготовка к тесту и его проведение
Результаты анализа будут готовы уже через 3-5 дней.
Оценка результатов исследования
Достоверность анализа повышается с увеличением срока беременности.
На 6-9 неделе достоверность генетического определения пола плода в среднем составляет 90-95%. После 9 недель достоверность анализа достигает 99%.
В связи с этим, большинство лабораторий предлагает пройти диагностику пола плода, начиная с 9 недели беременности.
Результаты анализа выдаются в виде трёх вариантов результата:
Почему стоит выбрать дородовое неинвазивное тестирование?
Пренатальное неинвазивное тестирование – это научный, а следовательно, максимально точный метод.
Он позволяет не только удовлетворить любопытство родителей касательно пола ребенка, но и предотвратить рождение детей с тяжелыми заболеваниями у родителей, которые являются носителями генов заболеваний, сцепленных с полом.
Тест полностью соответствует международным стандартам, гарантирует конфиденциальность и безопасность.
Геномед определение пола плода
Неинвазивное пренатальное тестирование (НИПТ), также известное как анализ внеклеточной ДНК и неинвазивный пренатальный скрининг (НИПС), является важным дополнением к ряду скрининговых тестов на хромосомные аномалии плода.
Уже есть достаточно доказательств того, что НИПТ превосходит другие методы скрининга. Тем не менее, НИПТ имеет ограничения и особенности, которые должны понимать назначающие тест врачи и их пациенты.
Эта статья составлена на основании клинических данных и рекомендаций профессиональных сообществ (ACOG, EBCOG, РОАГ). В ней кратко описывается техническая основа анализов НИПТ и сравниваются характеристики производительности НИПТ с существующими скрининг-тестами. Также здесь обсуждается клиническое использование НИПТ.
Несмотря на то, что чувствительность и специфичность теста, как ожидается, останутся неизменными среди широкой популяции, PPV теста варьируется в зависимости от распространенности состояния в данной популяции. Чем реже состояние в данной популяции, тем ниже PPV, в то время как чувствительность и специфичность остаются неизменными.
В этом же примере у 1% женщин, получивших отрицательный результат, ожидается беременность с патологией (ложный отрицательный результат).
НИПТ является общепризнанным методом антенатального скрининга трисомии 21, 18, 13 и некоторых других хромосомных аномалий. При правильном использовании он повышает частоту выявления хромосомных аномалий у плода, снижая количество необходимых инвазивных процедур. И все же до сих пор многие врачи недостаточно осведомлены об особенностях этой технологии, ее преимуществах и недостатках. Понимание научной основы НИПТ, а также показаний для клинического использования теста и ограничений позволит врачам проводить оптимальный скрининг.
Пренатальный скрининг на хромосомные аномалии проводится для выявления женщин с повышенным риском патологии плода. Скрининг также помогает им принимать обоснованные решения о том, следует ли перейти к диагностическому инвазивному тестированию. [1]
Клинически значимые хромосомные аномалии плода обычно связаны с избытком или нехваткой генетического материала. Они могут отличаться по размеру от небольших сегментов хромосом (микродупликации или микроделеции) до целых хромосом (анеуплоидии). [2]
Наиболее распространенной хромосомной аномалией является трисомия 21 (дополнительная копия хромосомы 21), которая вызывает развитие синдрома Дауна. Другие анеуплоидии плода обычно связаны со спонтанным прерыванием беременности, но некоторые, особенно трисомия 18 и 13, могут закончиться рождением ребенка. Большинство случаев трисомии 21, 18 и 13 возникает de novo (как спонтанное событие), хотя в редких случаях может иметь место хромосомная перестройка у родителей, такая как транслокация. Вероятность каждой из этих трех анеуплоидий увеличивается с возрастом матери. [3]
Диагностическое тестирование требует инвазивной процедуры. Оно проводится между 11 и 14 неделями беременности путем взятия пробы ворсин хориона (CVS). Кроме того, после 15 недель беременности с помощью амниоцентеза проводят забор околоплодных вод. [5] Обе процедуры сопряжены с некоторым риском внезапного прерывания беременности. Степень риска обычно указывается как 0,5–1%, хотя последние метаанализы предполагают, что на самом деле риск, связанный с инвазивной процедурой, может быть намного ниже. [6]
После проведения инвазивной диагностики проводится генетический анализ клеток плода. Самым информативным методом анализа количества и структуры хромосом является микроматричный хромосомный анализ. [2]
Внеклеточная ДНК (cfDNA) состоит из коротких фрагментов ДНК, которые выделяются в плазму в результате нормального клеточного обмена и быстро выводятся из кровообращения. У беременной женщины большая часть cfDNA выделяется из собственных клеток. Тем не менее, некоторая часть, содержащая генотип плода, также выделяется из наружного слоя клеток трофобласта плаценты. [7] Доля cfDNA, полученная из трофобласта, называется фетальной фракцией или фракцией плода. Существует широкий диапазон норм фракций плода. Среднее значение на 10 неделе беременности составляет около 10%. [8]
Как правило, в анализах НИПТ исследуется доля cfDNA, полученная из специфических хромосом. Анеуплоидия плода может привести к отклонению этих пропорций от ожидаемых значений, и для определения значимости таких отклонений применяются статистические тесты. [9], [10] Поскольку большая часть cfDNA является материнской, для выявления аномалии конкретной фетальной хромосомы требуется достаточная доля фракции плода. Поэтому многие анализы НИПТ учитывают минимально допустимый уровень фракции плода, и образцы с долей плода ниже определенного порога не дают результата. [8], [11], [12]
НИПТ может проводиться в любой момент беременности, начиная с 10 недель, чтобы повысить вероятность достаточной фракции ДНК плода. НИПТ обычно требует особой формы запроса и может быть рекомендован доктором (врачом общей практики или акушером), который участвует в дородовом наблюдении пациентки.
НИПТ по сравнению с комбинированным скринингом первого триместра
С помощью скрининга первого триместра можно добиться уровня обнаружения 80% для трисомии 21, 18 и 13 с частотой ложноотрицательных результатов 20%. [4], [13] В объединенном мета-анализе частота обнаружения по различным методам НИПТ составила чуть более 99% для трисомии 21, 96% для трисомии 18 и 91% для трисомии 13. Совокупный уровень ложноотрицательных результатов был 0,012%. [14]
Помимо снижения ложноотрицательных показателей важными клиническими параметрами являются положительные и отрицательные прогностические значения (PPV и NPV) скринингового теста. Эти значения частично зависят от календарных характеристик теста, но также меняются в зависимости от распространенности тестируемого состояния в популяции. [15] Низкая распространенность патологии приведет к снижению PPV и увеличению NPV скринингового теста, тогда как высокая распространенность будет иметь противоположный эффект.
Прогнозируемые PPV и NPV могут быть смоделированы для трисомии 21, предполагая, что уровни обнаружения составляют 99% и 90% и ложноотрицательные значения 0,012% и 20% для НИПТ и скрининга первого триместра соответственно. Таблица 1 показывает PPV результата скрининга высокого риска и NPV результата скрининга низкого риска для трех групп с разными уровнями исходного риска.
| Таблица 1. PPV и NPV cFTS и НИПТ зависят от исходного риска | ||||
| Исходный риск | PPV cFTS | PPV НИПТ | NPV cFTS | NPV НИПТ |
| 1 к 4 (очень высокий риск) | 88,2% | 99,7% | 96,6% | 99,7% |
| 1 из 300 (обычное ограничение сFTS для инвазивного тестирования) | 7,0% | 76,8% | >99,9% | >99,9% |
| 1 на 950 (риск для 25-летнего при 12-недельной беременности) | 2,3% | 51,1% | >99,9% | >99,9% |
| cFTS, комбинированный экран первого триместра; НИПТ, неинвазивное пренатальное тестирование; NPV, отрицательная прогностическая ценность; PPV, положительная прогностическая ценность | ||||
Результат НИПТ может оказаться недостоверным по техническим причинам. Например, поскольку НИПТ основан на подсчете статистики, всегда будет небольшое количество статистических выбросов. Существует также несколько потенциальных биологических причин ложноотрицательных или ложноположительных результатов НИПТ, [9], [10] включая следующие:
Сложности НИПТ
НИПТ является эффективным методом скрининга на предмет таргетных хромосомных аномалий, но важно знать о связанных с этим сложностях, которые следует учесть на предварительном консультировании
Низкая фракция плода и неудачные анализы
Часть образцов НИПТ не может дать интерпретируемый результат. Это может происходить по разным причинам, включая низкую фракцию плода, проблемы, связанные с тестируемым образцом, или недостаточное качество данных. [10], [12], [14] Частота неудачных анализов НИПТ варьируется от 1,6% до 6,4%. [17], [20]
Фракция плода увеличивается со сроком беременности и обратно коррелирует с весом матери. [8], [11], [20] Есть свидетельства того, что фракция плода может меняться из-за других материнских или плацентарных факторов. [21] Фракция плода становится ниже при наличии определенных хромосомных аномалий плода, особенно трисомии 13 и 18. Следовательно, если НИПТ не дал результата по причине низкой фракции плода, это может говорить о повышенном риске указанных аномалий, даже если иными путями этот риск выявить не удалось. [12], [17], [20]
Поэтому Американский колледж медицинской генетики и геномики рекомендует в случае отсутствия возможности расчета риска проводить инвазивное тестирование. [18] В качестве альтернативы можно интерпретировать неудачный НИПТ в контексте других индикаторов риска по итогам скрининга и УЗИ. [12] Если другие факторы указывают на высокий риск хромосомной аномалии, лучше всего дополнительно пройти инвазивный тест. Для пациентов с низким риском, особенно если они находятся на ранней стадии беременности, можно рассмотреть повторение НИПТ. Повторное тестирование дает результат приблизительно у двух третей пациентов. [12], [20]
Какие хромосомные нарушения следует проверить?
В дополнение к трисомии 21, 18 и 13 многие поставщики НИПТ предлагают дополнительный скрининг на анеуплоидию половых хромосом. В целом, клинические проявления анеуплоидии половых хромосом менее тяжелы и более вариабельны, чем аутосомные анеуплоидии. Уровень обнаружения НИПТ составляет приблизительно 90%, а уровень ложноположительных результатов составляет примерно 0,4%. [14] PPV обычно ниже, чем при аутосомной анеуплоидии, главным образом из-за ограниченного плацентарного мозаицизма или аномалий материнской половой хромосомы.
Какие хромосомные нарушения не обнаружит НИПТ?
Трисомия 21, 18, 13 и анеуплоидия половых хромосом составляют большинство хромосомных аномалий, которые выявляют с помощью кариотипирования по итогам инвазивного теста. Тем не менее, существует ряд других хромосомных аномалий, которые по отдельности встречаются редко, но в целом относительно распространены. Эти более редкие генетические патологии могут вызывать структурные аномалии плода или изменять параметры скрининга, такие как толщина воротникового пространства или показатели материнской сыворотки. [5]
При выявлении врожденных пороков развития и маркеров хромосомных аномалий увеличивается риск наличия у плода более редких генетических патологий. НИПТ может не выявить 20-30% потенциально важных хромосомных нарушений у пациентов с высокой оценкой риска по обычным скрининговым тестам. Остаточный риск атипичных отклонений после результата НИПТ с низким уровнем риска в этой группе может составлять 1-2%. [22]
Если учитывать также микроделеции и микродупликации, которые выявляет пренатальный ДНК-микрочип, доля потенциально значимых отклонений, обнаруживаемых с помощью НИПТ, дополнительно снижается. [24]
Клиническое применение НИПТ
Основное клиническое преимущество НИПТ заключается в увеличении частоты выявления таргетных отклонений при одновременном уменьшении количества ложноположительных результатов и инвазивных тестов. Однако, учитывая его сложность и стоимость, оптимальное использование НИПТ остается предметом дискуссий.
Предпочтительно проведение УЗИ для установления:
Если первым проводится биохимический скрининг:
Высокий риск
Рекомендован диагностический инвазивный тест, если были выявлены ВПР или маркеры хромосомной патологии.
Средний риск
Низкий риск
Если первым проводится НИПТ:
Высокий риск
Низкий риск
НИПТ — это скрининг-тест, который проводят на свободно циркулирующей ДНК (cfDNA), полученной из трофобласта, после 10 недель беременности. Его основная полезность заключается в увеличении частоты выявления таргетных анеуплоидий при одновременном снижении частоты инвазивного тестирования.
Поскольку НИПТ является скрининг-тестом, всегда следует учитывать возможность ложноположительных или ложноотрицательных результатов для таргетных патологий. Результаты НИПТ следует интерпретировать с учетом всей имеющейся информации о беременности. Если скрининг-тест показал высокий риск наличия какой-либо аномалии, следует уточнить результат с помощью инвазивного тестирования до принятия необратимых решений о судьбе плода.
В случае с НИПТ есть сложности, связанные с соответствующими целевыми отклонениями, остаточным риском атипичных хромосомных отклонений и нерезультативными тестами. Кроме того, не существует единого оптимального протокола для клинического использования. Несмотря на это, он предлагает явные преимущества с точки зрения PPV и NPV для целевых хромосом и должен рассматриваться как вариант для беременных пациенток. [1]