бронхообструктивный синдром код по мкб 10 у взрослых
Хроническая обструктивная болезнь лѐгких
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Определение:
ХОБЛ – поддающееся профилактике и лечению заболевание, характеризующееся персистирующим ограничением воздушного потока, которое является обычно прогрессирующим и ассоциировано с усиленным хроническим воспалительным ответом воздухпроводящих путей (бронхов) и лёгких на вредные частицы и газы. Обострения и сопутствующие заболевания усугубляют тяжесть состояния у конкретных пациентов [1]. ХОБЛ является воспалительным заболеванием, протекает с преимущественным поражением дистальных отделов дыхательных путей и паренхимы лёгких с развитием
эмфиземы, и характеризуется частично обратимым или необратимым ограничением воздушного потока [2].
Код протокола:
Код (ы) МКБ-10:
J44. Другая хроническая обструктивная лёгочная болезнь
J44.0 Хроническая обструктивная лёгочная болезнь с острой респираторной инфекцией нижних дыхательных путей
J44.1 Хроническая обструктивная лёгочная болезнь с обострением неуточнённая
J44.8 Другая уточнённая хроническая обструктивная лёгочная болезнь
J44.9 Хроническая обструктивная лёгочная болезнь неуточнённая
Сокращения, используемые в протоколе:
АХЭ антихолинергик (и)
ДДБА длительнодействующие бета-2 агонисты
ДН дыхательная недостаточность
ИГКС ингаляционные глюкокортикостероиды
КДБА короткодействующие бета-2 агонисты
КЩС кислотно-щелочное состояние
МКБ международная классификация болезней
ОФВ1 объём форсированного выдоха в первую секунду
СГКС системные глюкокортикостероиды
ФД-4 фосфодиэстераза 4 –го типа
ФК функциональный класс
ФЖЕЛ форсированная жизненная ёмкость лёгких
ХЛС хроническое лёгочное сердце
ХОБЛ хроническая обструктивная болезнь лёгких
ХСН хроническая сердечная недостаточность
CAT опросник для оценки выраженности симптомов ХОБЛ (Chronic Obstructive Pulmonary Disease Assessment Test)
mMRC модифицированный опросник для оценки выраженности одышки (modified Medical Research Council Dyspnea Scale
Дата разработки протокола: апрель 2013
Категория пациентов: пациенты амбулаторий и стационаров с ХОБЛ
Пользователи протокола: врачи общей практики, терапевты, пульмонологи амбулаторных учреждений и стационаров
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Степени ограничения воздушного потока:
1 степень: ОФВ1/ФЖЕЛ
Диагностика
Перечень диагностических исследований:
Основные:
— Рентгенография грудной клетки
— Спирография
— ЭКГ
— УЗИ сердца
— Фибробронхоскопия
— Общий анализ крови, мочи
— Общий анализ мокроты
— Цитологическое исследование мокроты
— Исследование мокроты на КУБ (БК)
— Исследование мокроты на чувствительность к антибиотикам
— Консультация пульмонолога
Дополнительные
— Компьютерная томография лёгких
— УЗИ плевральных полостей
Дифференциальный диагноз
Лечение
Цели лечения больных ХОБЛ:
— Предотвратить прогрессирование заболевания
— Облегчить симптомы заболевания
— Повысить устойчивость к физическим нагрузкам
— Улучшить общее состояние больного
— Предотвратить и лечить обострения
— Предотвратить и лечить осложнения
— Уменьшить смертность
— Предотвратить или минимизировать побочное действие лечения
Тактика лечения
Программа ведения больных ХОБЛ:
— Оценить состояние пациента
— Уменьшить факторы риска
— Лечить пациента вне обострений ХОБЛ
— Лечить обострения
— Отказ от курения должен стать основной целью в программе по ведению любой стадии ХОБЛ.
Медикаментозная терапия ХОБЛ
| Клиническая категория | Препараты первого выбора | Препараты второго выбора | Альтернативные препараты |
| А | Антихолинергик (АХЭ) короткого действия или β-2 агонист короткого действия | Антихолинергик (АХЭ) длительного действия или β-2 агонист длительного действия или β-2 агонист короткого действия + антихолинергик короткого действия | Теофиллин |
| B | Антихолинергик длительного действия или β-2 агонист длительного действия | Антихолинергик длительного действия + β-2-агонист длительного действия | Теофиллин β-2-агонист короткого действия + или антихолинергик короткого действия |
| C | ИГКС+ β-2 агонист длительного действия или Антихолинергик длительного действия | Антихолинергик длительного действия + β-2-агонист длительного действия | β-2-агонист короткого действия + или антихолинергик короткого действия; Рассмотреть ингибитор фосфодиэстеразы-4 |
| D | ИГКС+ β-2 агонист длительного действия или Антихолинергик длительного действия | ИГКС+Антихолинергик длительного действия + β-2-агонист длительного действия или ИГКС + β-2-агонист длительного действия +ингибитор ФД-4 Или: Антихолинергик длительного действия + ингибитор ФD 4 или Антихолинергик длительного действия + β-2-агонист длительного действия +ингибитор ФД-4 | Теофиллин β-2-агонист короткого действия + или антихолинергик короткого действия; Карбоцистеин; |
*У пациентов категории В при отсутствии эффекта от применения антихолинергика (АХЭ) длительного действия комбинация ИГК с β-2 агонистами длительного действия назначается независимо от величины ООФВ1
Лечение обострений ХОБЛ
Обострение ХОБЛ – это событие в ходе естественного развития болезни, характеризующееся изменением обычной одышки, кашля и/или выделения мокроты. Эти изменения симптомов выходят за рамки обычных суточных колебаний, возникают остро, могут потребовать изменений обычно принимаемых медикаментов.
Оценка тяжести обострений:
— Общий анализ крови
— Бактериологическое исследование мокроты с определением чувствительности к антибиотикам
— Рентгенография грудной клетки
— ЭКГ
— Биохимические тесты для обнаружения электролитных нарушений, диабета, белковой недостаточности
— Определение газового состава крови (в стационаре PaO2 50 мм. рт.ст., если пациент дышит комнатным воздухом, указывает на дыхательную недостаточность.
— Определить КЩС. Ацидоз средней тяжести (РH 45-60 мм. рт. ст.) у больного с дыхательной недостаточностью является показанием к искусственной вентиляции лёгких.
Лечение обострений на дому:
— Увеличить дозу и /или частоту применяемых бронходилататоров короткого действия, предпочтительно – β-2 агонистов.
— Добавить антихолинергические препараты, если до этого не были назначены
— При значении ОФВ1
Госпитализация
Информация
Источники и литература
Информация
Список разработчиков:
д.м.н., профессор Жанузаков М.А. – зав. кафедрой терапии, нефрологии и гастроэнтерологии с курсом геронтологии АГИУВ;
к.м.н., доцент Селедцов В.П. – кафедра терапии, нефрологии и гастроэнтерологии с курсом геронтологии АГИУВ.
Конфликт интересов
Разработчик протокола не имеет финансовой или другой заинтересованности, которая могла бы повлиять на вынесение заключения, а также не имеет отношение к продаже, производству или распространению препаратов, оборудования и т.п., указанных в протоколе.
Рецензенты: Касенова Сауле Лайиковна – д.м.н., профессор, зав. кафедрой внутренних болезней № 4 КазНМУ им.С.Д.Асфендиярова.
Условия пересмотра протокола: по истечению 5 лет с момента публикации
Хроническая обструктивная легочная болезнь с обострением неуточненная (J44.1)
Версия: Справочник заболеваний MedElement
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| Тяжесть | Критерии |
| Легкая | Обострение требует терапии антибиотиками, но не системными ГКС. Если анализ газов крови не выполняется, предполагается отсутствие острой дыхательной недостаточности (ОДН) |
| Средняя | Обострение требует терапии антибиотиками и ГКС. Если анализ газов крови не выполняется, предполагается отсутствие ОДН |
| Тяжелая | ОДН 1-го типа, гипоксемия без гипоксии, PaO2 |
| Крайне тяжелая | ОДН 2-го типа, компенсированная, с гипоксемией и гиперкапнией, но без респираторного ацидоза. PaO2 45 мм рт. ст., pH > 7,35 |
| Жизнеугрожаемая | ОДН 3-го типа, декомпенсированная, гипоксемия с гиперкапнией и респираторным ацидозом. PaO2 45 мм рт. ст., pH |
Классификация по типам обострения ХОБЛ ( N. Anthonisen и соавт., 1987 )
Первый тип характеризуется наличием трех симптомов:
— нарастание одышки;
— увеличение продукции мокроты;
— повышение степени гнойности мокроты.
Этиология и патогенез
Обострения ХОБЛ могут быть спровоцированы несколькими факторами.
Примерно в одной трети случаев причина тяжелых обострений ХОБЛ не может быть установлена.
Эпидемиология
| Степень тяжести по спирометрической классификации GOLD | Количество осложнений в год | Количество госпитализаций в год | Смертность в течение 3 лет |
| GOLD1 | Неизвестно | Неизвестно | Неизвестно |
| GOLD2 | 0,7-0,9 | 0,11-0,20 | 11% |
| GOLD3 | 1,1-1,3 | 0,25-0,30 | 15% |
| GOLD4 | 1,2-2,0 | 0,40-0,54 | 24% |
Примечание. Классификация степени тяжести ограничения скорости воздушного потока при ХОБЛ (основана на постбронходилатационном ОФВ1) у пациентов с ОФВ1/ФЖЕЛ GOLD 1
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
В настоящее время диагноз обострения ХОБЛ устанавливается исключительно на основании клинических проявлений и жалоб пациента на острое ухудшение симптомов (усиление одышки в покое, кашля и/или продукции мокроты), выходящее за рамки ежедневных обычных колебаний.
Дополнительно оцениваются:
Анамнез:
— применение искусственной вентиляции.
Признаки тяжести:
— участие в дыхании вспомогательных мышц;
Диагностика
Лабораторная диагностика
4. Биохимический анализ крови: гипергликемия и электролитный дисбаланс выявляются не всегда.
Дифференциальный диагноз
Осложнения
Лечение
Цель лечения обострений ХОБЛ заключается в минимизации воздействия текущего обострения и предотвращении развития обострений в будущем.
Лекарственная терапия
Основными лекарственными средствами являются бронхолитики, ГКС и антибиотики. В зависимости от состояния пациента дополнительно может потребоваться:
— поддержание должного водного баланса с уделением особого внимания введению диуретиков;
— применение антикоагулянтов;
— лечение сопутствующих заболеваний;
— коррекция питания.
2. Внутривенное введение метилксантинов (теофиллин или аминофиллин) считается терапией второй линии. Применяется при недостаточном ответе на применение бронхолитиков короткого действия (уровень доказательности B).
Метилксантины оказывают умеренное и непостоянное благоприятное воздействие на функцию легких и клинические исходы, при этом их прием сопровождается значительными побочными эффектами.
— при наличии трех главных симптомов обострения: усиление одышки, увеличение объема мокроты и усиление гнойного характера мокроты (уровень доказательности B);
— при наличии двух главных симптомов обострения, причем один из этих двух симптомов – усиление гнойного характера мокроты (уровень доказательности C);
— при необходимости во вспомогательной вентиляции (инвазивной или неинвазивной) (уровень доказательности B).
Рекомендуемая длительность антибактериальной терапии обычно составляет 5-10 дней (уровень доказательности D).
Выбор антибиотика должен базироваться на анализе бактериальной антибиотикорезистентности в определенной местности (если такие данные имеются).
Как правило, вначале осуществляется эмпирическая антибактериальная терапия: аминопенициллины (с добавлением клавулановой кислоты или без нее), макролиды или тетрациклины.
У пациентов с частыми обострениями, значительным ограничением скорости воздушного потока и/или обострениями, требующими вспомогательной вентиляции, возможно обнаружение грамотрицательных бактерий (например, Pseudomonas species) или устойчивых возбудителей, которые нечувствительны к перечисленным выше антибактериальным препаратам. В связи с этим у таких пациентов следует проводить бактериологическое исследование мокроты или других материалов, полученных из легких.
Путь введения лекарственных средств (пероральный или внутривенный) зависит от способности пациента принимать пищу и от фармакокинетики антибиотика. Предпочтителен пероральный прием препаратов. Клинический эффект определяется по уменьшению одышки и гнойного характера мокроты.
Лечение больных с обострением ХОБЛ в амбулаторных условиях (ступень 1)
1. Обучение больных правильной технике применения ингаляторов и спейсера.
4. Антибактериальная терапия (АБТ) при признаках бактериальной инфекции основывается на результатах локальных бактериологичеких исследований мокроты. Применяются амоксициллин, цефалоспорины 2-го поколения (цефуроксима аксетил), доксициклин, макролиды.
Лечение госпитализированных больных с обострением ХОБЛ (ступень 2)
Обструктивный бронхит
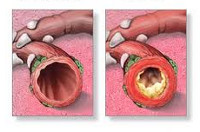
Обструктивный бронхит – диффузное воспаление бронхов мелкого и среднего калибра, протекающее с резким бронхиальным спазмом и прогрессирующим нарушением легочной вентиляции. Обструктивный бронхит проявляется кашлем с мокротой, экспираторной одышкой, свистящим дыханием, дыхательной недостаточностью. Диагностика обструктивного бронхита основана на аускультативных, рентгенологических данных, результатах исследования функции внешнего дыхания. Терапия обструктивного бронхита включает назначение спазмолитиков, бронходилататоров, муколитиков, антибиотиков, ингаляционных кортикостероидных препаратов, дыхательной гимнастики, массажа.
МКБ-10
Общие сведения
Бронхиты (простые острые, рецидивирующие, хронические, обструктивные) составляют большую группу воспалительных заболеваний бронхов, различную по этиологии, механизмам возникновения и клиническому течению. К обструктивным бронхитам в пульмонологии относят случаи острого и хронического воспаления бронхов, протекающие с синдромом бронхиальной обструкции, возникающей на фоне отека слизистой, гиперсекреции слизи и бронхоспазма. Острые обструктивные бронхиты чаще развиваются у детей раннего возраста, хронические обструктивные бронхиты – у взрослых.
Хронический обструктивный бронхит, наряду с другими заболеваниями, протекающими с прогрессирующей обструкцией дыхательных путей (эмфиземой легких, бронхиальной астмой), принято относить к хронической обструктивной болезни легких (ХОБЛ). В Великобритании и США в группу ХОБЛ также включены муковисцидоз, облитерирующий бронхиолит и бронхоэктатическая болезнь.
Причины
Главными факторами, способствующими развитию хронического обструктивного бронхита, служат курение (пассивное и активное), профессиональные риски (контакт с кремнием, кадмием), загрязненность атмосферного воздуха (главным образом, двуокисью серы), дефицит антипротеаз (альфа1-антитрипсина) и др. В группу риска по развитию хронического обструктивного бронхита входят шахтеры, рабочие строительных специальностей, металлургической и сельскохозяйственной промышленности, железнодорожники, сотрудники офисов, связанные с печатью на лазерных принтерах и др. Хроническим обструктивным бронхитом чаще заболевают мужчины.
Патогенез
Суммация генетической предрасположенности и факторов окружающей среды приводит к развитию воспалительного процесса, в который вовлекаются бронхи мелкого и среднего калибра и перибронхиальная ткань. Это вызывает нарушение движения ресничек мерцательного эпителия, а затем и его метаплазию, утрату клеток реснитчатого типа и увеличение количества бокаловидных клеток. Вслед за морфологической трансформацией слизистой происходит изменение состава бронхиального секрета с развитием мукостаза и блокады мелких бронхов, что приводит к нарушению вентиляционно-перфузионного равновесия.
В секрете бронхов уменьшается содержание неспецифических факторов местного иммунитета, обеспечивающих противовирусную и противомикробную защиту: лактоферина, интерферона и лизоцима. Густой и вязкий бронхиальный секрет со сниженными бактерицидными свойствами является хорошей питательной средой для различных патогенов (вирусов, бактерий, грибков). В патогенезе бронхиальной обструкции существенная роль принадлежит активации холинергических факторов вегетативной нервной системы, вызывающих развитие бронхоспастических реакций.
Симптомы острого обструктивного бронхита
Как правило, острый обструктивный бронхит развивается у детей первых 3-х лет жизни. Заболевание имеет острое начало и протекает с симптомами инфекционного токсикоза и бронхиальной обструкции.
Инфекционно-токсические проявления характеризуются субфебрильной температурой тела, головной болью, диспепсическими расстройствами, слабостью. Ведущими в клинике обструктивного бронхита являются респираторные нарушения. Детей беспокоит сухой или влажный навязчивый кашель, не приносящий облегчения и усиливающийся в ночное время, одышка. Обращает внимание раздувание крыльев носа на вдохе, участие в акте дыхания вспомогательной мускулатуры (мышц шеи, плечевого пояса, брюшного пресса), втяжение уступчивых участков грудной клетки при дыхании (межреберных промежутков, яремной ямки, над- и подключичной области). Для обструктивного бронхита типичен удлиненный свистящий выдох и сухие («музыкальные») хрипы, слышимые на расстоянии.
Продолжительность острого обструктивного бронхита – от 7-10 дней до 2-3 недель. В случае повторения эпизодов острого обструктивного бронхита три и более раз в год, говорят о рецидивирующем обструктивном бронхите; при сохранении симптомов на протяжении двух лет устанавливается диагноз хронического обструктивного бронхита.
Симптомы хронического обструктивного бронхита
Основу клинической картины хронического обструктивного бронхита составляют кашель и одышка. При кашле обычно отделяется незначительное количество слизистой мокроты; в периоды обострения количество мокроты увеличивается, а ее характер становится слизисто-гнойным или гнойным. Кашель носит постоянный характер и сопровождается свистящим дыханием. На фоне артериальной гипертензии могут отмечаться эпизоды кровохарканья.
Экспираторная одышка при хроническом обструктивном бронхите обычно присоединяется позже, однако в некоторых случаях заболевание может дебютировать сразу с одышки. Выраженность одышки варьирует в широких пределах: от ощущений нехватки воздуха при нагрузке до выраженной дыхательной недостаточности. Степень одышки зависит от тяжести обструктивного бронхита, наличия обострения, сопутствующей патологии.
Обострение хронического обструктивного бронхита может провоцироваться респираторной инфекцией, экзогенными повреждающими факторами, физической нагрузкой, спонтанным пневмотораксом, аритмией, применением некоторых медикаментов, декомпенсацией сахарного диабета и др. факторами. При этом нарастают признаки дыхательной недостаточности, появляется субфебрилитет, потливость, утомляемость, миалгии.
Объективный статус при хроническом обструктивном бронхите характеризуется удлиненным выдохом, участием дополнительных мышц в дыхании, дистанционными свистящими хрипами, набуханием вен шеи, изменением формы ногтей («часовые стеклышки»). При нарастании гипоксии появляется цианоз.
Тяжесть течения хронического обструктивного бронхита, согласно методическим рекомендациям российского общества пульмонологов, оценивается по показателю ОФВ1 (объему форсированного выдоха в 1 сек.).
Осложнениями хронического обструктивного бронхита являются эмфизема легких, легочное сердце, амилоидоз, дыхательная недостаточность. Для постановки диагноза хронического обструктивного бронхита должны быть исключены другие причины одышки и кашля, прежде всего туберкулез и рак легкого.
Диагностика
В программу обследования лиц с обструктивным бронхитом входят физикальные, лабораторные, рентгенологические, функциональные, эндоскопичесике исследования. Характер физикальных данных зависит от формы и стадии обструктивного бронхита. По мере прогрессирования заболевания ослабевает голосовое дрожание, появляется коробочный перкуторный звук над легкими, уменьшается подвижность легочных краев; аускультативно выявляется жесткое дыхание, свистящие хрипы при форсированном выдохе, при обострении – влажные хрипы. Тональность или количество хрипов изменяются после откашливания.
Рентгенография легких позволяет исключить локальные и диссеминированные поражения легких, обнаружить сопутствующие заболевания. Обычно через 2-3 года течения обструктивного бронхита выявляется усиление бронхиального рисунка, деформация корней легких, эмфизема легких. Лечебно-диагностическая бронхоскопия при обструктивном бронхите позволяет осмотреть слизистую бронхов, осуществить забор мокроты и бронхоальвеолярный лаваж. С целью исключения бронхоэктазов может потребоваться выполнение бронхографии.
Необходимым критерием диагностики обструктивного бронхита является исследование функции внешнего дыхания. Наибольшее значение имеют данные спирометрии (в т. ч. с ингаляционными пробами), пикфлоуметрии, пневмотахометрии. На основании полученных данных определяются наличие, степень и обратимость бронхиальной обструкции, нарушения легочной вентиляции, стадия хронического обструктивного бронхита.
В комплексе лабораторной диагностики исследуются общие анализы крови и мочи, биохимические показатели крови (общий белок и белковые фракции, фибриноген, сиаловые кислоты, билирубин, аминотрансферазы, глюкоза, креатинин и др.). В иммунологических пробах определяется субпопуляционная функциональная способность Т-лимфоцитов, иммуноглобулины, ЦИК. Определение КОС и газового состава крови позволяет объективно оценить степень дыхательной недостаточности при обструктивном бронхите.
Проводится микроскопическое и бактериологическое исследование мокроты и лаважной жидкости, а с целью исключения туберкулеза легких – анализ мокроты методом ПЦР и на КУБ. Обострение хронического обструктивного бронхита следует дифференцировать от бронхоэктатической болезни, бронхиальной астмы, пневмонии, туберкулеза и рака легких, ТЭЛА.
Лечение обструктивного бронхита
При остром обструктивном бронхите назначается покой, обильное питье, увлажнение воздуха, щелочные и лекарственные ингаляции. Назначается этиотропная противовирусная терапия (интерферон, рибавирин и др.). При выраженной бронхообструкции применяются спазмолитические (папаверин, дротаверин) и муколитические (ацетилцистеин, амброксол) средства, бронхолитические ингаляторы (сальбутамол, орципреналин, фенотерола гидробромид). Для облегчения отхождения мокроты проводится перкуторный массаж грудной клетки, вибрационный массаж, массаж мышц спины, дыхательная гимнастика. Антибактериальная терапия назначается только при присоединении вторичной микробной инфекции.
Целью лечения хронического обструктивного бронхита служит замедление прогрессирования заболевания, уменьшение частоты и длительности обострений, улучшение качества жизни. Основу фармакотерапии хронического обструктивного бронхита составляет базисная и симптоматическая терапия. Обязательным требованием является прекращение курения.
Базисная терапия включает применение бронхорасширяющих препаратов: холинолитиков (ипратропия бромид), b2-агонистов (фенотерол, сальбутамол), ксантинов (теофиллин). При отсутствии эффекта от лечения хронического обструктивного бронхита используются кортикостероидные препараты. Для улучшения бронхиальной проходимости применяются муколитические препараты (амброксол, ацетилцистеин, бромгексин). Препараты могут вводиться внутрь, в виде аэрозольных ингаляций, небулайзерной терапии или парентерально.
При наслоении бактериального компонента в периоды обострения хронического обструктивного бронхита назначаются макролиды, фторхинолоны, тетрациклины, b-лактамы, цефалоспорины курсом 7-14 дней. При гиперкапнии и гипоксемии обязательным компонентом лечения обструктивного бронхита является кислородотерапия.
Прогноз и профилактика обструктивного бронхита
Острый обструктивный бронхит хорошо поддаются лечению. У детей с аллергической предрасположенностью обструктивный бронхит может рецидивировать, приводя к развитию астматического бронхита или бронхиальной астмы. Переход обструктивного бронхита в хроническую форму прогностически менее благоприятен.
Адекватная терапия помогает задержать прогрессирование обструктивного синдрома и дыхательной недостаточности. Неблагоприятными факторами, отягощающими прогноз, служат пожилой возраст больных, сопутствующая патология, частые обострения, продолжение курения, плохой ответ на терапию, формирование легочного сердца.
Меры первичной профилактики обструктивного бронхита заключаются в ведении здорового образа жизни, повышении общей сопротивляемости к инфекциям, улучшении условий труда и окружающей среды. Принципы вторичной профилактики обструктивного бронхита предполагают предотвращение и адекватное лечение обострений, позволяющее замедлить прогрессирование заболевания.