Аномалия постренального сегмента НПВ
Классификация аномалии постренального сегмента.
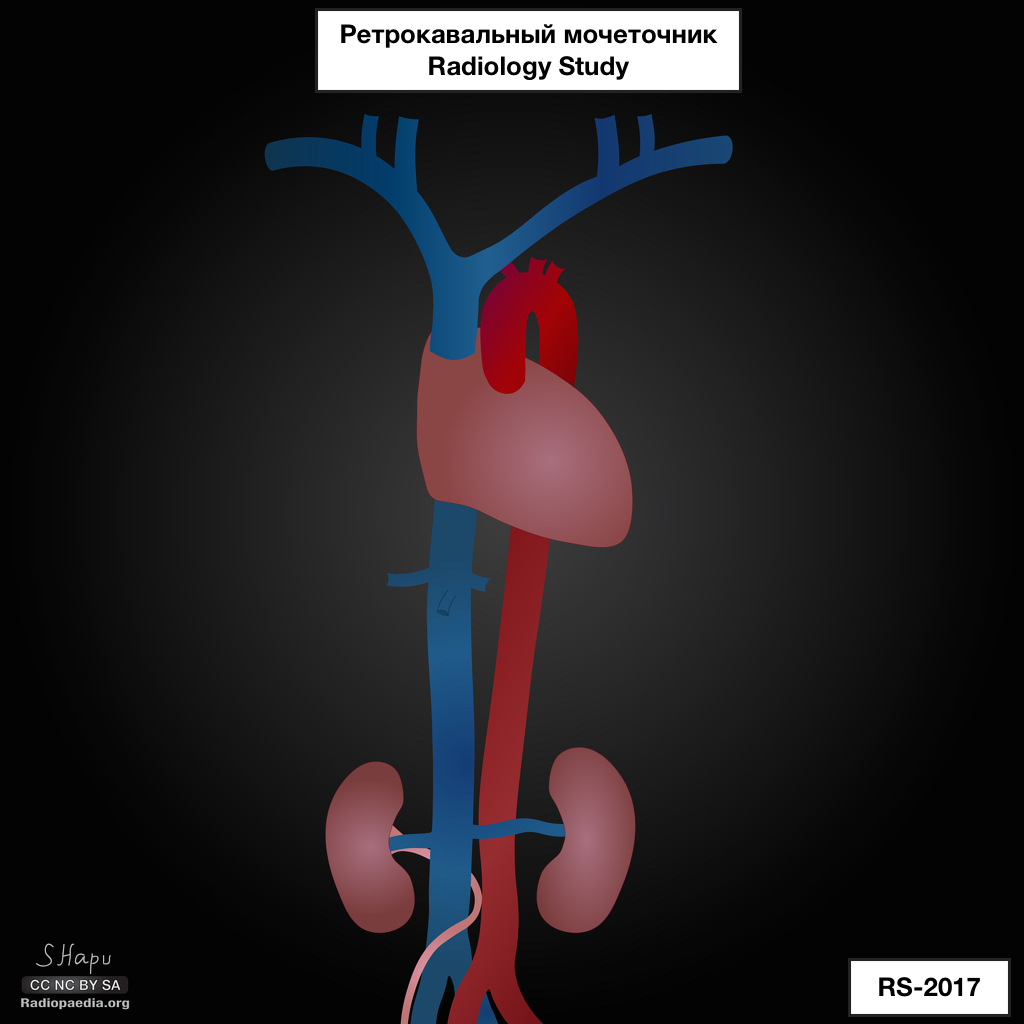
Ретрокавальный мочеточник
Ретрокавальный мочеточник – патология, обусловленная врожденной аномалией развития НПВ, при которой инфраренальный сегмент НПВ формируется из правой задней кардиналь- ной вены, в то время как правая супракардинальная вена не развивается. При этом мочеточник на уровне проксимального отдела имеет ретрокавальный ход, дистальнее прослеживается справа от аорты и кпереди от правых подвздошных сосудов.
Аномалия всегда наблюдается справа. Результатом аномального хода правого мочеточника становятся его обструкция и рецидивирующие инфекционные заболевания мочевыводящих путей. Лечение данной патологии сводится к хи- рургической репозиции мочеточника вентральнее НПВ
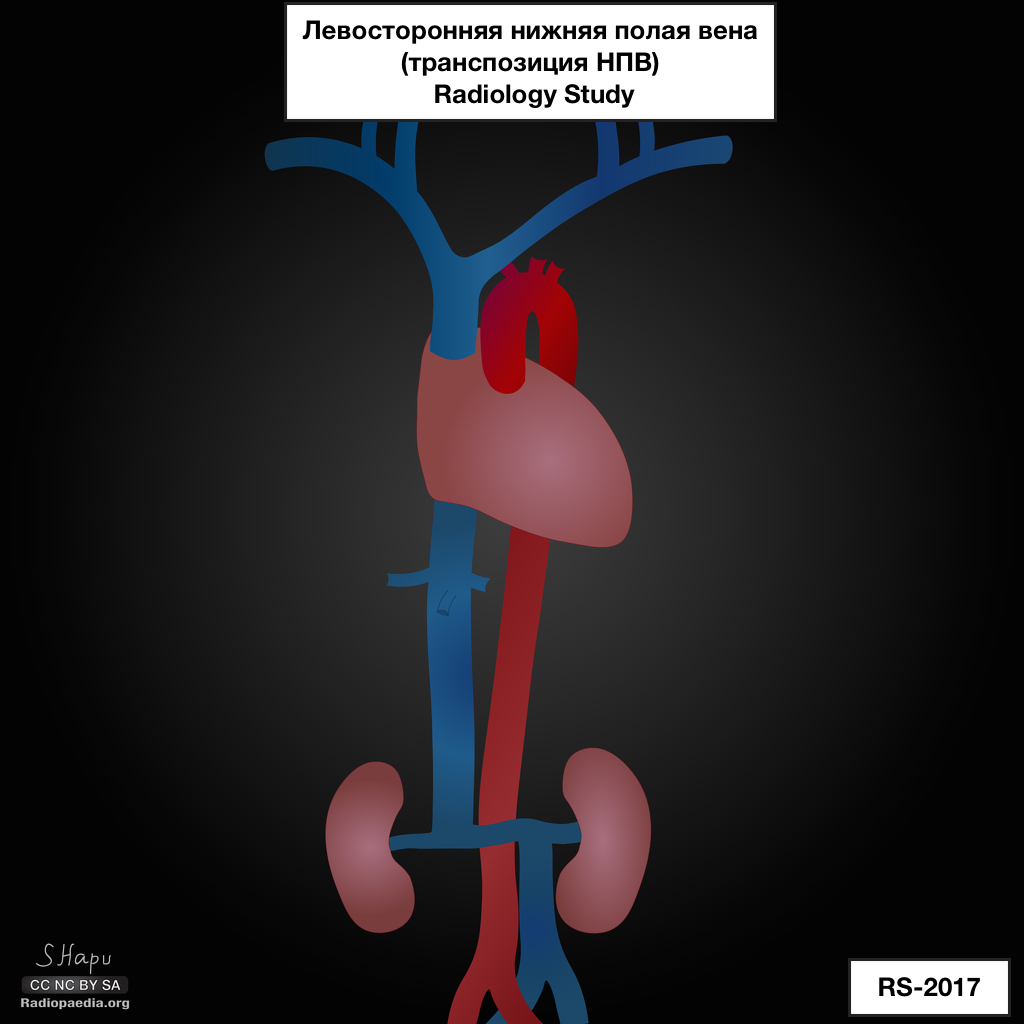
Левосторонняя НПВ – аномалия развития, при которой расположенная слева НПВ сообщается с левой почечной веной, которая, в свою очередь, пересекает аорту спереди, сливается с правой почечной веной и нормально сформированным расположенным справа супраренальным сегментом НПВ. Частота этого варианта строения НПВ составляет 0,2–0,5%. В основе его развития лежат инволюция правой супракардинальной вены и персистенция левой супракардинальной вены; данная патология может также встречаться у пациентов с situs invertus и декстрокардией. Выделяют полную и неполную транспозицию НПВ: инфраренальный расположенный слева сегмент НПВ при полной форме пересекает аорту спереди и впадает в типично расположенный почечный сегмент НПВ, при неполной форме впадает в левую почечную вену, которая пересекает аорту спереди, и в типично сформированный почечный сегмент НПВ.
Удвоение нижней полой вены
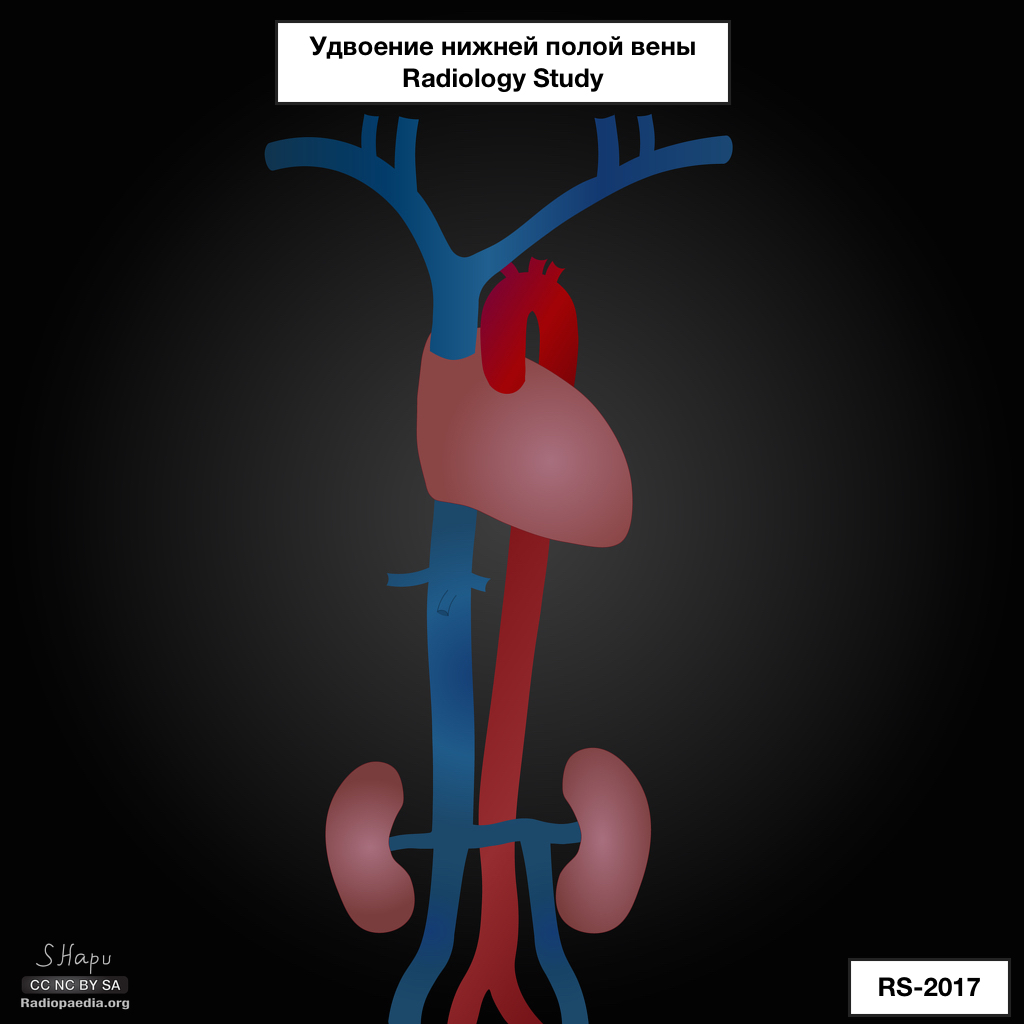
Удвоение НПВ – аномалия, при которой определяются два инфраренальных сегмента НПВ, левая НПВ после впадения в нее левой почечной вены пересекает аорту спереди, соединяется c правой почечной веной и правой НПВ. Частота выявления в популяции составляет 0,2–3%. Эмбриологически данная аномалия – результат функционирования обеих супракардинальных вен. Выделяют полное и неполное удвоение. При полном удвоении левая НПВ пересекает аорту спереди и впадает в правую НПВ, при этом левая почечная вена соединяется с левой НПВ до ее конфлюенса с правой НПВ. Различают также три типа полного удвоения НПВ:
Удвоение НПВ с ретроаортальной правой по- чечной веной и продолжением в полунепарную вену – сочетание нескольких аномалий НПВ, при котором функционируют поясничный и торакальный отделы левой супракардинальной вены и левый супрасубкардинальный анастомоз, тогда как анастомоз между правой субкардинальной и печеночной венами претерпевает инволюцию; кроме того, сохраняется функционирующий просвет дорзальной полуокружности ренального кольца, а просвет вентральной полуокружности регрессирует. В результате формируется удвоение инфраренальных сегментов НПВ, при этом правая почечная вена сообщается c правой НПВ, пересекает аорту сзади и сливается с левой НПВ, которая продолжается в полунепарную вену, пересекающую грудную аорту сзади и сливающуюся с рудиментарной непарной веной. Существуют альтернативные пути коллатерального кровотока из полунепарной вены: в первом случае через персистирующую левую верхнюю полую вену в систему коронарных вен, во втором – в левую плечеголовную вену. В случае данной аномалии печеночные вены обычно дренируются непосредственно в правое предсердие. В литературе описано клиническое наблюдение пациента с синдромом Бадда – Киари, когда печеночные вены дренировались через правую почечную вену в полунепарную вену, которая была продолжением левосторонней НПВ.
Удвоение НПВ с ретроаортальной левой почечной веной и продолжением в непарную вену – еще один интересный вариант сочетания аномального развития нескольких участков НПВ, формирующийся в результате функционирования левой супракардинальной вены и дорзальной полуокружности почечного кольца, инволюции вентральных отделов почечного кольца и супракардинально-печеночного анастомоза. При этом определяется удвоение инфраренальных сегментов НПВ, левая почечная вена сообщается с левой НПВ, пересекает аорту сзади и сливается с правой НПВ, которая продолжается в непарную вену.
Описанные аномалии НПВ – варианты транспозиции и удвоения, обычно имеют асимптомное течение и выявляются при оперативных вмешательствах с ретроперитонеальным доступом. Однако они приобретают большое значение в ряде клинических ситуаций: при установке кава-фильтра у пациентов с илеофеморальным тромбозом и рецидивирующей тромбоэмболией легочной артерии, что требует тщательного определения уровня имплантации; при лапароскопической левосторонней нефрэктомии с целью получения донорской почки; при планировании хирургических вмешательств на брюшной аорте, особенно при разрывах абдоминальных аневризм. В случаях проведения компьютерной томографии брюшной полости и забрюшинного пространства без внутривенного контрастного усиления в венозную фазу расположенная слева НПВ может быть ошибочно интерпретирована как патологически увеличенные парааортальные лимфоузлы или дополнительное забрюшинное новообразование.
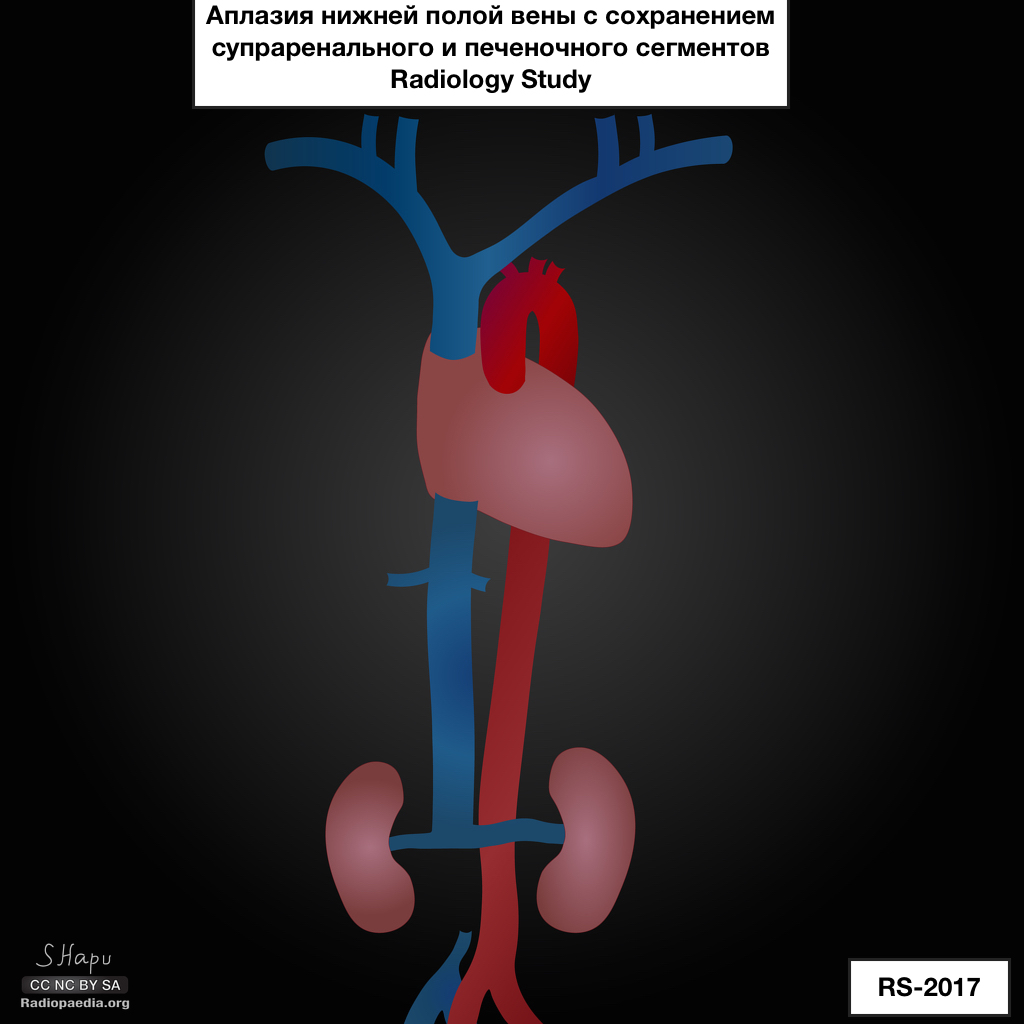
Аплазия нижней полой вены
Аплазия НПВ на всем протяжении или с со- хранением супраренального и/или печеночного сегментов – отсутствие просвета НПВ на протяжении подпеченочного, ренального и инфраренального сегментов, просветы общих подвздошных вен также могут отсутствовать; наружные и внутренние подвздошные вены сливаются в расширенные восходящие поясничные вены, которые соединяются с системами непарной и полунепарной вен посредством передних паравертебральных коллатеральных вен. Эта врожденная патология НПВ представляет большой интерес в связи с отсутствием однозначного мнения относительно природы данной сочетанной аномалии. Существуют две противоположные точки зрения: одни авторы считают, что данная патология обусловлена нарушением эмбрионального развития трех основных венозных систем, другие склоняются к тому, что в случае аплазии инфраренального сегмента НПВ в основе аномалии лежит тромбоз НПВ в перинатальном периоде. С клинических позиций данная патология заслуживает внимания, поскольку при неблагоприятных условиях (травма, операция или инфекция в анамнезе) может манифестировать клинической картиной тромбоза глубоких вен и хронической венозной недостаточности.
Заметим: чем протяженнее аплазия НПВ, тем более выражены нарушения гемодинамики и, соответственно, выше вероятность развития тромбоза. В ряде случаев при аплазии НПВ может на- блюдаться неврологическая симптоматика в виде корешкового синдрома, обусловленного сдавлением дурального мешка и невральных корешков расширенными паравертебральными венозными сплетениями и венами позвоночного канала.
Сегодня у большинства больных проводится консервативное лечение стволовых ангиодисплазий. Тем не менее периодически публикуются результаты хирургического лечения агенезии НПВ, осложнившейся тромбозом глубоких вен, в виде протезирования НПВ, шунтирующих операций и тромбэктомии с наложением временных артериовенозных фистул.
Источник
Аномалии развития нижней полой вены и ее притоков. Лучевая диагностика и клиническое значение Мельниченко Ж.С.1 • Вишнякова М.В.2 • Вишнякова М.В. (мл.)2 • Волкова Ю.Н.1 • Горячев С.В.1
М.Ю. Рыков1, О.А. Кириллова1, В.В. Дайлидите1, Н.Н. Субботина1, Е.В. Михайлова1, В.А. Черкасов1, В.Г. Поляков1, 2
1 Российский онкологический научный центр им. Н.Н. Блохина, Москва, Российская Федерация
2 Российская медицинская академия последипломного образования Министерства здравоохранения Российской Федерации, Москва, Российская Федерация
Аномальное развитие верхней полой вены: клинический пример
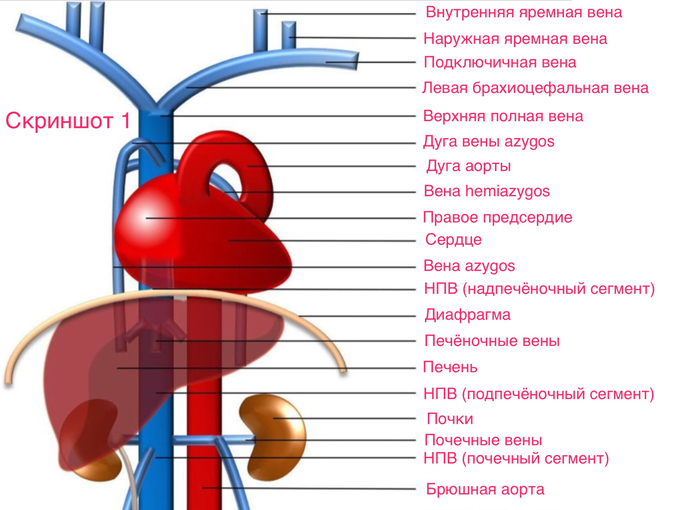
Системные венозные аномалии с точки зрения эмбриологии.
Продолжаю изучать тему врождённых аномалий сердечно-сосудистой системы и писать шпаргалки. Eсли опытные коллеги захотят что-то добавить или что-то подкорректировать, буду рад. Заранее спасибо.
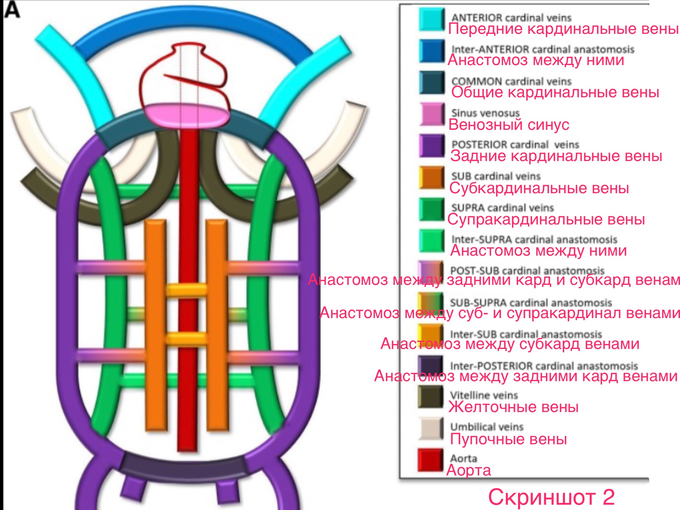
Пишут, что аномалии венозного возврата возникают в результате нарушения внутриутробной облитерации лишних сегментов эмбриональной венозной сети. В одной из статей, была показана схема эмбриональной венозной сети. Она (сеть) состоит из парных венозных стволов и соединительных анастомозов между ними. Для наглядности, разные сегменты сети были закрашены в разные цвета. (Скриншот 2)
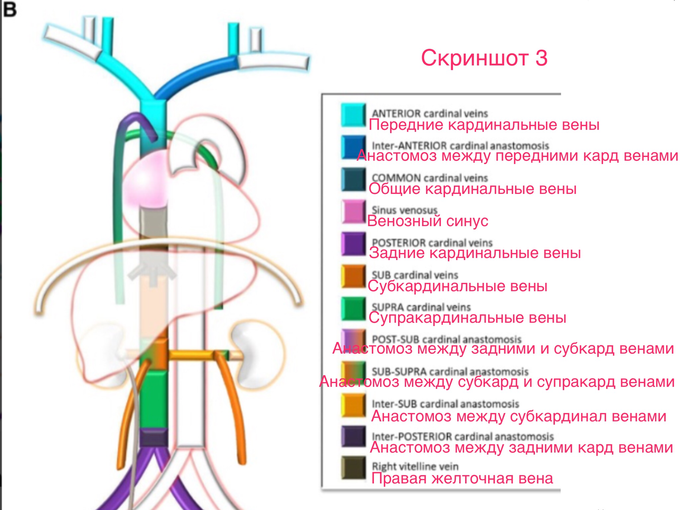
На следующей схеме, с помощью аналогичной раскраски, было показано, в какие сегменты взрослой венозной сети превращаются соответствующие сегменты эмбриональной венозной сети. (Скриншот 3)
В прямом сравнении, это выглядит так (скриншот 4)

Лишние сегменты эмбриональной венозной сети облитерируются.
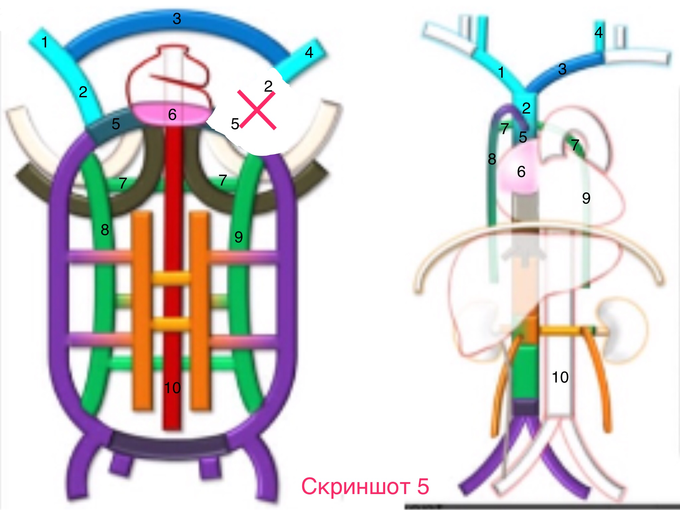
Например (см скриншот 5) :
Здесь облитерировались (показано крестом) проксимальная часть передней кардинальной вены («2» слева) и примыкающая к ней дистальная часть общей кардинальной вены («5» слева). В дальнейшем, из проксимальной части правой передней кардинальной вены («2» справа) и правой общей кардинальной вены («5» справа) сформируется верхняя полая вена, которая будет единственной, и располагаться будет, естественно, справа.
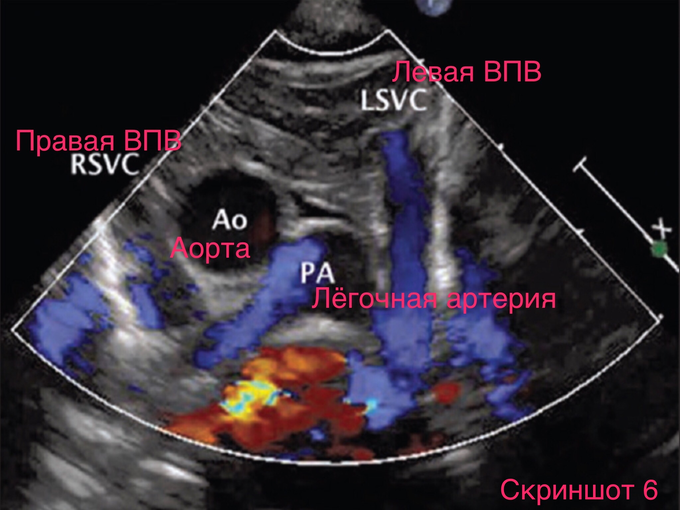
Как здесь (см скриншот 6)
Схематически, это может выглядеть так (скриншот 7)

Или так, если анастомоз передних кардинальных вен облитерировался (скриншот 8)
Или же так, если анастомоз передних кардинальных вен не облитерировался, но произошла редукция правой общей кардинальной вены (скриншот 9)
Если же коронарный синус имеет соустье с левым предсердием (такой синус называется «непокрытым»), то физиология кровообращения нарушается, поскольку в левом желудочке смешиваются артериальная и венозная кровь.
Спасибо за внимание!
Напоминаю, что в тексте могут самопроизвольно возникать искажения, а иллюстрации, из разных постов, могут самопроизвольно меняться местами. Модераторы объясняют это техническим несовершенством сайта. В любом случае, я буду стараться исправлять искажения, по мере их выявления.
Синдром нижней полой вены

Нижняя полая вена (НПВ) находится с правой стороны от аорты; затем она проходит позади тонкой кишки и поджелудочной железы; проникает через диафрагму в средний отдел грудной полости и в полость правого предсердия. Через систему кровообращения нижней полой вены проходит 70% всей венозной крови. Поэтому нарушение проходимости по этому крупному сосуду ведёт к системным нарушениям гемодинамики и ухудшению венозного оттока из нижних конечностей.
Классификация
Различают две формы синдрома НПВ:
Развивается при травме НПВ или тромбозе ранее установленного кава-фильтра. Иногда может произойти на фоне компрессии полой вены опухолью и увеличении степени свёртываемости крови. Характеризуется внезапным отёком обеих нижних конечностей, может сопровождаться болями в ногах и вздутием подкожных вен. При острой закупорке НПВ возможно развитие циркуляторного шока из-за внезапного уменьшения венозного возврата («пустой» выброс из сердца).
Развивается на фоне синдрома сдавливания НПВ опухолью или рубцовых изменениях после установленного кава-фильтра. Хроническая окклюзия сопровождается медленным развитием хронической венозной недостаточности, появлением вторичного варикозного расширения вен на брюшной стенке и нижних конечностях. С течением времени возможно развитие трофических язв на обеих голенях.
 Причины возникновения и факторы риска
Причины возникновения и факторы риска
Синдром нижней полой вены может быть вызван такими заболеваниями как:
Симптомы заболевания
Симптоматика закупорки почечного сегмента НПВ:
Прогноз
При остром развитии клинической картины окклюзии нижней полой вены прогноз для жизни неблагоприятен. Необходимо рассчитывать на эффективность лечения методами тромболизиса или тромбэктомии из нижней полой вены. В случае восстановления кровотока необходимо длительно наблюдаться у флеболога и искать причины развития заболевания, чтобы не допустить рецидива.
Хроническая окклюзия НПВ протекает с постепенным ухудшением венозного оттока. При успешном выполнении реканализации нижней полой вены возможно обратное развитие симптоматики хронической венозной недостаточности.
Преимущества лечения в клинике
Диагностика
Дифференциальный диагноз
Необходимо проводить различие с отёком на фоне хронической сердечной недостаточности и асцитом, связанным с циррозом печени. Для сердечной недостаточности характерны другие симптомы, такие как одышка, низкая толерантность к физической нагрузке. Инфаркты или мерцательная аритмия в анамнезе. Для цирроза печени более характерно скопление жидкости в животе, в то время как ноги остаются обычного объёма. Желтуха и расширение подкожных вен живота характерны для цирроза, в тоже время крупный варикоз передней брюшной стенки чаще встречается при синдроме нижней полой вены, а лечение у этих двух заболеваний разное.
Ультразвуковое исследование глубоких вен
Имея в наличии современные аппараты ультразвуковой диагностики можно достоверно оценить проходимость нижней полой вены и подвздошных вен. В зависимости от степени поражения сосуда может наблюдаться сужение или полная закупорка нижней полой вены. УЗИ может помочь с определением проходимости почечных вен и печёночного сегмента. Диагностический алгоритм включает исследование поверхностных и глубоких вен нижних конечностей, системы вен малого таза. Нередко УЗИ позволяет выявить патологию, которая привела к развитию венозного тромбоза. С помощью ультразвука возможно оценить проходимость кава-фильтра в НПВ и корректность его установки по отношению к почечным венам. Данных ультразвукового исследования обычно бывает достаточно для назначения консервативного лечения.
Если предполагается хирургическое лечение, то необходима точная визуализация поражённых венозных сегментов. Современная медицина располагает для этого большими возможностями.
Это бесконтрастное исследование глубоких вен при помощи магнитно-резонансного томографа. В сильном магнитном поле протоны отклоняются и затем, возвращаясь в обычное положение, выделяют электромагнитный сигнал. Так как организм состоит преимущественно из воды, изучение энергии протонов позволяет выявить структуру органов и тканей. С помощью МРТ можно оценить проходимость глубоких вен нижних конечностей и брюшной полости, выявить состояние окружающих внутренних органов. Исследование позволяет не только обнаружить сосудистую патологию, но и причины её вызывающие (сдавление опухолями малого таза, почек и забрюшинного пространства).
Это рентгеновское контрастное исследование глубоких вен с помощью компьютерного томографа. В отличие от обычной компьютерной томографии флебография должна выполняться специально обученным персоналом, так как контраст, вводимый в подкожные вены ног должен быть чётко дозирован для лучшей визуализации проблемной области.
Флебография
Это контрастное исследование, выполняемое через введение контраста непосредственно в глубокие вены нижних конечностей к зоне хирургического интереса. Применяется перед выполнением эндоваскулярной операции в качестве окончательного метода диагностики.
Лечение

Острый тромбоз нижней полой вены требует лечения в условиях специализированного стационара сосудистой хирургии. Задачей лечения является восстановление проходимости НПВ. Эта задача успешно решается с помощью методов эндоваскулярной хирургии. Существуют современные тромболитические препараты и эндоваскулярные зонды для удаления тромботических масс.
Тромболизис
 Ангиопластика и стентирование
Ангиопластика и стентирование
Консервативная терапия
Наиболее частым вариантом лечения является консервативная терапия с применением антикоагулянтов. К препаратам, применяемым при синдроме нижней полой вены, относят антикоагулянт варфрин или ксарелто. Для улучшения оттока крови из ног применяют детралекс или флебодию. Основным средством консервативного лечения является постоянное ношение компрессионных колготок 2-3 класса компрессии. Их необходимо менять каждые 3 месяца, так как они теряют свои свойства при длительной носке.
Лечение симптомов синдрома нижней полой вены лекарственными препаратами и компрессией способно уменьшить хроническую венозную недостаточность. Учитывая техническую сложность хирургического лечения, консервативные методы являются преобладающими в современной медицинской практике.
Атрезия нижней полой вены
Межрегиональный клинико-диагностический центр, Казань; курс сердечно-сосудистой хирургии Казанского государственного медицинского университета
Межрегиональный клинико-диагностический центр, Казань; курс сердечно-сосудистой хирургии Казанского государственного медицинского университета
Межрегиональный клинико-диагностический центр, курс сердечно-сосудистой хирургии Казанского государственного медицинского университета Минздрава России, Казань, Россия
Аплазия нижней полой вены в генезе варикозной болезни таза
Журнал: Флебология. 2020;14(1): 46-54
Ахметзянов Р. В., Бредихин Р. А., Фомина Е. Е. Аплазия нижней полой вены в генезе варикозной болезни таза. Флебология. 2020;14(1):46-54. https://doi.org/10.17116/flebo20201401146
Межрегиональный клинико-диагностический центр, Казань; курс сердечно-сосудистой хирургии Казанского государственного медицинского университета
В статье описан случай диагностики варикозной болезни таза у пациентки с аплазией нижней полой вены. Клинические признаки заболевания проявились в 30-летнем возрасте, когда возникли интенсивные тазовые боли. Диагноз верифицирован ультразвуковыми и рентгеноконтрастными методами исследования. На фоне проведенной флеботропной и компрессионной терапии отмечен регресс клинической симптоматики, значительное уменьшение хронической тазовой боли.
Межрегиональный клинико-диагностический центр, Казань; курс сердечно-сосудистой хирургии Казанского государственного медицинского университета
Межрегиональный клинико-диагностический центр, Казань; курс сердечно-сосудистой хирургии Казанского государственного медицинского университета
Межрегиональный клинико-диагностический центр, курс сердечно-сосудистой хирургии Казанского государственного медицинского университета Минздрава России, Казань, Россия
Аплазия нижней полой вены (НПВ) — врожденный порок развития, обусловленный отсутствием просвета магистрали на всем протяжении или с сохранением супраренального и/или печеночного сегментов [1].
Частота выявления дисплазии НПВ, включающей гипоплазию и аплазию НПВ, в пренатальном периоде составляет 1:5000 [2]. Впервые феномен был описан J. Abernethy в 1793 г., который в ходе аутопсии отметил отсутствие печеночного сегмента НПВ в сочетании с декстракардией и полиспленией у 10-месячного ребенка с коллатерализацией оттока по бассейну непарной вены [3].
В настоящее время существуют две теории возникновения аплазии НПВ. Согласно первой, эта аномалия — следствие нарушения эмбриогенеза венозной системы [4, 5]. Основой второй теории является перенесенный в перинатальном периоде тромбоз НПВ [6].
Включение компенсаторного механизма при этой патологии обеспечивает перераспределение кровотока по четырем основным путям: глубокому (от восходящей поясничной вены через межпозвонковые и межреберные вены до непарной и полунепарных вен), портальному (от геморроидального сплетения через нижнюю брыжеечную вену до воротной вены), срединному (от гонадной до почечной вены) и поверхностному (от эпигастральной вены через внутреннюю грудную в подключичную вену) [7].
Часто заболевание протекает бессимптомно. Верификация аплазии НПВ у взрослых пациентов происходит во время диагностического поиска возможной причины тромбоза глубоких вен (ТГВ), поскольку аплазия является важнейшим фактором риска ТГВ [8]. Всего в мировой литературе описано 124 подобных случая [9]. Имеются сообщения об ассоциации аплазии НПВ с гипергомоцистеинемией и лейденской мутацией V фактора свертывания крови [10—12].
Только в единичных сообщениях аплазия НПВ указывается в качестве причины возникновения синдрома тазового венозного полнокровия (СТВП) [13]. В настоящей статье описан собственный подобный клинический случай.
Описание случая
Пациентка Г., 30 лет, поступила в клинику по направлению гинеколога с жалобами на выраженные хронические тазовые боли, больше в левой подвздошной области, ограничивающие активность, усиливающиеся в положении сидя, а также при незначительном натуживании; чувство тяжести и дискомфорта в животе после пребывания в положении сидя; частое мочеиспускание с ощущением неполного опорожнения мочевого пузыря; коитальные и посткоитальные боли; обильные и болезненные менструации; периодическую отечность в сочетании с повышенной болезненной чувствительностью промежности и наружных половых органов. Вышеуказанные жалобы беспокоили около полугода с постепенным прогрессированием симптоматики. По результатам ультразвукового ангиосканирования (УЗАС) вен таза, выполненного на догоспитальном этапе, было обнаружено расширение левой яичниковой вены (ЛЯВ), гроздевидных, параметральных и маточных вен с обеих сторон. Длительно наблюдалась у гинеколога по поводу эндометриоза, на момент поступления специфического лечения не получала. В анамнезе — двое самостоятельных родов (последние в 2016 г.). Накануне госпитализации осмотрена гастроэнтерологом, хирургом, гинекологом. Значимой сопутствующей патологии, за исключением эндометриоза, не выявлено. Специфического лечения назначено не было.
При поступлении: общее состояние удовлетворительное. Сознание ясное. Рост — 165 см, масса тела — 56 кг, индекс массы тела — 20,57. Кожа и видимые слизистые физиологической окраски. В легких дыхание везикулярное, хрипов нет, частота дыхательных движений — 16 в мин. Тоны сердца ясные, ритмичные. Артериальное давление — 115/80 мм рт.ст., частота сердечных сокращений (ЧСС) — 68 уд/мин. Живот мягкий, не вздут, в акте дыхания участвует, болезнен при пальпации в подвздошных областях, больше слева. Симптомы раздражения брюшины отсутствуют. Нижние конечности физиологической окраски, теплые, в объеме не увеличены, пульсация артерий отчетливая. Варикозно расширенных вен на нижних конечностях и промежности нет.
Предварительный диагноз: «Варикозная болезнь таза. СТВП, болевая форма. Расширение ЛЯВ, гроздевидных, параметральных и маточных вен с обеих сторон. Ad, Pо, r10. Эндометриоз».
Данные лабораторных исследований. Общий анализ крови: гемоглобин — 127 г/л, эритроциты — 4,12·10 12 /л, гематокрит — 37%, лейкоциты — 7,2·10 12 /л, тромбоциты — 317·10 9 /л. Общий анализ мочи: удельный вес — 1,02, белок — отр., лейкоциты — отр., бактерии — отр. Биохимическое исследование: общий белок — 79,6 г/л, общий билирубин — 11,8 мкмоль/л, АЛТ — 21 Ед/л, АСТ — 26 Ед/л, мочевина — 6,4 мкмоль/л, креатинин — 71 мкмоль/л, общий холестерин — 5,32 ммоль/л, глюкоза – 5,9 ммоль/л. Коагулограмма: фибриноген — 2,3 г/л, АЧТВ — 28,6 с, протромбиновое время — 11 с.
ЭКГ: синусовый ритм, ЧСС — 78 уд/мин, нормальное направление электрической оси сердца, значение угла альфа — +64°.
УЗИ почек и надпочечников: признаки нефроптоза 1-й степени справа.
УЗИ органов малого таза: признаки тазового эндометриоза (аденомиоз, эндометриоз крестцово-маточных связок, эндометриоз мочевого пузыря). Расширение внутритазовых вен и спаечный процесс в малом тазу.
УЗАС вен таза: расширение вен малого таза. Расширение яичниковых вен (до 9,1 мм слева, до 4,3 мм справа), маточных вен (до 8,6 мм слева, до 6,1 мм справа), параметральных (до 7,7 мм слева, до 7,3 мм справа), гроздевидных вен (до 10,0 мм слева, до 10,6 мм справа). Патологический рефлюкс по указанным венам — более 1 с (рис. 1а, 
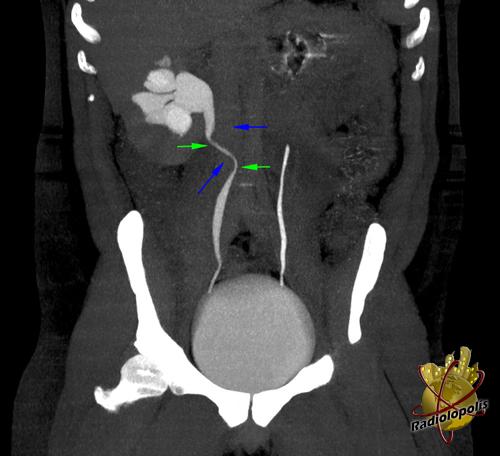
УЗАС вен нижних конечностей: НПВ проходима и лоцируется до почечных вен, диаметр 16,2—18 мм, дистальнее (вдоль аорты) — НПВ и общие подвздошные вены с обеих сторон не визуализируются (рис. 2а, 
Мультиспиральная компьютерная томография НПВ и вен таза: признаки окклюзии НПВ и обеих общих подвздошных вен. Расширение ЛЯВ до 15,4 мм, маточных и гроздевидных с обеих сторон — до 11 мм (рис. 3а, 
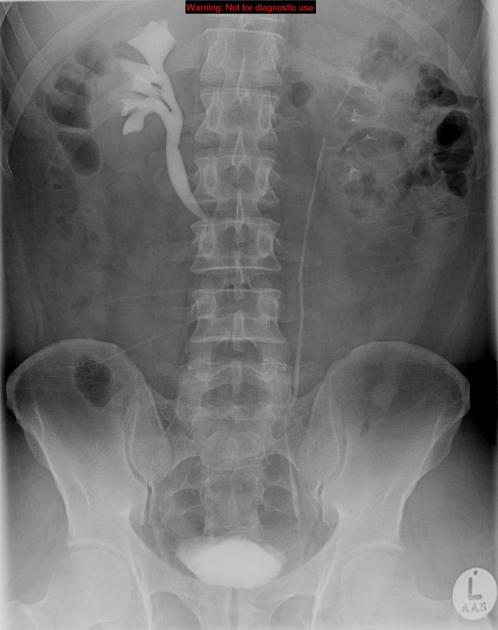
Рентгеноконтрастная флебография: окклюзия НПВ и общих подвздошных вен с обеих сторон, расширение вен тазовых сплетений и ЛЯВ (рис. 4а, 
При оценке качества жизни по опроснику CIVIQ получено 24 балла, по опроснику PVVQ — 93 балла. Определение тяжести заболевания проводилось согласно клиническим шкалам: шкала VCSS — 0 баллов, шкала Villaltа — 2 балла, шкала PVCSS — 21 балл, визуальная аналоговая шкала — 64,3 балла.
На основании проведенных диагностических исследований установлен клинический диагноз: «Аплазия инфраренального отдела нижней полой и общих подвздошных вен. Варикозная болезнь таза. СТВП, болевая форма. Расширение ЛЯВ, гроздевидных и маточных вен с обеих сторон. C0А, EС, AS2,3,4,D6,7,10,13,14,15, PR, O. 11.01.2019. LIII. Тазовый эндометриоз. Спаечная болезнь малого таза. Нефроптоз 1-й степени».
Анализ диагностических находок позволил установить, что компенсаторный коллатеральный отток у пациентки осуществляется по двум путям — глубокому и срединному [7]. Учитывая вторичное компенсаторное расширение ЛЯВ, которая наряду с парной и полунепарной венами послужила одной из основных коллатералей венозного оттока при отсутствии функционирующей НПВ, оперативное лечение СТВП признано не показанным. Устранение первичной причины заболевания с помощью эндоваскулярного стентирования НПВ было технически невозможно. Проведение реконструктивной шунтирующей операции — нецелесообразно вследствие значительной операционной травмы у пациентки без признаков хронического заболевания вен (ХЗВ), при отсутствии отечного синдрома, венозной хромоты и трофических изменений мягких тканей нижних конечностей. Таким образом, пациентке было назначено консервативное лечение: ношение компрессионных колгот 2 класса, прием микронизированной очищенной флавоноидной фракции в дозе 1000 мг/сут. Рекомендован повторный осмотр у гинеколога. Учитывая, что, согласно данным литературы, пациентка относится к повышенной группе риска по развитию ТГВ, ей была проведена ПЦР-диагностика врожденной тромбофилии с последующим осмотром у гинеколога.
Пациентка повторно осмотрена через 1,5 мес.
Анализы крови на тромбофилические мутации: GG-гомозигота норма по показателям F2: 20210 G>A, F5: 1691 G>A, F7: 10976 G>A, FGB: 455 G>A; TT-гомозигота норма по показателю ITGB3: 1565 Т>С; 4G-4G-гомозигота патология по показателю SERPINE1 (PAI-1): 675 5G>4G; GТ-гетерозигота патология по показателю F13: 20210 G>Т; СT-гетерозигота патология по показателю ITGА2: 807 С>Т.
Консультация гематолога. Носительство генетических протромботических мутаций: ингибитор активатора плазминогена — гомозигота, интегрин альфа-2 и F13 — гетерозигота. Рекомендовано: обильное питье, ацетилсалициловая кислота 50 мг/сут.
Консультация гинеколога: эндометриоз. Назначена гормональная терапия (диферелин внутримышечно).
С точки зрения авторов настоящей статьи, трактовка результатов исследования тромбофилических состояний была проведена не совсем корректно. Единственным показателем, который у данной пациентки мог повышать риск возникновения венозных тромбоэмболических осложнений (ВТЭО) с категорией риска «неопределенно», является PAI-1. ITGA2 — практически вариант популяционной нормы, не увеличивающий риска ни венозного, ни артериального тромбоза, постоянного приема ацетилсалициловой кислоты не требует. Носительство мутации F13 также является слабопротективным фактором по отношению к развитию ВТЭО.
Кроме того, возможно оспорить и назначение гинекологом гормональной терапии на фоне выраженного тазового варикоза.
При этом, не являясь специалистами в области гинекологии и гематологии, авторы настоящей статьи не считают, что вправе настаивать на отмене назначенного пациентке лечения.
На фоне проведенного комплексного лечения, включающего флеботропную и компрессионную терапию, а также прием диферелина и ацетилсалициловой кислоты, пациентка отметила улучшение состояния, значительное уменьшение интенсивности тазовых болей и диспареунии. Глобальный индекс качества жизни по опросникам CIVIQ и PVVQ улучшился на 3 и 49 баллов соответственно. Результаты снижения медианы суммарного показателя по шкалам оценки тяжести заболевания следующие: шкала PVCSS — 15 баллов, визуальная аналоговая шкала — 55,6 балла. Снижения медианы по шкалам VCSS и Villaltа не отмечено.
Учитывая положительную динамику на фоне проводимого лечения, пациентке рекомендовано продолжить консервативное лечение, динамическое наблюдение у сосудистого хирурга, гинеколога.
Обсуждение
Аплазия НПВ у пациентки Г. была выявлена лишь в 30-летнем возрасте. Внутриутробная компенсация окклюзии основной венозной магистрали в виде перераспределения кровотока по глубокому и срединному путям, вероятно, стала одним из факторов, способствовавших тому, что при рождении и в течение последующей жизни пациентки симптомы ХЗВ и ВТЭО отсутствовали, к моменту выявления заболевания она успешно родила 2 детей, осложнений беременности и родов не было.
В литературе имеется крайне скудная информация, посвященная формированию вторичного внутритазового варикоза у женщин, причиной которого послужила аплазия НПВ [14]. Возможно, это связано с преобладающим распространением врожденных аномалий НПВ у мужчин и лишь единичными случаями у женщин [15]. В связи с этим систематизированная тактика консервативного и оперативного лечения при ВБТ, развившейся на фоне аплазии НПВ, отсутствует и не определена.
Расширение ЛЯВ, тазовых венозных сплетений и рефлюкс крови по ним, выявленные у пациентки Г., возникли в результате нарушения тазовой венозной гемодинамики с коллатерализацией кровотока из нижних конечностей в проксимальный сегмент НПВ. Таким образом, аплазия НПВ наряду с посттромботическими поражениями подвздошных вен и венозными компрессионными синдромами, к которым относятся синдром May—Thurner и синдром аорто-мезентериального пинцета, является одной из причин развития вторичной ВБТ и СТВП, которые обусловлены наличием обструктивных венозных синдромов [16].
Аплазия НПВ у пациентки Г. характеризовалась возникновением симптомов СТВП, в первую очередь — хронической тазовой болью (ХТБ). Именно варикозная трансформация тазовых вен, а не эндометриоз явилась причиной формирования болевого синдрома. Вместе с тем очевиден тот факт, что в обследовании женщин с ХТБ необходим мультидисциплинарный подход, а также обязательное включение в диагностический арсенал высокоточных лучевых методов исследования. Проведение рентгеноконтрастной и компьютерной флебографии позволило не только правильно установить диагноз, но и определить компенсаторные пути оттока из нижних конечностей при аплазии НПВ, что дало возможность избежать проведения рутинного оперативного вмешательства, которое проводится у пациенток с ВБТ, — резекции ЛЯВ. Проведение данной операции привело бы к декомпенсации заболевания вследствие выключения одной из основных коллатералей.
В представленном клиническом наблюдении хирургическое либо эндоваскулярное лечение невозможно в связи с особенностями выявленной аномалии, а высокая эффективность консервативного лечения подтверждает правильность избранной тактики лечения.
Учитывая повышенную ассоциацию аплазии НПВ с генетической предрасположенностью к нарушениям гемостаза, у пациентов с аплазией НПВ целесообразно проведение ПЦР-диагностики врожденной тромбофилии, при обнаружении которой необходима медикаментозная профилактика ВТЭО.
Заключение
Представленное клиническое наблюдение демонстрирует необходимость тщательного мультидисциплинарного обследования пациенток с ХТБ, поскольку причина болевого синдрома может быть различной — от психосоматической патологии и заболеваний внутренних половых органов до обнаружения артериовенозных конфликтов, сосудистых мальформаций, включая такую редкую патологию, как аплазия НПВ. Вышеописанный случай демонстрирует необходимость индивидуального подхода к лечению пациенток с ВБТ и высокую эффективность медикаментозного лечения при СТВП, что свидетельствует о целесообразности начала лечебных мероприятий у пациенток с этой патологией с назначения консервативных средств.
Концепция и дизайн исследования — Р.А., Р.Б.
Сбор и обработка материала — Р.А., Е.Ф.
Статистическая обработка — Р.А.
Написание текста — Р.А.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflict of interest.
 Причины возникновения и факторы риска
Причины возникновения и факторы риска Ангиопластика и стентирование
Ангиопластика и стентирование