альвеолит экзогенный код по мкб 10 мкб
Экзогенный аллергический альвеолит
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Код по МКБ-10
Причины экзогенного аллергического альвеолита
Более чем 300 антигенов были идентифицированы как способные вызывать пневмонит гиперчувствительности, хотя на восемь из них приходится приблизительно 75 % случаев. Антигены обычно классифицируются по типу и профессиональной принадлежности; легкое фермера, вызванное ингаляцией пыли сена, содержащей термофильные актиномицеты, является классическим примером данной патологии. Существенной сходство наблюдается между пневмонитом гиперчувствительности и хроническим бронхитом у фермеров, у которых хронический бронхит встречается намного чаще, развивается независимо от курения и связан с выделениями термофильных актиномицетов. Клинические проявления данного состояния и результаты диагностических исследований аналогичны таковым при пневмоните гиперчувствительности.
Заболевание экзогенный аллергический альвеолит, вероятно, представляет собой реакцию гиперчувствительности IV типа, при которой повторный контакт с антигеном у людей, имеющих наследственную предрасположенность, приводит к острому нейтрофильному и мононуклеарному альвеолиту, сопровождаемому интерстициальной инфильтрацией лимфоцитами и гранулематозной реакцией. При длительном контакте развивается фиброз с облитерацией бронхиол.
Циркулирующие преципитины (антитела к антигену), по-видимому, не играют первичной этиологической роли, и наличие аллергических заболеваний в анамнезе (бронхиальной астмы или сезонных аллергий) не является предрасполагающим фактором. Курение, вероятно, задерживает или предотвращает развитие заболевания, возможно, вследствие снижения иммунного ответа легкого на вдыхаемые антигены. Однако курение может усилить заболевание, которое уже имеется.
Пневмонит гиперчувствительности (экзогенный аллергический альвеолит) нужно дифференцировать со схожими клинически состояниями, имеющими другой патогенез. Токсический синдром органической пыли (легочный микотоксикоз, зерновая лихорадка), например, это синдром, проявляющийся повышением температуры тела, ознобом, миалгией и одышкой, не требующий предшествующей сенсибилизации и, как считается, вызванный ингаляцией микотоксинов или других загрязнителей органической пыли. Болезнь укладчика силоса может привести к дыхательной недостаточности, острому респираторному дистресс-синдрому (ОРДС) и облитерирующему бронхиолиту или бронхиту, но вызвана ингаляцией токсичных оксидов азота, выделяющихся из свежеферментированной кукурузы или силосованной люцерны. Профессиональная астма вызывает развитие одышки у лиц, предварительно сенсибилизированных к вдыхаемому антигену, но другие проявления, в частности наличие обструкции дыхательных путей, их эозинофильной инфильтрации и различия триггерных антигенов, позволяют дифференцировать ее от пневмонита гиперчувствительности.

Симптомы экзогенного аллергического альвеолита
Пневмонит гиперчувствительности (экзогенный аллергический альвеолит) представляет собой синдром, вызванный сенсибилизацией и последующей гиперчувствительностью к экзогенному (часто профессиональному) антигену и проявляющийся кашлем, одышкой и недомоганием.
Симптомы экзогенного аллергического альвеолита зависят от того, является ли начало острым, подострым или хроническим. Только у незначительной части подвергшихся воздействию лиц развиваются характерные симптомы заболевания, и в большинстве случаев это происходит только в течение от нескольких недель до нескольких месяцев после начала воздействия и сенсибилизации.
Хронический вариант встречается у лиц, имеющих хронический контакт с антигеном низкой концентрации (например, у владельцев птиц) и проявляется в виде прогрессирующей в течение от месяцев до лет одышки при физической нагрузке, продуктивного кашля, недомогания и снижения массы тела. При физикальном обследовании значительных изменений не определяется; утолщение концевых фаланг пальцев встречается нечасто, лихорадка отсутствует. В выраженных случаях фиброз легких приводит к развитию проявлений правожелудочковой и/или дыхательной недостаточности.
Подострый вариант заболевания является промежуточным между острым и хроническим вариантами и проявляется либо кашлем, одышкой, недомоганием и анорексией, развивающимися в течение от нескольких дней до нескольких недель, либо обострением хронических симптомов.

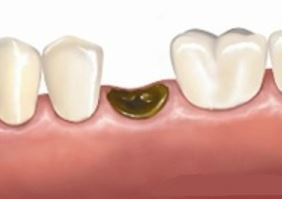
Альвеолит после удаления зуба
Удаление зуба не всегда проходит без неприятных последствий и осложнений. Бывают случаи, когда в образовавшейся лунке возникает острый воспалительный процесс – альвеолит. Воспаление чаще всего появляется в результате пренебрежительного отношения пациента к гигиене полости рта и рекомендациям врача. Но есть и другие причины. Сегодня альвеолит лунки успешно устраняют в стоматологических клиниках, и чем раньше пациент обратится за помощью, тем лучше.
Содержание
Специалисты по лечению альвеолита
Пастьян Андрей Альбертович
Опыт работы — 20 лет
Сорокин Евгений Юрьевич
Опыт работы — 17 лет
Белов Сергей Валерьевич
Опыт работы — 3 года
Причины развития альвеолита
После удаления зуба в десне остается открытая рана, в которой образуется сгусток крови. Он и препятствует проникновению патогенных организмов и остатков пищи, способных спровоцировать развитие инфекции. Для профилактики альвеолита после удаления зуба стоматологи рекомендуют пациентам проводить несложные процедуры по уходу за полостью рта. Как уже было сказано, пренебрежение этими рекомендациями является одной из основных причин развития альвеолита.
Известны и такие причины:
Особенно часто альвеолит появляется после удаления зубов мудрости. В связи с особенностями их расположения повышен риск проникновения в ранку бактерий и остатков пищи, гниение которых запускает воспалительный процесс. Кроме того, из-за труднодоступности мест, где находятся зубы мудрости, ранку после хирургической операции сложнее обработать.
Несколько видео про алвеолит
Симптомы альвеолита
После стоматологической операции пациент может отмечать болезненность и покраснение десны в области лунки. Это не стоит сразу считать симптомами альвеолита, ведь хирургическое вмешательство – это в любом случае травмирование десны, имеющее характерные последствия. Но если болезненность и покраснение сохраняются более 3 дней, и к ним прибавляется недомогание, стоит забеспокоиться.
К очевидным симптомам альвеолита относят:
Обнаружение любых из перечисленных признаков альвеолита однозначно является поводом для обращения к стоматологу. Если есть сомнения, можно посмотреть фото проявлений альвеолита в интернете. Но лучше перестраховаться и посетить врача.
Заявка отправлена
, спасибо за проявленный интерес. В течение 15 минут наш менеджер перезвонит вам.
Диагностика и лечение альвеолита
Поскольку альвеолит обладает специфичными симптомами, уже визуальный осмотр и жалобы пациента позволяют стоматологу поставить диагноз. Врач видит налет, гной и разложение кровяного сгустка, чувствует резкий неприятный запах и, основываясь на этом, делает заключение. В редких случаях назначают дополнительные исследования, такие как рентген, электромиография, КТ.
Не следует пытаться вылечить альвеолит после удаления зуба самостоятельно, так как высок риск серьезных осложнений. Здесь нужна квалифицированная помощь. Альвеолиту присвоен код К10.3 по МКБ-10 (Международная классификация болезней 10-го пересмотра). Это в первую очередь говорит о распространенности заболевания. Также присвоение кода по МКБ-10 означает, что заболевание хорошо изучено, известны эффективные методы его диагностики и лечения.
В зависимости от стадии заболевания пациенту назначают индивидуальное лечение. Из стандартных процедур следует отметить:
Если есть признаки некроза тканей, используют протеолитические ферменты, останавливающие воспаление и очищающие поверхность раны. В сложных случаях назначают курс антибиотиков. Что касается стоимости лечения, то она определяется индивидуально, в зависимости от принятых мер.
Газета «Новости медицины и фармации» Аллергология, пульмонология и иммунология (256) 2008 (тематический номер)
Вернуться к номеру
Идиопатический фиброзирующий альвеолит МКБ-10: J84
Авторы: В.К. ГАВРИСЮК, профессор, А.Я. ДЗЮБИК, профессор, Национальный институт фтизиатрии и пульмонологии им. Ф.Г. Яновского АМН Украины, г. Киев, Н.Е. МОНОГАРОВА, доцент, Донецкий национальный медицинский университет им. М. Горького
Версия для печати
Общая информация
Идиопатический фиброзирующий альвеолит (ИФА) — это заболевание легких неясной природы с морфологической картиной обычной интерстициальной пневмонии, характеризующееся нарастающей легочной недостаточностью вследствие развития преимущественно в интерстициальной ткани легких небактериального воспаления, ведущего к прогрессирующему интерстициальному фиброзу. Синонимами ИФА являются термины «идиопатический легочный фиброз», чаще всего используемый в американской литературе, и «криптогенный фиброзирующий альвеолит», получивший большее распространение в Европе.
ИФА относится к группе идиопатических интерстициальных пневмоний (ИП), включающей также неспецифическую ИП, криптогенную организующую пневмонию, острую ИП (синдром Хаммана — Рича), респираторный бронхиолит, ассоциированный с интерстициальным заболеванием легких, десквамативную ИП и лимфоидную ИП. ИФА является наиболее частой формой идиопатических пневмоний, на долю которой приходится 80–85 % всех случаев. Данные о распространенности ИФА значительно варьируют. По сведениям Американского торакального общества, распространенность ИФА составляет 20,2 случая на 100 тыс. населения среди мужчин и 13,2 — среди женщин. Заболеваемость ИФА достигает 11,3 случая в год на 100 тыс. населения среди мужчин и 7,1 — среди женщин, увеличиваясь с возрастом. Примерно 2/3 пациентов с ИФА — старше 60 лет. Смертность от ИФА больше в старшей возрастной группе и составляет в среднем 3,0 на 100 тыс. населения, медиана выживаемости колеблется от 2,3 до 5 лет.
Этиология и патогенез
Существовавшие долгие годы теории вирусного, аутоиммунного, наследственного и полиэтиологического происхождения ИФА пока не получили доказательств. На сегодня приходится говорить о каком-то неизвестном причинном факторе, который запускает каскад стереотипных реакций легочной ткани, рассматриваемых как воспаление. Оно проявляется скоплением и активацией клеток-эффекторов (нейтрофилы, макрофаги, лимфоциты) с формированием интерстициального и внутриальвеолярного отека, дезорганизацией структурной основы альвеол, интерстиция и терминальных бронхиол, изменением количественного и качественного состава сурфактанта. Эти деструктивные изменения происходят одновременно с патологически усиленным репаративным процессом в виде пролиферации фибробластов и отложения коллагена, что в конечном итоге приводит к формированию легочного фиброза с вытекающими отсюда вентиляционными, гемодинамическими и системными эффектами. При этом процесс фиброзирования настолько интенсивен, что порой не соответствует вызвавшему его повреждению. Это дает основания предполагать первичную роль фиброзирования в патогенезе ИФА без существенного влияния на него воспалительного процесса. По мере прогрессирования фиброза и легочной недостаточности развивается хроническое легочное сердце.
Клиническая картина
Основными жалобами больных являются одышка и непродуктивный кашель. По мере развития заболевания отмечается нарастание одышки, вплоть до полной инвалидизации больного: из-за одышки больной не способен произнести фразу, предложение, не может ходить, обслуживать себя.
Начало болезни, как правило, незаметное, хотя в ряде случаев возможно и острое начало с лихорадкой, сухим кашлем и одышкой. Так как болезнь прогрессирует довольно медленно, больные успевают адаптироваться к одышке, постепенно снижая свою активность и переходя к более пассивному образу жизни. Большинство пациентов на момент обследования имеют анамнез заболевания длительностью до 1–3 лет.
В среднем в 20 % случаев отмечается продуктивный кашель, даже с гиперсекрецией мокроты, причем данный признак ассоциирован с более неблагоприятным прогнозом заболевания. Лихорадка при ИФА наблюдается относительно редко. Характерным признаком является похудание, часто отмечаются общая слабость, артралгии, миалгии, изменение ногтевых фаланг в виде барабанных палочек.
При аускультации довольно часто (около 80 % случаев) наблюдаются звуковые феномены, напоминающие крепитацию: «треск целлофана» в конце вдоха (в зарубежной литературе используется термин velcro-type crackles, что означает треск открывающейся застежки-липучки). Вначале этот феномен определяется лишь в нижних отделах легких, со временем распро-страняясь на остальные зоны легких. В терминальной стадии при формировании сотового легкого могут определять-ся самые разнообразные аускультативные феномены, характеризующие выраженные структурные нарушения легочной ткани (сухие и влажные разнотембровые хрипы). В процессе прогрессирования болезни нарастает цианоз, формируется хроническое легочное сердце.
Диагностика
Лабораторные исследования
Лабораторные тесты при ИФА обычно не имеют диагностической значимости. В 90 % случаев наблюдается увеличение СОЭ, у большинства больных обнаруживают циркулирующие иммунные комплексы, у 30 % пациентов — повышение общего уровня иммуноглобулинов. 20–40 % больных ИФА без сопутствующих диффузных заболеваний соединительной ткани имеют повышенные титры ревматоидного фактора и антинуклеарных антител.
Инструментальные и другие методы диагностики
— рентгенография органов грудной клетки. Периферические ретикулярные тени преимущественно в базальных отделах, связанные с формированием сотовых изменений в легочной ткани и уменьшением объема нижних долей; вместе с тем в среднем 16 % пациентов с гистологически доказанным ИФА могут иметь неизмененную рентгенологическую картину, число диагностических ошибок при анализе рентгенограмм достигает 50 %;
— компьютерная томография высокого разрешения (КТВР). Ретикулярные изменения, обычно двухсторонние, отчасти связаны с тракционными бронхоэктазами; часто наблюдаются признаки формирования сотового легкого; участки «матового стекла» распространены в меньшей степени, чем ретикулярные изменения; характерны нарушения архитектоники, отражающие легочный фиброз; патологические изменения характеризуются неоднородностью и локализованы преимущественно в периферических и базальных отделах; зоны «матового стекла» могут уменьшаться в процессе лечения больных, однако наиболее характерно прогрессирование фиброза с формированием сотового легкого; точность диагностики ИФА по данным КТВР достигает 90 %;
— исследование функции внешнего дыхания. Дестриктивный тип нарушений вентиляционной функции легких: уменьшаются общая емкость легких (ОЕЛ) и ее составляющие — жизненная емкость (ЖЕЛ) и остаточный объем (ООЛ); на ранней стадии ИФА ЖЕЛ может быть не изменена, а уменьшение ОЕЛ происходит за счет снижения ООЛ; показатели бронхиальной проходимости (объем форсированного выдоха за первую секунду (ОФВ1), форсированная жизненная емкость легких (ФЖЕЛ)) могут быть значительно снижены, однако это связано с уменьшением статических легочных объемов — показатель ОФВ1/ФЖЕЛ остается нормальным, а чаще увеличивается. Более ранними являются нарушения диффузионной способности легких (ДЛСО): снижение ДЛСО регистрируется еще до уменьшения статических объемов и связано с утолщением альвеоло-капиллярной мембраны;
— исследование газового состава и кислотно-основного состояния крови: гипоксемия; характерным является снижение напряжения углекислого газа и, как следствие, респираторный алкалоз.
При наличии показаний проводится хирургическая биопсия легких, открытая или видеоторакоскопическая, необходимая для установления достоверного клинико-патоморфологического диагноза, за исключением случаев типичной клинико-рентгенологической картины ИФА. Целесообразность проведения хирургической биопсии легких определяется следующим:
2. Терапия ИИП имеет потенциально серьезные риски развития побочных явлений, и подвергать пациентов этим рискам в случае неуверенности в диагнозе неприемлемо.
3. Определение в результате биопсии фиброзного процесса в легких, имеющего отношение к воздействию специфических факторов (например, асбестоз), может иметь важное компенсационное значение для пациента.
Биопсия позволяет подтвердить или исключить альтернативные диагнозы, такие как саркоидоз, гиперсенситивный пневмонит, эозинофильную пневмонию, альвеолярную карциному, лимфому, гистиоцитоз X.
Показания к использованию биопсии легкого:
— невозможность установления диагноза без ее применения;
— необходимость выбора терапии;
— отсутствие признаков сотового легкого — конечной фазы многих интерстициальных болезней легких.
Для случаев ИФА, когда хирургическая биопсия легкого рискованна, экспертами ATS и ERS разработаны критерии диагностики, позволяющие с высокой вероятностью установить диагноз, не прибегая к гистологической верификации.
1) исключение других известных причин интерстициальных заболеваний легких, таких как установленная лекарственная токсичность, воздействие факторов окружающей среды, заболевания соединительной ткани;
2) нарушения ФВД — рестрикция (уменьшение ЖЕЛ, часто с увеличением показателя ОФВ1/ФЖЕЛ), расстройства газообмена (увеличение альвеолярно-артериального градиента по О2, снижение РаО2 в состоянии покоя или при нагрузке, снижение диффузионной способности легких;
3) бибазилярные ретикулярные нарушения с менее выраженным симптомом «матового стекла» при КТВР;
4) отсутствие признаков альтернативного диагноза при трансбронхиальной биопсии и исследовании БАЛ.
1) возраст старше 50 лет;
2) незаметное, без видимых причин, появление одышки при нагрузке;
3) продолжительность болезни более 3 мес.;
4) бибазилярные инспираторные хрипы-потрескивания («целлофановые» или напоминающие звук при открывании застежки-липучки).
Дифференциальная диагностика
ИФА дифференцируют с диссеминированным туберкулезом легких, поражениями легких при диффузных заболеваниях соединительной ткани, карциноматозом легких, идиопатическим гемосидерозом, синдромом Гудпасчера, гранулематозом Вегенера, альвеолярным протеинозом, гисциоцитозом X, а также с другими формами идиопатических пневмоний.
Формулировка диагноза
Диагноз ИФА складывается из названия болезни и указания степени легочной недостаточности (ЛН). Например: идиопатический фиброзирующий альвеолит, ЛН II степени. Если при КТВР выявляются признаки сотового легкого, их необходимо указать в диагнозе в одном из двух вариантов — стадия формирования сотового легкого или стадия сформированного сотового легкого. В случаях застойной недостаточности кровообращения (НК), дилатации правого желудочка сердца в диагнозе указываются наличие хронического легочного сердца и стадия НК.
В соответствии с рекомендациями ATS/ERS, достоверная оценка эффективности лечения может быть проведена не ранее чем через 3 месяца от начала терапии, окончательная — через 6 месяцев. Через 3 месяца после начала лечения и далее в диагнозе необходимо указывать результат проводимой терапии — фаза клинического улучшения, фаза стабилизации, фаза прогрессирования. Подчеркиваем, что эти формулировки имеют отношение только к оценке эффективности лечения, поскольку ИФА — заболевание изначально прогрессирующее.
Лечение
Глюкокортикостероиды (ГКС) и цитостатики — основные компоненты лечения больных ИФА, несмотря на то, что у большей части пациентов эти препараты не оказывают существенного влияния на продолжительность жизни. Принято считать, что у 10–40 % больных ИФА начальная терапия с использованием ГКС приводит к частичному улучшению состояния. В настоящее время считают, что комбинированное лечение ГКС и цитостатиками повышает эффективность и одновременно позволяет существенно снизить суммарные дозы и тех, и других препаратов.
Рекомендации ERS и ATS по лечению больных ИФА
Кортикостероид (преднизолон или аналог в эквивалентной дозе) 0,5 мг/кг массы тела в день перорально в течение 4 недель, 0,25 мг/кг массы тела в день в течение 8 недель. Постепенное снижение до 0,125 мг/кг массы тела в день или 0,25 мг/кг массы тела через день. Плюс азатиоприн 2–3 мг/кг массы тела в день, максимальная доза — 150 мг в день. Лечение начинают с 25–50 мг в день, увеличивая дозу на 25 мг каждые 1–2 недели до достижения максимальной дозы. Или циклофосфамид 2 мг/кг массы тела в день, максимальная доза — 150 мг в день. Лечение начинают с 25–50 мг в день, увеличивая дозу на 25 мг каждые 1–2 недели до достижения максимальной дозы.
Терапия должна продолжаться как минимум 6 месяцев. Эффективность определяется на основе оценки симптомов, рентгенологических и физиологических данных. Необходим тщательный мониторинг побочных эффектов терапии.
Эффективность препаратов, тормозящих синтез коллагена и фиброзирование (D-пеницилламин, колхицин, интерфероны), до настоящего времени не доказана. Следует отметить, что D-пеницилламин (купренил), широко применявшийся ранее, более чем у половины больных вызывает серьезные побочные эффекты, которые по тяжести течения конкурируют с основным заболеванием.
По мере прогрессирования ИФА нарастают явления легочной недостаточности и хронического легочного сердца, что требует соответствующей терапии.
Критерии эффективности лечения
Результаты лечения оцениваются на основе клинических, рентгенологических и функциональных данных. Экспертами ERS и ATS разработаны критерии оценки эффективности терапии больных ИФА.
Оценка эффективности лечения больных ИФА
1. Клиническое улучшение.
Наличие не менее двух из следующих критериев в течение двух последовательных визитов в период от 3 до 6 месяцев лечения:
а) симптомы: уменьшение степени одышки и тяжести кашля;
б) радиология: уменьшение паренхиматозных изменений по данным рентгенографии или КТВР 1 легких;
в) физиология: улучшение, определяемое наличием не менее двух из следующих критериев:
— ≥ 10% увеличение TLC 2 или FVC 3 (минимум 200 мл);
— ≥ 15% увеличение DLCO 4 (минимум 3 мл/мин/мм рт.ст.);
2. Клиническая стабилизация.
Наличие не менее двух из следующих критериев в течение двух последовательных визитов в период от 3 до 6 месяцев лечения:
а) симптомы: нет значительных изменений;
б) радиология: нет значительных изменений;
в) физиология: стабилизация, определяемая наличием не менее двух из следующих критериев:
1 КТВР — компьютерная томография высокого разрешения.↑
2 TLC — общая емкость легких.↑
3 FVC — форсированная жизненная емкость легких.↑
4 DLCO — диффузионная способность легких по оксиду углерода.↑
5 SаО2 — насыщение артериальной крови кислородом.↑
6 РаО2 — напряжение артериальной крови кислородом.↑
Лечение альвеолита
Альвеолит – распространенное заболевание нижних отделов дыхательных путей, а также осложнение после удаления зуба – альвеолит лунки и десны. Болезнь иногда развивается как синдром при патологических состояниях соединительной ткани, бактериальных инфекциях, аутоиммунных нарушениях.
Альвеолит: классификация
Диффузное поражение легких существует в нескольких формах:
Альвеолит легких у детей развивается постепенно, наиболее часто проявляется в раннем возрасте.
Альвеолит зуба имеет код по МКБ-10 K10.3. Различают:
Альвеолит причины
Формы легочного заболевания характеризуются не только различными симптомами, но и факторами, которые способствуют развитию болезни:
Альвеолит лунки зуба обычно возникает по нескольким причинам:
Альвеолит осложнения
Осложнения идиопатической фиброзирующей формы происходят обычно в случае агрессивного течения болезни (острый альвеолит) и включают в себя:
Осложнений экзогенного аллергического альвеолита можно избежать, перестав контактировать с аллергеном. Иначе могут возникнуть подобные явления:
Длительное течение токсического альвеолита чревато развитием патологических явлений, связанных с легочной системой. К ним относят:
Зубной альвеолит вызывает у пациента острые болевые ощущения, поэтому обращение в больницу происходит обычно вскоре после появления симптомов. В случае отсутствия терапии наблюдается:
Профилактика и прогноз альвеолита
Во избежание развития фиброзного поражения легких рекомендовано:
Прогноз заболевания зависит от формы процесса:
Экзогенный аллергическй альвеолит можно предотвратить, следуя нескольким правилам:
При устранении аллергена прогноз благоприятен. Острый альвеолит при вовремя начатом лечении не становится причиной длительных нарушений дыхательной функции. При хроническом заболевании развивается пневмосклероз и дыхательная недостаточность, лечение малоэффективно.
Основной метод предупреждения развития токсических легочных поражений – благоприятная экологическая обстановка и безопасная лечебная терапия.
При устранении травмирующего фактора вскоре наступает излечение. При постоянном воздействии патогена продолжительность жизни не превышает 6 лет.
В профилактике воспаления лунки рекомендовано следующее:
Прогноз зубного альвеолита обычно благоприятный, работоспособным пациент становится на вторые сутки.
Симптомы
Экстракция зуба всегда сопровождается дискомфортом и болезненными ощущениями, которые по мере заживления лунки постепенно утихают. Если после экстракции зуба тромб, который обладает защитной функцией, не сформировался, внутрь проникает инфекция и развивается альвеолит. Чаще всего, спустя 3-5 дней появляется умеренная или сильная пульсирующая боль в альвеоле — лунке удаленного зуба. При прогрессировании болезни боль может усиливаться и иррадиировать во всю половину лица, а также сопровождаться иными характерными симптомами.
Симптомы альвеолита зуба
Основным симптомом альвеолита считается ноющая боль, которая носит непрерывный характер часто иррадиирует в висок и ухо. Она появляется спустя несколько суток после удаления зуба, и усиливается по мере прогрессирования заболевания. Характерным признаком также является зловонный запах, выделяющийся из воспаленной раны, края которой имеют неприятный темно-коричневый оттенок, и рыхлую структуру. В большинстве случаев в углублении лунки присутствует серо-зеленый налет, который имеет гнойное происхождение.
В зоне экстракции снижается чувствительность десны, а при надавливании появляются сильные болевые ощущения. Здоровые зубы, расположенные по соседству, также подвергаются воздействию воспалительного процесса, они начинают ныть, вызывая дискомфорт, и ухудшение общего состояния пациента.
Характерными симптомами альвеолита после удаления зуба на прогрессирующей стадии можно считать:
Боль при альвеолите усиливается по нарастающей, и вначале возникает только во время приема пищи, но позже становится постоянное и непроходящей. В начале болезни она концентрируется в воспаленной лунке, но постепенно распространяется на всю половину челюсти, растекается по ходу тройничного нерва, захватывая висок и ухо.
С повышением температуры при альвеолите развивается интоксикация, которая сопровождается головными болями, неприятной тянущей болью в мышцах, ломотой в костях и суставах. Это усугубляет состояние и приводит к снижению работоспособности.
Одновременно с прогрессированием процесса появляется небольшая припухлость десны, которая переходит в характерный отек мягких тканей воспаленной части лица. Отсутствие защитного тромба вызывает скопление в лунке остатков пищи и слюны, которые при гниении распространяют неприятный, а иногда зловонный запах.
Симптомы альвеолита после удаления зуба мудрости
Третьи моляры или зубы мудрости доставляют человеку массу проблем. Появляясь в зрелом возрасте, он создает множество трудностей и вызывает дискомфорт, а иногда и ухудшение самочувствия. На стадии прорезывания третьего моляра может появиться отек околозубной ткани, сопровождающийся повышением температуры и развитием болевого синдрома. Зуб мудрости требует удаления, если существует:
Нередко после экстракции третьего моляра может развиться осложнение. К симптомам альвеолита после удаления зуба мудрости можно отнести:
Признаки альвеолита легких
Массу неприятностей доставляет не только альвеолит зуба, но и альвеолит легких. Особенно опасен фиброзирующий альвеолит, при котором развивается пневмосклероз и дыхательная недостаточность. Для фиброзирующего альвеолита характерны клинические признаки:
Характерным отличием является замещение фиброзной тканью ткани поврежденного эпителия. При объективном исследовании симптомы фиброзирующего альвеолита могут быть следующими:
У некоторых пациентов могут прослушиваться сухие хрипы, которые появляются в случае развития бронхита. Боли в груди, грудной клетке, легких и подложечной области появляются в период развития альвеолита. Они усиливаются при глубоком вдохе, а позже принимают постоянный характер. Практически все пациенты жалуются на общую слабость, быструю утомляемость и снижение работоспособности – основные признаки, характерные для прогрессирующего течения заболевания. Одним из характерных признаков альвеолита является резкое похудание, переходящее в кахексию – стадию истощения. При прогрессирующей форме снижение массы тела может достигать 10-12 кг за 3-4 месяца.
Диагностика
На развитие осложнений после экстракции зуба могут указывать следующие признаки альвеолита: болевые ощущения, появляющиеся на 3-5 день после удаления зуба, а также незаживающая ранка лунки. Более точно установить диагноз можно только на основании тщательно собранного анамнеза, а также лабораторных и инструментальных исследований. Параллельно проводится дифференциальная диагностика альвеолитов с аллергическим пневмомикозом, саркоидозом, легочными эозинофилиями, интерстициальными заболеваниями легких, а также с коллагенозом, который выявляется на основании физикальных данных.
Идиопатическая форма — ИФА
Диагностирование ИФА осуществляется на основании данных визуального осмотра, а также результатов, полученных после проведения лабораторных, рентгенологических и функциональных методов обследования.
Идиопатический фиброзирующий альвеолит характеризуется повышением в крови СОЭ, увеличением концентрации ЦИК, а также антиядерных тел. Проведение рентгенографии позволяет выявить изменение и усиление рисунка легкого, а на более поздней стадии — «сотовое легкое», при которой тяжистые уплотнения переплетаются с зонами просветления. По результатам проведения функциональных проб определяются нарушения легочной вентиляции по рестриктивному типу, артериальную гипоксемию, прогрессирование снижения диффузной активности легких.
Чтобы уточнить происхождение морфологических изменений проводится трансторакальная или трансбронхиальная биопсия ткани пораженного легкого. На основании исследования жидкости выявляется наличие лимфоцитов, эозинофилов, нейтрофилов, а также макрофагов, и уточняется характер воспаления. Дифдиагностику проводят с бронхопневмонией, пневмокониозами, туберкулезом легких и даже с бронхоальвеолярным раком.
Экзогенная форма – ЭАА
Экзогенный аллергический альвеолит относится к категории болезней иммунопатологической природы, которые развиваются под воздействием органической пыли, содержащей специфические антигены, вызывающие диффузное поражение легких.
Развитие ЭАА наблюдается у пациентов, которые не страдают атопическими реакциями, однако жалуются на ухудшение состояния после контакта с аллергеном, и у которых наблюдается четко выраженная клиническая картина заболевания. Так в крови пациента определяется наличие повышенной СОЭ, С-реактивного белка и лейкоцитоза. При рентгенологическом исследовании выявляется усиление легочного узора, наличие мелкоочаговых теней, снижение прозрачности ткани пораженного легкого.
Чтобы поставить диагноз альвеолит, проводятся радиоиммунологический, иммуноферментный, а также иммунофлюоресцентный методы исследования. В некоторых случаях проводятся аллергические пробы как кожные, так и ингаляционные. Дифференциальная диагностика альвеолита проводится с саркоидозом, ИФА, пневмониями инфекционной природы, пневмофиброзом, на который может указывать ячеистая деформация узора легкого. Исследование функций внешнего дыхания позволяют выявить возможную недостаточность вентиляции легких по рестриктивному типу, сопровождающуюся недостаточностью газообмена, нарушением вентиляционно-перфузионых отношений.
Наиболее чувствительным методом визуализации является КТ альвеолита. Она позволяет выявить узелковые затемнения, участки «матового стекла», «сотовую структуру» легочной ткани. Рентгенограмма может показывать как нормальную картину состояния легкого, так и картину выраженного пневмосклероза.
Токсическая форма — ТФА
Токсический фиброзирующий альвеолит представляет собой поражение легких диффузного характера, развивающееся под воздействием вредных токсико-химических веществ. На рентгене альвеолита какие-либо изменения органов грудного отдела отсутствуют, однако на поздних стадиях может проявиться диффузное усиление узора легкого и его незначительная деформация, реже – диффузный фиброз.
Исследование функций внешнего дыхания позволяет выявить недостаточность вентиляции легких, гипоксемию, снижение остаточной емкости легких. Образование фиброзной ткани, которая активно замещает поврежденную эпителиальную ткань, указывает на прогрессирование заболевания, которое может привести к утрате альвеолами своих основных функций.
Для токсического альвеолита характерным является отсутствие иммунологических патологий, однако присутствуют характерные изменения в гемограмме и биохимических тестах, которые могут быть вызваны различными патологическими состояниями, развивающимися на фоне основного заболевания. Дифференциальная диагностика проводится с ИФА, ЭАА, а также саркоидозом.
Лечение
Если удаление зуба проводилось правильно и без осложнений, процесс заживления альвеолы (зубной лунки) протекает быстро и безболезненно. Пациент ощущает лишь некоторый дискомфорт в течение первых двух-трех дней. В противном случае развивается альвеолит, лечение которого должно проводиться под непосредственным контролем лечащего врача, способного по внешним признакам легко определить начало заболевания. Целью лечебных мероприятий является ликвидация очага инфекции, снижение риска развития осложнений, а также сохранение здорового зубного ряда.
Методы лечения альвеолита
Тактика лечебной терапии заболевания определяется его видом и стадией. Так, при аллергической и токсической форме альвеолита параллельно использованию медикаментозных препаратов, в частности, глюкокортикостероидов, проводится устранение внешних раздражителей (аллергенов или токсинов), которые являются причиной его развития. Часто при аллергической форме может развиться фиброз эпителиальной ткани, который приводит к различным осложнениям.
При фиброзирующей форме альвеолита пациентам назначаются глюкокортикоиды, а в случае их неэффективности – иммунодепрессанты и пеницилламин. Причем своевременно начатое лечение замедляет процесс замещения фиброзной тканью эпителия, который вызывает нарушение дыхательной функции, часто приводящей к летальному исходу. В большинстве случаев после лечения альвеолита быстрое и полное выздоровление достигается проведением симптоматической терапии: препаратами калия, витаминотерапией, выполнением упражнений дыхательной гимнастики и специального комплекса лечебной физкультуры.
Стадии лечения альвеолита
В условиях стоматологической клиники проводится лечение альвеолита с кюретажем лунки, которое состоит из нескольких этапов. Методика лечения зависит от стадии и формы заболевания.
Лечебные процедуры на начальной стадии заболевания:
Лечение альвеолита после удаления зубов, особенно в начале его развития, представляет несложный набор процедур, которые позволяют справиться с недугом в короткие сроки:
Лечебные процедуры при осложненной или прогрессирующей форме:
При тяжелом течении или развивающихся осложнениях альвеолита тактика лечения немного изменяется, и проводятся дополнительные манипуляции:
Локальное воздействие на очаг воспаления проводится ежедневно или через день, и прекращается только после устранения болевого синдрома. Однако отек проходит только спустя несколько дней, в период эпителизации лунки зуба.
Лечение заболевания в домашних условиях
Лечение альвеолита лунки можно проводить как в стоматологической клинике, так и в домашних условиях. После окончания лечебного курса в условиях стационара, эффективность которого достигается постоянным контролем специалистов, пациенту рекомендуется долечиваться в привычных условиях дома. Ему назначается дополнительный курс терапии, который проводится также под наблюдением врача. Он отслеживает состояние пациента и, в случае необходимости, корректирует назначение препаратов.
Лечебные мероприятия, как лечить альвеолит, включает прием медикаментов, а также дополняется рецептами народной медицины. Комплексное лечение позволяет более эффективно бороться с болезнью и достичь положительного результата в более короткие сроки. Однако в случае развития фиброзирующего альвеолита о полном излечении говорить не приходится. Пациенты с этим диагнозом проходят лечение в условиях стационара, а в период ремиссии находятся под наблюдением участкового пульмонолога.
Лечение заболевания в период беременности
Любая женщина должна заботиться о своем здоровье, а в период беременности – особенно. Поэтому ее задачей является снижение риска развития альвеолита, который представляет опасность для здоровья матери и еще не родившегося ребенка. Лечение альвеолита при беременности возможно, но сопровождается некоторыми трудностями в подборе медикаментов, многие из которых противопоказаны в этот период.
Заниматься самолечением при развитии этого недуга категорически запрещено, поскольку может нанести непоправимый вред здоровью малыша и его матери. Оптимальным вариантом является посещение квалифицированного специалистка, который назначит безопасную, но эффективную лечебную терапию, предварительно оценив угрозу здоровью женщины и риск повреждения плода.
Возможные осложнения
При неосложненной форме альвеолит после проведения соответствующих процедур излечивается в течение нескольких дней, не вызывая ухудшения состояния. Однако запоздалое лечение или его отсутствие могут привести к развитию тяжелых осложнений, наиболее часто встречающимися среди которых являются:
Признаком устранения альвеолита является исчезновение боли, отека, эпителизация лунки зуба, а также восстановление первоначальной окраски десны. Сюда же можно отнести лечение альвеолита легких или других заболеваний, которые могут быть вызваны осложнениями основного заболевания.
Лекарства
Если развился альвеолит, препараты назначает врач. Подбор лекарств зависит от степени тяжести заболевания, а также распространения воспалительного процесса. После удаления остатков зуба и иных частиц, оставшихся в лунке, накладывают повязку с антисептическими средствами. Также пациенту рекомендуется регулярно полоскать рот, менять повязку или смазывать десну антисептическими или ранозаживляющими препаратами. Они могут выпускаться в виде геля, крема или мази, а также растворов для полосканий или аэрозолей.
В большинстве случаев необходимы антибиотики при альвеолите. Исключением может быть только легкая форма заболевания. Нередко врач назначает препараты для местного лечения, содержащие антибактериальные составляющие. Метрогил дента при альвеолите оказывает не только противовоспалительное, но и антисептическое действие. Благодаря уничтожению вредоносных бактерий, процесс заживления лунки ускоряется.
При сильных болях, что часто сопровождают воспалительный процесс лунки зуба, пациенту назначают обезболивающие. Это может быть анальгин или сильнодействующий препарат (Нимесил, Нурофен и так далее). Некоторые стоматологические препараты оказывают болеутоляющее действие (Стоматидин).
Антисептические препараты при альвеолите
Главная цель лечения альвеолита – снятие воспалительного процесса и дальнейшее предотвращение размножения бактерий, вирусов и грибков в лунке зуба. Лечение этого недуга включает прием антисептических средств. Доктор может назначить один из этих лекарств:
Хлоргексидин при альвеолите, как и другие лекарства в виде спрея, нужно наносить 2-3 раза в день после еды. Антисептические растворы используют для полосканий ротовой полости, а также примочек (ватный тампон пропитывают раствором и прикладывают на полчаса на воспаленную лунку). Для полосканий также используют и перекись водорода (1 столовую ложку нужно развести в стакане теплой воды).
Антисептики в виде геля, например, Гексикон, наносят тонким слоем на воспаленную десну вокруг лунки. Многие антисептические медикаменты оказывают обезболивающее действие, а назначенный доктором Солкосерил при альвеолите ускорит процесс заживления раны.
Альвеолит и антибиотики
При альвеолите доктор может назначить мазь с антибактериальными средствами. При сильном воспалительном процессе антибиотики, а также в случае, когда вырастает риск развития осложнений, могут назначить в виде таблеток для приема внутрь. Это может быть:
Прием антибиотиков позволяет в ближайшее время устранить сильные боли и иные неприятные симптомы. А в течение нескольких дней полностью купировать воспалительный процесс.
Обезболивающие препараты
Альвеолит сопровождается сильной болью, поэтому пациенту назначают прием обезболивающих препаратов. Доктор может прописать:
Некоторые обезболивающие медикаменты имеют противопоказания или ряд побочных эффектов, поэтому подбирать лекарства должен врач. Он учтет тяжесть протекания болезни, а также индивидуальные особенности пациента. Эффективным считается применение местных анестетиков. Их обычно наносят на ватку или марлю и прикладывают к лунке.
Но поскольку лечение альвеолита лунки проводится антисептическими и противовоспалительными препаратами, уже через несколько дней болевые ощущения становятся менее сильными, а после и совсем проходят.