Лечение панических атак снижением адреналина
Внезапное возникновения чувства страха, ощущение физиологического дискомфорта — это довольно точное описание первых симптомов панической атаки. При этом может и не быть очевидной причины, которая бы могла вызвать подобное состояние. Люди, тем не менее, стараются обычно найти повод, который вызвал подобный эпизод. Основной же причиной панической атаки является выброс в кровь большого количества адреналина.
Именно из-за сильного выброса наступает состояние передозировки адреналином и появляется вегетативный криз. Поэтому лечение панических атак на начальных стадиях направлено на снижение и регуляцию количества адреналина в крови. Затем проводится симптоматическое лечение и работа со страхом перед повторным проявлением паники.
Как же адреналин влияет на организм человека? Это вещество, которое выделяется надпочечниками и провоцирует стрессовое состояние у человека. При выделении в кровь, адреналин достаточно быстро разрушается, вступая в различные биохимические реакции. Поэтому, как только заканчивается выработка надпочечниками адреналина, то и состояние стресса проходит. Однако человек может и сам вызывать рецидивы этого состояния, находясь под воздействие пережитого события.
Симптомы
Симптомы панической атаки могут иметь различные проявления у разных людей. Это связано с тем, что симптомы являются результатами борьбы организма человека с неожиданными химическими процессами, и то, как именно будет проявляться эта борьба, зависит от индивидуальных особенностей человека. При панической атаки может наблюдаться затруднённое дыхание ( ощущение того, что набухает горло), учащённое сердцебиение и пульсация крови в висках. Человека может мутить, бросать то в жар то в холод, он может чувствовать неконтролируемую дрожь. Но в итоге самым тяжёлым становится чувство внезапного и непреодолимого страха или паники.
Лечение
Лечение панических атак в настоящее время весьма успешно и эффективно. При терапии фобий и панических атак лечение изначально направлено на первопричину состояния паники — выброс адреналина, в связи с этим используются адреноблокаторы.
Однако перед терапией необходимо исключить сходные по симптомам заболевания, среди которых можно выделить симпатоадреналовый криз. Вегетативный криз в одном случае может возникать по причине аденомы надпочечника — это доброкачественная опухоль, из-за которой может выбрасываться в кровь излишний адреналин. В другом случае симптоадреналовый криз может возникать на фоне невроза, при этом также могут наблюдаться нарушения вегетативной нервной системы. Криз приводится в действие неправильной командой мозга человека, адресованной надпочечникам, в результате чего они ошибочно выделяют адреналин. Однако современная психиатрическая клиника обладает достаточным набором оборудования, и благодаря работе специалистов высочайшей квалификации, не составит затруднений подтвердить или опровергнуть данный диагноз.
В лечении панических атак немаловажную роль играет психотерапия, так как исключительно медикаментозное лечение не может устранить основную причину заболевания. Медикаментозная терапия поможет временно устранить или смягчить симптомы заболевания, однако интенсивная психотерапия позволяет найти и искоренить истинные причины панических атак.
Панические атаки и сила воли
В лечении панических атак и неврозов есть ряд общих моментов — их терапия подразумевает поиск внутренней причины приступов. Обычно этими причинами оказываются психологические травмы и сильнейшие стрессы. Однако если человек с сильной волей смог их подавить и вытеснить сильнейшие переживания в область подсознания, то глубоко спрятанные эмоции дадут о себе знать. Так как человек не позволил себе до конца пережить сильную эмоцию — радость, горе, волнение и т. п., то это чувство найдет выход для реализации нервного возбуждения. В итоге и может развиться паническая атака. Но выяснив истинную причину заболевания, врач-психотерапевт может, используя волевые качества пациента, устранить источник панического состояния. Поэтому лечение панических атак посредством психотерапии довольно успешно и эффективно, так как борется с основной причиной болезни.
Амбулаторное и стационарное лечение
В клинике « Психическое здоровье» успешно сочетается лечение панических атак как медикаментозно, так и посредством психотерапии. Чаще лечение панических атак проводится амбулаторно, но есть и варианты размещения в стационаре. Лечащий врач подберёт антидепрессант, который поможет снять острые симптомы, составить план лечения, включающий предупреждение и купирование возможных повторных проявлений панических атак. Пациенты, четко знающие как помочь себе при проявлении болезни, испытывают значительно меньший страх перед проявлением криза, что снижает общую тревожность и поднимает эмоциональный фон в целом. Однако самая важная психиатрическая помощь при панических атаках заключается в проведение активной психотерапевтической работы с пациентом. Это позволит найти первопричину заболевания и, полностью устранив её, избавиться от заболевания навсегда.
Адреналин и норадреналин
Описание
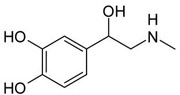
Адреналин и норадреналин являются гормонами мозгового вещества надпочечников, биогенными аминами, катехоламинами. Катехоламины реагируют на стресс, их секреция повышается, когда происходят значительные отклонения от нормы в состоянии внутренней среды организма.
Адреналин преимущественно вырабатывается мозговым веществом надпочечников из норадреналина, поступает в кровоток и действует на клетки отдаленных органов. Адреналин называют «гормон страха», он вызывает увеличение силы и частоты сердечных сокращений, вызывает сужение кровеносных сосудов и перераспределяет кровь к скелетным мышцам и миокарду, повышает уровень артериального давления. Он увеличивает потребление кислорода, продукцию тепла, мобилизует резервы жиров и углеводов, увеличивает содержание глюкозы в крови и уровни жирных кислот, регулирует функцию гладких мышц, свертывание крови. Адреналин стимулирует выработку адренокортикотропного (АКТГ) и тиреотропного (ТТГ) гормонов гипофиза. Синтез адреналина контролируется симпатической нервной системой.
Норадреналин главным образом образуется в нервных окончаниях, в головном и спинном мозге, параганглиях (скоплениях нервных клеток) симпатической нервной системы. Основная часть норадреналина поглощается нервными клетками — нейронами, а 10-20 % циркулирует в крови. Небольшое количество норадреналина синтезируется в мозговом слое надпочечников и поступает в кровь. Норадреналин является одновременно гормоном и нейромедиатором (передает импульсы нервной системы). У норадреналина, по сравнению с адреналином, более выражен сосудосуживающий эффект, он меньше стимулирует сокращения сердца, но резко повышает артериальное давление, мало влияет на обмен веществ. Уровень норадреналина в крови отражает активность нервных клеток симпатической нервной системы. Норадреналин называют «гормон ярости», из-за выброса гормона в кровь у человека увеличивается сила мышц, появляется агрессия.
В течение суток максимальная концентрация катехоламинов отмечается в 9-12 часов, минимальная в 2-5 часов утра. Уровни катехоламинов значительно изменяются под воздействием стресса или физических факторов. На их концентрацию влияет прием лекарственных веществ, ряд физиологических и патологических состояний.
Физиологическое увеличение уровней катехоламинов наблюдается при физической нагрузке, стрессе, в положении стоя, при гипогликемии, при переохлаждении, нарушении сна, в лютеиновую фазу менструального цикла у женщин. Концентрации катехоламинов повышаются при курении, употреблении алкоголя.
В процессе метаболизма адреналин и норадреналин преобразуются в метилированные производные – метанефрины, ванилилминдальную кислоту, которые не обладают гормональной активностью. Катехоламины и их метаболиты выводятся из организма с мочой.
Для чего проводят определение адреналина и норадреналина
Уровни катехоламинов увеличиваются при ряде заболеваний, среди них феохромоцитома, параганглиома, нейробластома, ганглионейробластома, ганглионеврома, инфаркт миокарда, гипертонический криз, гепатиты и циррозы печени, обострение язвенной болезни желудка и 12-перстной кишки, приступ бронхиальной астмы, гипотиреоз, диабетический ацидоз, маниакально-депрессивные расстройства большой продолжительности, после введения препаратов инсулина и АКТГ. Уровни катехоламинов повышаются при хирургических операциях, эфирном наркозе, при кровотечениях.
Чаще всего исследование катехоламинов проводят для диагностики феохромоцитомы или параганглиомы. Феохромоцитома – опухоль из мозгового вещества надпочечников, состоящая из нейроэндокринных хромаффинных клеток, которые вырабатывают катехоламины. Параганглиома — опухоль из нейроэндокринных хромаффинных клеток, расположенных вне надпочечников (в симпатических ганглиях грудной клетки, брюшной полости, таза), клетки опухоли вырабатывают катехоламины.
Для пациентов с феохромоцитомой или параганглиомой характерны тяжелые приступы (кризы) подъема артериального давления (артериальной гипертонии), которые возникают из-за выброса катехоламинов опухолью в кровь. Во время приступов характерны сердцебиение, нарушения ритма сердца, головная боль, потливость, нервная возбудимость, расширение зрачков, озноб, могут быть боли в животе, тошнота, рвота. Кризы могут возникать спонтанно или провоцироваться физической нагрузкой, эмоциональным стрессом, переохлаждением, травмой, приемом некоторых лекарств.
При феохромоцитоме уровень катехоламинов увеличивается в 10-100 раз. Большинство феохромоцитом в первую очередь секретируют в кровь норадреналин и, в меньшей степени, адреналин. Раздельное определение адреналина и норадреналина важно для предположения о локализации опухоли.
При гипертонической болезни уровень катехоламинов находится на верхней границе нормы или увеличен в 1,5-2 раза.
Уровни катехоламинов снижены при паркинсонизме, автономных нейропатиях, в том числе при сахарном диабете.
Какой биологический материал лучше использовать для анализа катехоламинов
Адреналин и норадреналин быстро, в течение нескольких минут, выводятся из крови. Для диагностики феохромоцитомы и параганглиомы более чувствительным является определение уровней катехоламинов в крови во время приступа, сразу после него или в период выраженных проявлений заболевания.
Рекомендуется проводить исследование катехоламинов в суточной моче, чтобы зафиксировать отклонения в уровнях гормонов, которые были в течение суток.
Даже при нормальном уровне катехоламинов, уровень их производных — метанефринов в крови и суточной моче при феохромоцитоме и параганглиоме всегда повышен.
При нарушении функции почек не рекомендуется проводить анализ на катехоламины и метанефрины в моче.
Когда нужно сдать анализ на адреналин и норадреналин
Результат исследования на катехолемины трактует врач эндокринолог, он обязательно сопоставляет результат с состоянием здоровья и клиническими данными пациента, сведениями о принимаемых лекарственных препаратах и результатами дополнительных обследований.
Обзор таблеток от повышенного давления нового поколения
Частое повышение показателей артериального давления (АД) – причина развития серьезных заболеваний (инсульт, инфаркт миокарда и пр.). Гипертоническая болезнь в России диагностируется у каждого третьего человека преклонного возраста. Для борьбы с гипертонией многим пациентам приходится принимать препараты на протяжении всей жизни, чтобы исключить осложнения.
Современные фармакологические компании предлагают большой выбор лекарственных средств, эффективных при гипертонии. Если не знаете, как выбрать таблетки от повышенного давления, ознакомьтесь с рейтингом, представленным ниже. В ТОП вошли лучшие медикаменты с учетом эффективности, стоимости и отзывов.
Классификация препаратов от повышенного давления
Причины гипертонии
Когда нужно вызвать врача на дом при повышении давления?
Общепринятые показатели АД – 120/80. Параметры могут незначительно варьировать в зависимости от времени суток, физической активности и возраста человека.
Таблица – Показатели артериального давления и рекомендации
Лечение анафилаксии
Описаны методы лечения анафилаксии — быстроразвивающейся тяжелой аллергической реакции, которая может привести к летальному исходу. Приведены препараты, применяемые для лечения анафилаксии, показания к их применению, механизмы действия, дозировка, побочны
Treatment methods of anaphylaxis- fast-developing acute allergic reaction which can cause lethal outcome, were described. Medications used for anaphylaxis treatment were listed, as well as their indications for use, mechanisms of the effect, dosage, side reactions.
Анафилаксия (АФ) — быстро развивающаяся тяжелая аллергическая реакция, которая может привести к летальному исходу.
Выделяют три наиболее важных принципа современного подхода к терапии АФ, о которых всегда следует помнить врачам [1, 2, 13, 18]. Во-первых, как только возникает подозрение на АФ, основополагающим в ее лечении должно стать незамедлительное и последовательное введение больному только адреналина внутримышечно, в переднебоковую поверхность бедра, повторно каждые 5–20 мин по показаниям. Все остальные мероприятия проводят одновременно, в зависимости от клинических проявлений АФ, и они не должны быть последовательными (табл. 1) [1, 27].
Во-вторых, параллельно медперсонал проводит мероприятия по восстановлению жизненно важных функций организма, используя алгоритм «ABC» (Airway, Breathing, Circulation: дыхательные пути → дыхание → кровообращение).
В-третьих, врачей необходимо обучить, как правильно вводить адреналин внутривенно (желательно, при постоянном мониторинге АД и сердечно-сосудистой деятельности).
Остановимся более подробно на основополагающих этапах лечения АФ.
Пациента необходимо поместить в положение лежа на спине, ноги приподнять на 30°; он не должен стоять или двигаться, поскольку это может привести к внезапной смерти в случаях тяжелой АФ [1, 27].
Подчеркнем, что препаратом І линии является адреналин, инъекцию которого вводят больному в/м в переднебоковую поверхность бедра! Ни при каких обстоятельствах не следует откладывать введение именно адреналина и не начинать лечение другими системными препаратами — антигистаминными и глюкокортикостероидами, поскольку они не эффективны при обструкции верхних дыхательных путей (отек гортани), артериальной гипотензии и в целом при АФ.
Хотя диагноз АФ, как правило, подразумевает участие двух систем организма (например, кожа + дыхательные пути; кожа + сердечно-сосудистая система), иногда она может протекать только как острая сердечная или дыхательная недостаточность; как артериальная гипотензия или как поражение кожи. Адреналин показан и в случаях подозрения на АФ, даже если речь идет только об одной системе [18].
Адреналин
Показания, механизмы действия
Адреналин практически не имеет противопоказаний при лечении АФ (в педиатрическом руководстве Евросоюза эксперты рекомендуют с осторожностью назначать его детям с гипертрофической кардиомиопатией) [29].
Способность адреналина устранять патофизиологические последствия АФ связана с его прямым альфа- и бета-адренергическим действием. При использовании адреналина еще очень важны такие моменты, как время его введения больному от начала эпизода АФ, дозировка и частота назначения.
Действия адреналина заключаются в следующем:
Все эти механизмы действия адреналина позволяют улучшить кожные, респираторные и сердечно-сосудистые показатели при АФ.
Дозировка и побочное действие
Адреналина гидрохлорид выпускают в виде 0,1% раствора в ампулах по 1 мл (в концентрации 1:1000 или 1 мг/мл).
Рекомендуемая при АФ доза адреналина в/м составляет: для детей 0,01 мл (мг)/кг; для взрослых — от 0,2 до 0,5 мл (максимум). Практически доза адреналина при АФ колеблется между 0,15 мл (у детей весом до 25 кг) и 0,3 мл — при весе более 30 кг и взрослым (в США максимальная доза для взрослых составляет 0,5 мл).
Некоторым пациентам с персистирующими симптомами АФ может потребоваться повторное введение адреналина — решение зависит от ответа на терапию, тщательного контроля над жизненно важными признаками и клинического состояния пациента. Так, в одном ретроспективном исследовании сделан вывод о том, что из 105 случаев АФ в 36% требовалась более одной инъекции адреналина [18, 26].
Возможные эффекты адреналина в зависимости от диапазона применяемых доз [29]:
Таким образом, малые (менее 1 мкг/мин) дозы адреналина могут послужить причиной развития острой почечной недостаточности, высокие — вызвать острый инфаркт миокарда, выраженные аритмии и метаболический ацидоз.
Даже в тех случаях, когда адреналин был использован в первые минуты после развития АФ, больной может погибнуть. Возможные причины летального исхода: плохая абсорбция адреналина или упущенная необходимость введения повторных доз.
H1— и H2-антигистаминные средства
Из-за замедленного начала действия и ограниченного воздействия на симптомы АФ антигистаминные препараты не следует использовать первоочередно [1, 18, 30]. Н1-антагонисты (цетиризин или Димедрол) могут лишь облегчить кожные симптомы АФ (крапивница, зуд и ангионевротический отек), но они никак не влияют на симптомы респираторной, сердечно-сосудистой систем, а также желудочно-кишечного тракта. Если у пациента нет рвоты, лучше назначить цетиризин, поскольку он действует быстрее, чем Димедрол, и оказывает гораздо меньшее седативное действие. Сочетанное использование H2— (ранитидин) и Н1-антагонистов лучше купирует кожные проявления, чем монотерапия H1-антагонистом [18, 30].
Кортикостероиды
По заключению недавно опубликованного повторного метаанализа Cochrane, глюкокортикостероиды проявляют полную неэффективность при лечении АФ [31]. В связи с медленным началом терапевтического действия (через 4–6 ч) скорее всего будет мало пользы от их использования в острой фазе АФ. Тем не менее большинство экспертов по-прежнему рекомендует вводить системные кортикостероиды при АФ; возможно, тем самым удастся предотвратить ее повторение или затяжное течение [18].
С другой стороны, кортикостероиды имеют важное значение в лечении аллергических болезней (бронхиальная астма, аллергический ринит), что подразумевает настоятельную необходимость их назначения таким больным. Рекомендуемая доза: преднизон перорально в дозе 1 мг/кг (максимум однократно 60–80) или в случаях более тяжелых реакций — метилпреднизолон в дозе 1 мг/кг в/в (максимум однократно 60–80 внутривенно (в/в)) (табл. 1) [27, 30].
Ингаляционные препараты
При бронхоспазме и одышке (особенно если у больного в анамнезе бронхиальная астма) дают вдохнуть сальбутамол (через спейсер или небулайзер) каждые 20 мин или постоянно по мере необходимости. У детей со стридором некоторое облегчение наступает после вдыхания адреналина через небулайзер [28]. Адреналин и в таких случаях остается препаратом I линии.
Правила назначения адреналина внутривенно
Показания
Из-за риска развития потенциально смертельной аритмии и других кардиальных осложнений, адреналин следует вводить в/в только в особых случаях: пациентам, которые не реагируют на внутривенную инфузионную терапию и несколько инъекций адреналина в/м или п/к; при тяжелой артериальной гипотензии; легочно-сердечной недостаточности [18]. Сюда же относят больных, которым требуется длительное время для транспортировки до стационара или прибытия бригады скорой помощи (в США бригада должна прибыть к такому больному не позже, чем 20 мин после появления АФ).
Несомненно, большую роль при в/в введении адреналина будет играть доступность мониторинга гемодинамики, что включает ежеминутное измерение пульса, АД, запись ЭКГ.
Дозировка
Хотя точная схема введения и дозировка адреналина для в/в введения не установлены, проспективные исследования указывают на эффективность 1:100000 раствора адреналина (0,1 мг в 100 мл физиологического раствора), который вводят со скоростью 30–100 мл/ч (5–15 мкг/мин), титруя дозу до появления клинического ответа или побочных действий (токсического эффекта) адреналина. В международных руководствах обсуждаются другие протоколы: инфузию адреналина начинают с добавления 1 мг (1 мл) раствора адреналина в 250 мл 0,9% физиологического раствора или в 5% раствор декстрозы (особенно в тех случаях, если пациент находится в группе риска: имеет низкий уровень сахара или высокий уровень натрия в крови) до концентрации 4,0 мкг/мл. Полученный раствор 1:250000 вводят внутривенно капельно со скоростью 1 мкг/мин (15 кап./мин с помощью микроаппарата (60 кап./мин = 1 мл = 60 мл/ч)), титруя дозу до достижения гемодинамического ответа и повышая максимум до 10,0 мкг/мин у взрослых и подростков. Доза для детей составляет 0,01 мг/кг (0,1 мл/кг 1:10000 раствора; максимум 0,3 мг). Альтернативно в педиатрии используют Правило 6 (табл. 2).
Таким образом, введение адреналина в/в показано пациентам с тяжелой артериальной гипотензией или остановкой сердца при отсутствии ответа на его инъекции в/м и проведенную инфузионную терапию.
Клинические наблюдения показывают, что АФ может в редких случаях быть причиной ишемии миокарда, эмболии, острого коронарного тромбоза и т. п., особенно у молодых людей.
Побочное действие
Есть мнения о том, что в/в введение адреналина при АФ может привести к стресс-индуцированной кардиопатии. При АФ имеет место компенсаторный выброс катехоламинов через ренин-ангиотензин-альдостероновую систему, с одной стороны; с другой стороны — гистамин стимулирует их высвобождение путем прямого действия на медулярные клетки надпочечников [35, 36]. Кроме того, введение катехоламинов — адреналина и норадреналина — для купирования гемодинамических нарушений при АФ также способствует увеличению их уровня в плазме крови. Возможно, повышение уровня циркулирующих катехоламинов при АФ провоцирует развитие стресс-индуцированной кардиомиопатии и ее осложнений в острой фазе (наиболее распространенные из них — застойная сердечная недостаточность, тяжелый кардиогенный шок и фибрилляция желудочков).
Предположительно, артериальная гипотензия, которая развивается после в/в введения адреналина, есть результат его побочного действия на сердце. Одним из таких осложнений ученые рассматривают кардиомиопатию такотсубо, описанную впервые в Японии, а затем и во многих других странах мира [35]. Кардиомиопатия такотсубо чаще всего развивается после высоких доз адреналина и клинически напоминает инфаркт миокарда: у больных с АФ, которым в/в ввели адреналин, появляются боль в груди, с внезапным развитием сердечной недостаточности, изменения на ЭКГ, характерные для переднего инфаркта миокарда (подъем сегмента ST в отведениях I и aVL и депрессия сегмента ST в отведениях III и aVF), незначительное повышение биомаркеров (тропонин I (норма 30 кг — 0,3 мл. Недавно было установлено, что использование Эпипена через 1 сек от начала АФ так же эффективно, как и через 10 сек, о чем свидетельствовала почти постоянная концентрация препарата в плазме крови.
За рубежом врач обязан выписать аутоинъектор эпинефрина пациентам, имеющим в анамнезе: АФ или тяжелые аллергические реакции, вызванные пищей (арахис, орехи, морепродукты, молоко и др.); генерализованную крапивницу при укусах насекомых; некоторых сопутствующих заболеваниях (бронхиальная астма, применение неселективных бета-адреноблокаторов и т. п.); кто живет в отдаленных районах вдали от доступа медицинской помощи [1, 2, 27, 30].
Описаны случаи (по литературным данным, от 12% до 14%), когда даже при своевременном использовании эпинефрина аутоинъектора не удавалось полностью устранить риск АФ или предотвратить летальность [18].
Тем не менее, анализ публикаций свидетельствует о высокой терапевтической эффективности этих устройств у пациентов с пищевой, латексной, инсектной и идиопатической АФ [1, 2, 23, 27].
Без преувеличения можно констатировать, что отсутствие на российском фармацевтическом рынке аутонъектора эпинефрина — скоропомощного и в буквальном смысле спасающего жизнь человеку при АФ — является фактом, который требует безотлагательного решения со стороны соответствующих структур здравоохранения!
Понятно, что дешевый ампулированный адреналин не может служить выходом из такой сложнейшей ситуации, как АФ, где кардинальным фактором, определяющим благоприятный исход, является своевременное введение адреналина в правильной дозировке!
Сколько времени наблюдают больного с АФ?
У экспертов нет определенности в этом вопросе. Они рекомендуют оптимальную продолжительность мониторинга устанавливать индивидуально, исходя из степени тяжести АФ.
Поскольку бифазная реакция на АФ может иметь место в течение первых 72 ч, таким пациентам может потребоваться продолжение терапии (вплоть до интубации), а также повторное введение адреналина или незапланированная бронходилатирующая терапия [18, 27, 30]. Отсюда вывод: обязательное время наблюдения за больным с АФ — первые 4–6 ч, желательно — до 72 ч. Особенно это касается категории больных, которым потребовалось повторное введение адреналина в/м; которые первоначально имели тяжелые симптомы (например, артериальную гипотензию, тяжелый бронхоспазм) или перенесли повторный эпизод АФ. Также следует оставить в стационаре для наблюдения пациентов с пищевой аллергией на арахис; аллергиков, использующих в лечении бета-блокаторы [27, 30, 38].
Обучение больных и членов их семей
Обучение больных и их родственников составляет основу эффективного лечения всех аллергических болезней. По мнению экспертов, хотя доказательная база эффективности программ обучения малоубедительна, тем не менее, они положительно влияют на результаты лечения астмы и (в меньшей степени) экземы и АФ [6].
Обучение таких пациентов и оценка факторов риска развития АФ во многих странах мира предусмотрены в рамках ежегодного осмотра населения. Особенно такой подход важен для детского (обучение проходит также персонал детских садов, школ) и подросткового возрастов, поскольку именно у них наиболее высок риск летальности от АФ. Обучение в ситуациях пищевой АФ должно включать информацию о том, как свести к минимуму риск перекрестного контакта с аллергенным продуктом во время приготовления еды дома или его случайного приема в других местах (чаще всего это происходит в ресторанах, кафе, детских днях рождения). Установлено, что от 40% до 100% случаев смерти от АФ, вызванной пищей, были вызваны продуктом, который пациент употребил вне дома [38].
За рубежом каждого больного с АФ обеспечивают планом чрезвычайных действий, который включает описание признаков и симптомов легкой, среднетяжелой и тяжелой реакций, а также лечебных действий, включая обязательный инструктаж по использованию аутоинъектора адреналина [1, 18, 38].
Заключение
Литература
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
ГОУ ВПО РУДН Минобрнауки России, Москва



.gif)
.gif)