абсцесс брюшной полости код по мкб 10 у взрослых
Абсцесс брюшной полости
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Абсцессом брюшной полости является воспаление органов брюшной полости гнойного характера с дальнейшим их расплавлением и образованием в них гнойной полости различного размера с наличием пиогенной капсулы. Он может сформироваться в любой части брюшной полости с формированием целого ряда клинических синдромов: септического, интоксикационного, лихорадочного.

Код по МКБ-10
Эпидемиология

Причины абсцесса брюшной полости
Как правило, абсцессы брюшной полости развиваются после получения различных травм, перенесения инфекционных заболеваний ЖКТ, воспалительных процессов в органах, которые находятся в брюшной полости, а также вследствие перфорации дефекта при язве желудка или двенадцатиперстной кишки.
Остеомиелит позвоночника, спондилит туберкулезной этиологии, воспаление околопочечной клетчатки.
Основными возбудителями абсцессов являются аэробная (Escherichia coli, протеи, Staphylococcus и Streptococcus и др.) и анаэробная (Clostridium, Bacteroides fragilis, Fusobacteriales) бактериальная флора.

Факторы риска
Очень часто абсцессы органов брюшной полости развиваются вследствие хирургических вмешательств на органах брюшной полости (чаще всего, после операций на желчных путях поджелудочной железы, кишечнике). Бывают случаи, когда брюшина инфицируется уже после проведения вмешательства, особенно, при несостоятельности анастомоза.
В 70% случаев абсцесс развивается в внутрибрюшинно или в забрюшинной области, в 30% он локализуется внутри какого-либо органа.

Патогенез
Абсцесс брюшной полости развивается вследствие гиперреактивности иммунной системы при активном росте и размножении стрептококковой и стафилококковой флоры, а также кишечной палочки (аппендикулярный абсцесс). Возбудители проникают в брюшную полость лимфогенным или гематогенным путем, а также контактно через фаллопиевые трубы, когда происходит деструктивное воспаление органов или органа, ранение, перфорация, несостоятельность швов, которые были наложены в процессе хирургического вмешательства.
Основным отличием абсцесса брюшной полости является тот факт, что очаг воспаления четко ограничивается от здоровых тканей, которые его окружают. Если пиогенная оболочка разрушается, развивается сепсис и гнойные затеки. Гнойники могут быть как одиночными, так и многочисленными.

Симптомы абсцесса брюшной полости
Первые признаки абсцесса брюшной полости варьируются, но в большинстве случаев у пациентов наблюдаются:
Также другими объективными симптомами абсцесса брюшной полости являются:
Если абсцесс поддиафрагмальный, то среди основных симптомов также присутствуют:

Осложнения и последствия
Если не диагностировать абсцесс брюшной полости вовремя и не начать правильное лечение, могут возникнуть достаточно серьезные последствия:
Именно поэтому, если вы почувствовали какой-либо дискомфорт или боль в области живота, необходимо сразу же обратиться за помощью к гастроэнтерологу или терапевту.

Диагностика абсцесса брюшной полости
Основными методами диагностики являются:

Анализы
Если диагностировать абсцесс не удается из-за отсутствия каких-либо симптомов, на могут быть назначены анализы, в том числе и общий анализ крови. При этом заболевании у пациента практически всегда наблюдается лейкоцитоз, иногда нейтрофиллез (резкий сдвиг лейкоцитарной формулы влево), а также увеличение СОЭ.

Инструментальная диагностика
С помощью рентгена органов грудной полости можно заметить, что на пораженной стороне купол диафрагмы высоко стоит. В плевральной зоне можно увидеть реактивный выпот. При поддиафрагмальном абсцессе на рентгенологических снимках можно заметить газовый пузырь и уровень жидкости под ним.
Ультразвуковые признаки абсцесса брюшной полости
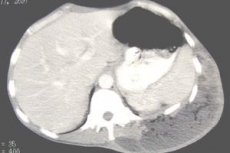
«Золотым» стандартом диагностики абсцессов брюшной полости различной локализации является ультразвуковое исследование. УЗИ-признаками являются: четко очерченное жидкостное образование в капсуле, содержимое которого неоднородное и имеет вид нитевидной структуры или эхогенной взвеси. Имеет место так называемый эффект реверберации из-за газов, когда многократные отражения звука постепенно уменьшают его интенсивность.
Лечение абсцесса брюшной полости
Лечение заключается в проведении хирургической операции, целью которой является устранение гнойника и дренирование с помощью катетера.
Медикаментозное лечение не дает возможности вылечить абсцесс брюшной полости, но с помощью различных антибиотиков можно ограничить распространение инфекции. Именно поэтому врачи назначают их пациентам до и после хирургического вмешательства. Преимущественно используют препараты, которые способны подавить развитие кишечной микрофлоры. В некоторых случаях также рекомендованы антибиотики, которые проявляют активность по отношению к анаэробным бактериям, в том числе и к Pseudormonas.
Лекарства
Метронидазол. Эффективное противомикробное и противопротозойное средство. В лекарстве находится активное вещество метронидазол. Он способен восстанавливать 5-нитрогруппу внутриклеточными протеинами у простейших и анаэробных бактерий. После восстановления данная нитрогруппа взаимодействует с ДНК бактерий, вследствие чего происходит угнетение синтеза нуклеиновых кислот возбудителей и они погибают.
Метронидазол эффективен в борьбе с амебами, трихомонадами, бактероидами, пептококками, фузобактериями, эубактериями, пептострептококками и клостридиями.
Метронидазол обладает высокой абсорбцией и эффективно проникает в пораженные ткани и органы. Дозировка является индивидуальной и устанавливается лечащим врачом в зависимости от состояния пациента. Больным с непереносимостью метронидазола, эпилепсией в анамнезе, заболеваниями центральной и периферической нервной системы, лейкопенией, неправильной работой печени использовать препарат запрещено. Также нельзя назначать во время беременности.
В некоторых случаях применение средства может вызывать: рвоту, анорексию, диарею, глоссит, панкреатит, мигрени, вертиго, депрессию, аллергию, дизурию, полиурию, кандидоз, частое мочеиспускание, лейкопению.
Профилактика
Профилактические меры основываются на адекватном и своевременном лечении различных заболеваний органов, которые находятся в брюшной полости. Также очень важно вовремя поставить правильный диагноз при остром аппендиците и сделать операцию по его удалению.

Прогноз
Смертность при абсцессе брюшной полости составляет от 10 до 40%. Прогноз в большой мере зависит от того, насколько серьезная фоновая патология, какое состояние больного, где локализован гнойник.

Абсцесс брюшной полости ( Отграниченный перитонит )
Абсцесс брюшной полости – это ограниченный гнойник в брюшной полости, заключенный в пиогенную капсулу. Особенности клиники зависят от локализации и величины гнойного очага; общими проявлениями абсцесса брюшной полости служат боль и локальное напряжение мышц живота, лихорадка, кишечная непроходимость, тошнота и др. Диагностика абсцесса включает обзорную рентгенографию органов брюшной полости, УЗИ и КТ брюшной полости. Лечение заключается во вскрытии, дренировании и санации гнойника; массивной антибактериальной терапии.
МКБ-10
Общие сведения
В широком смысле к абсцессам брюшной полости в абдоминальной хирургии относят внутрибрюшинные (интраперитонеальные), забрюшинные (ретроперитонеальные) и интраорганные (внутриорганные) абсцессы. Внутрибрюшинные и забрюшинные гнойники, как правило, располагаются в области анатомических каналов, карманов, сумок брюшной полости и клеточных пространствах ретроперитонеальной клетчатки. Внутриорганные абсцессы брюшной полости чаще образуются в паренхиме печени, поджелудочной железы или стенках органов.
Пластические свойства брюшины, а также наличие сращений между ее париетальным листком, сальником и органами, способствуют отграничению воспаления и формированию своеобразной пиогенной капсулы, препятствующей распространению гнойного процесса. Поэтому абсцесс брюшной полости еще называют «отграниченным перитонитом».
Причины
Классификация
По ведущему этиофактору различают микробные (бактериальные), паразитарные и некротические (абактериальные) абсцессы брюшной полости.
В соответствии с патогенетическим механизмом выделяют посттравматические, послеоперационные, перфоративные и метастатические гнойники.
По локализации встречаются:
Симптомы
В начале заболевания при любом виде абсцесса брюшной полости превалирует общая симптоматика: интоксикация, интермиттирующая (перемежающаяся) лихорадка с гектической температурой, ознобами, тахикардией. Часто отмечается тошнота, нарушение аппетита, рвота; развивается паралитическая кишечная непроходимость, определяется выраженная болезненность в зоне гнойника, напряжение брюшных мышц.
Симптом напряжения мышц живота наиболее выражен при абсцессах, локализующихся в мезогастрии; гнойники поддиафрагмальной локализации, как правило, протекают со стертой местной симптоматикой. При поддиафрагмальных абсцессах может беспокоить боль в подреберье на вдохе с иррадиацией в плечо и лопатку, кашель, одышка.
Симптомы тазовых абсцессов включают абдоминальные боли, учащение мочеиспускания, понос и тенезмы вследствие рефлекторного раздражения мочевого пузыря и кишечника. Для забрюшинных абсцессов характерна локализация боли в нижних отделах спины; при этом интенсивность боли усиливается при сгибании нижней конечности в тазобедренном суставе. Выраженность симптоматики связана с величиной и локализацией гнойника, а также с интенсивностью проводимой противомикробной терапии.
Диагностика
Обычно при первичном осмотре абдоминальный хирург обращает внимание на вынужденное положение пациента, которое он принимает для облегчения своего состояния: лежа на боку или спине, полусидя, согнувшись и т. д. Для подтверждения диагноза проводятся следующие диагностические процедуры:
Лечение абсцесса брюшной полости
Хирургическое лечение проводится под прикрытием антибактериальной терапии (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола) для подавления аэробной и анаэробной микрофлоры. Принципы оперативного лечения всех видов абсцессов заключаются во вскрытии и дренировании, проведении адекватной санации. Доступ определяется локализацией гнойника: поддиафрагмальные абсцессы вскрывают внебрюшинно или чрезбрюшинно; абсцессы дугласова пространства – трансректально или трансвагинально; псоас-абсцесса – из люмботомического доступа и т. д.
При наличии множественных абсцессов выполняется широкое вскрытие брюшной полости. После операции оставляют дренаж для активной аспирации и промывания. Небольшие одиночные поддиафрагмальные абсцессы могут быть дренированы чрезкожно под ультразвуковым наведением. Однако при неполной эвакуации гноя велика вероятность рецидива гнойника или его развития в другом месте субдиафрагмального пространства.
Прогноз и профилактика
При одиночном абсцессе прогноз чаще благоприятный. Осложнениями абсцесса может явиться прорыв гноя в свободную плевральную или брюшную полость, перитонит, сепсис. Профилактика требует своевременного устранения острой хирургической патологии, гастроэнтерологических заболеваний, воспалительных процессов со стороны женской половой сферы, адекватного ведения послеоперационного периода после вмешательств на органах брюшной полости.
Перитонит неуточненный (K65.9)
Версия: Справочник заболеваний MedElement
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Примечание 1. Из данной подрубрики исключен перитонит:
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
I. Согласно классификации Лопухина Ю. М. и Савельева В. С. перитонит классифицируют по указанным ниже признакам*.
1. По клиническому течению:
— острый;
— хронический.
2. По характеру инфицирования:
2.1. Первичный (инфицирование гематогенно или лимфогенно);
2.2. Вторичный (инфицирование вследствие травм и хирургических заболеваний брюшной полости):
— послеоперационный перитонит;
— травматический перитонит;
— перфоративный перитонит;
— инфекционно-воспалительный перитонит.
3. По микробиологическим особенностям:
3.1. Микробный (бактериальный).
3.2. Асептический.
3.3. Особые формы перитонита:
— гранулёматозный;
— ревматоидный;
— паразитарный;
— канцероматозный.
4. По характеру экссудата:
— серозный;
— фибринозный;
— гнойный;
— геморрагический.
II. В западной медицине возникающий перитонит, в зависимости от причины (основной патологии), разделяют на инфицированный и стерильный. **
Под термином «инфицированный перитонит» (интраабдоминальные инфекции, интраабдоминальный сепсис) понимается воспаление брюшины (перитонит), вызванное патогенными микроорганизмами и продуктами их жизнедеятельности. Воспалительный процесс в этом случае может быть локализован (абсцесс) или носить диффузный характер.
Интраабдобинальные инфекции (интраабдоминальный сепсис, инфекционный перитонит) обычно подразделяют на:
III. Классификация по Савельеву B.C., Подагину П.В., Кириенко А.И. (2009)
* Развернутая классификация для клинициста является слишком громоздкой, поэтому в хирургии используется её сокращенный вариант — слова «острый», «вторичный» и «инфекционно-неспецифический» обычно опускают.
** Данная классификация признается не всеми клиницистами в СНГ и остается дискуссионным вопросом, хотя определенный смысл в выделении первичных и третичных перитонитов имеется.
Этиология и патогенез
Брюшина реагирует на различные патологические раздражители достаточно однородной ответной воспалительной реакцией, поэтому этиология перитонита может быть различной.
Первичные перитониты не имеют источника в брюшной полости. Как правило, являются моноинфекциями и возникают:
— как проявление системного инфекционного заболевания (туберкулез, сальмонеллез) с проникновением инфекции через стенку кишечника либо лимфогенным путем;
— в результате гематогенного распространения из отдаленных очагов так называемой «дремлющей инфекции» (одонтогенная, урогенитальная и др.).
Моноинфекция отмечается в 92% случаев СБП, полимикробная этиология в 8% случаев. Анаэробные микроорганизмы выделяются менее чем в 5% случаев.
В группе первичных перитонитов нередко выделяют “спонтанные” первичные перитониты детей, которые отмечаются у новорожденных или детей в возрасте 4-5 лет, преимущественно девочек, и “спонтанные” перитониты взрослых.
Спонтанный бактериальный перитонит (СБП) может развиться как осложнение любого заболевания, протекающего с формированием асцита (сердечная недостаточность, синдром Бадда-Киари, нефроз с хронической почечной недостаточностью, системная красная волчанка и другие).
Наиболее высокий риск СБП отмечается у больных с декомпенсированным циррозом печени и связан с низким уровнем общего белка плазмы, низким уровнем комплемента или удлинением протромбинового времени (PT). СБП развивается примерно у 10-30% пациентов с циррозом и асцитом.
Риск развития СБП у больных с низким уровнем белка в асцитической жидкости ( 1 г/дл.
Более 90% случаев СБП вызваны моноинфекциями. Наиболее распространенные патогены:
1. Грамотрицательные микроорганизмы:
— кишечная палочка (40%);
— клебсиелла пневмонии (7%);
— различные виды Pseudomonas, Proteus и другие (20%).
2. Грамположительные микроорганизмы:
— пневмококк (15%);
— стрептококки других видов (15%);
— различные стафилококки (3%).
Согласно некоторым данным, процент грамположительных инфекций может вырасти. В частности, в одном из исследований, выделение стрептококков при СБП было отмечено в 34,2% случаев, что уступает только частоте выделения энтеробактерий. Стрептококки группы Viridans (зеленящие стрептококки, VBS) составили 73,8% из всех выделенных стрептококков.
Возбудители вторичного инфекционного перитонита
Третичные перитониты рассматриваются в качестве “промежуточного исхода” лечения тяжелого вторичного распространенного перитонита. О третичном перитоните говорят при отсутствии положительной динамики в состоянии пациента через 2-3 суток после адекватной хирургической операции, стартовой антибактериальной терапии и интенсивной общесоматической терапии.
Третичные перитониты являются одной из клинических форм оппортунистической инфекции, зачастую определяются как персистирующие или рекуррентные перитониты.
Характерные проявления:
— местная воспалительная реакция подавлена (перитонеальные симптомы отсутствуют или выражено слабо);
Эпидемиология
Признак распространенности: Распространено
Истинная распространенность перитонитов значительно колеблется в зависимости от этиологии заболевания и возраста пациентов.
Третичные перитониты составляют около 10% всех перитонитов.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
3. Синдром абдоминального сепсиса.
Диагностика
1. УЗИ во многих случаях затруднительно вследствие вздутия петель кишечника, однако в некоторых случаях позволяет выявить жидкость в брюшной полости, газ под диафрагмой (при перфорации полого органа) и провести дифференциальную диагностику с другими заболеваниями.
2. Компьютерная томография считается наиболее достоверным методом инструментальной диагностики, однако практически всегда влечет за собой затраты времени, неоправданные с точки зрения ведения пациентов с быстро прогрессирующими симптомами.
Лабораторная диагностика
Перитонит приводит к нарушению обмена жидкости в брюшной полости и перистальтики кишечника, что обуславливает развитие тяжелой дегидратации и электролитных нарушений.
Характерны признаки нарастающей печеночно-почечной недостаточности:
— неконтролируемое снижение уровня белка;
— признаки азотемии;
— токсическая зернистость нейтрофилов;
— анемия;
— ацидоз.
Дополнительные лабораторные показатели диагностики абдоминального сепсиса и перитонита:
1. Определение концентрации прокальцитонина или С-реактивного белка в плазме крови.
2. Определение нарушений свертываемости: изменения протромбинового времени, частичного тромбопластинового времени и других показателей.
3. Возможно изменение показателей печеночных ферментов в зависимости от уровня интоксикации и полиорганной недостаточности.
Общий анализ крови: дегидратация может маскировать анемию.
Общий анализ мочи применяется для дифференциальной диагностики. Повышение удельного веса мочи может свидетельствовать о дегидратации.
Анализ кала с бакпосевом выполняется, если анамнез предполагает наличие предшествующего инфекционного гастроэнтероколита.
Абсцесс печени
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Абсцесс печени – это солитарные, либо множественные гнойные полости, ограниченные фиброзной тканью [1].
NB! Абсцессы печени развиваются либо как осложнения гнойных заболеваний органов брюшной полости, либо вследствие нагноения внутрипеченочных гематом после травм, либо как осложнения паразитарных поражений органа (амебиаз, аскаридоз, описторхоз и др.). Гнойно-деструктивное образование печени, то есть возникающее в результате гнойного воспаления тканей, их гибели и образования гнойной полости. В основном, абсцесс печени бывает вторичным (то есть развивается в результате другого заболевания).
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| K75.0 | Абсцесс печени | 50.00 | Гепатотомия |
| 50.22 | Частичная резекция печени | ||
| 50.291 | Дренирование абсцесса печени | ||
| 50.30 | Лобэктомия печени | ||
| 51.39 | Другой вид анастомоза желчного протока | ||
| 51.43 | Введение холедогепатической трубки в целях декомпрессии | ||
| 51.87 | Эндоскопическое введение стента (трубки) в желчный проток | ||
| 50.91 | *Дренирование абсцесса печени и/или Чрезкожная аспирация печени | ||
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола: ВОП, терапевты, гастроэнтерологи, инфекционисты, хирурги, анестезиологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
Уровни доказательности и степени рекомендаций на основании руководства Оксфордского центра доказательной медицины [1].
Уровни доказательности
| Уровень | Исследования методов диагностики | Исследования методов лечения |
| 1а | Систематический обзор гомогенных диагностических исследований 1 уровня | Систематический обзор гомогенных РКИ |
| 1b | Валидизирующее когортное исследование с качественным «золотым» стандартом | Отдельное РКИ (с узким ДИ) |
| 1c | Специфичность или чувствительность толь высоки, что положительный или отрицательный результат позволяет исключить/установить диагноз | Исследовании «Все или ничего» |
| 2a | Систематический обзор гомогенных диагностических исследований > 2 уровня | Систематический обзор (гомогенных) когортных исследований |
| 2b | Разведочное когортное исследование с качественны «золотым» стандартом | Отдельное когортное исследование (включая РКИ низкого качества; т.е. с |
| 2c | нет | Исследование «исходов»; экологическое исследование |
| 3a | Систематический обзор гомогенных исследований уровня 3b и выше | Систематический обзор гомогенных исследований «случай-контроль» |
| 3b | Исследование с непоследовательным набором или без проведения исследования «золотого» стандарта у всех испытуемых | Отдельное исследование «случай-контроль» |
| 4 | Исследование случай-контроль или исследование с некачественным или независимым «золотым» стандартом | Серия случаев (и когортные исследования или исследования «случай-контроль» низкого качества) |
| 5 | Мнение экспертов без тщательной критической оценки или основанное на физиологии, лабораторных исследованиях на животных или разработка «первых принципов» | Мнение экспертов без тщательной критической оценки, лабораторные исследования на животных или разработка «первых принципов» |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация по этиологическому фактору
| По этиологическому фактору | По локализация | По морфологической характеристике | Отношение к билиарному тракту | Осложнения |
| Бактериальные (пиогенные) | ||||
| · билиарные (холангиогенные); · посттравматические; · послеоперационные; · абдоминальные (болезнь Крона, дивертикулёз, абсцессы брюшной полости и забрюшинного пространства). | Левая доля печени | Солитарные | Связанные с жёлчными протоками. | Септический шок. |
| Паразитарные | ||||
| · амёбные; · описторхозные. | Правая доля печени | Множественные | Изолирован-ные от жёлчных протоков. | Полиорган-ная недостаточ-ность |
| Специфические | ||||
| · туберкулёзные; · актиномикотические. | Обе доли печени | Милиарные | — | — |
Классификация О.Б. Милонов и О.Г. Бабаев (1972).
| Первичные абсцессы печени | Вторичные нагноения печени |
| Бактериальные: · кокковые; · бациллярные; · смешанные | Нагноения патологических новообразований печени: · нагноение непаразитарной кисты печени; · нагноение распадающегося рака, сифилитической или туберкулезной гранулемы. |
| Паразитарные: · амебные; · аскаридные; · эхинококковые; · редкие формы (при описторхозе, лямблиозе и др.). | Посттравматические нагноения печени: · нагноения раны или гематомы печени; · нагноение вокруг инородного тела печени. |
| Эта классификация наиболее приемлема, хотя в ней не отражено число и локализация печеночных гнойников, часто определяющие тактику врача | |
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии.
Жалобы:
· повышение температуры тела выше 38˚С;
· боли в правом подреберье (длительные, тупые, ноющие, иррадиирующие (отдающие) в правое надплечье, сопровождаются чувством тяжести и распирания в правом подреберье);
· чувство тяжести в правом боку, озноб, снижение аппетита;
· снижение массы тела (в некоторых случаях является единственной жалобой).
Анамнез жизни:
· наличие хронических очагов инфекции, тяжелых инфекционных заболеваний, опухолей, операций, травм.
NB! Следует выяснить, с чем сам пациент связывает возникновение жалоб, когда они появились и как изменился их характер с момента возникновения.
Инструментальные исследования:
· рентгенологическое исследование брюшной полости: выявляет приподнятость и ограничение подвижности правого купола диафрагмы, возможен выпот в правой плевральной полости, нечеткость правого реберно-диафрагмального угла, ателектаз легкого.
NB! Иногда обнаруживается прямой признак абсцесса печени – полость в печени с уровнем жидкости и газом над ним;
· УЗИ органов брюшной полости (печени): визуализация расположение очага (округлой, овальной/эллипсовидной формы) с неровными краями и гипоэхогенной неоднородной структурой, размером более 1 см., выявляются одиночные или множественные эхогенные кситозно-узловые образования неоднородным содержимым.
Диагностический алгоритм:
Алгоритм диагностики абсцесса печени
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне:
Жалобы:
· озноб, лихорадка (до 40ºС), ночной потливость;
· боли в животе тупого характера;
· тошнота и рвота;
· боли в правом плече колющего характера;
· диспноэ/одышка, кашель;
· общая слабость и недомогание;
· жидкий стул;
· потеря массы тела (1-3 кг).
Анамнез:
· наличие хронических очагов инфекции, тяжелых инфекционных заболеваний, опухолей, операций, травм.
Физикальное обследование
Общий осмотр:
· иктеричность склер, при сдавлении/прорыве абсцесса в желчные протоки и желтушность кожных покровов;
· кожный зуд;
· боль в правом верхнем углу живота, усиливающаяся при дыхании и движениях;
· повышение температуры тела, озноб и симптомы интоксикации;
При пальпации:
· опухолевидное образование в верхних отделах брюшной полости;
· поднятие купола диафрагмы справа;
· болезненность в области печени (края печени);
· увеличение печени (гепатомегалия);
· раздражения брюшины на фоне выраженного болевого синдрома, (симптомы раздражения брюшины).
Аускультация:
· хрипы в нижних отделах легких.
Микробиологическое исследование
Посевы крови нужно брать до начала антибиотикотерапии (положительные результаты посева крови получают в 50-100% случаев). При наличии множества этиологических факторов не все возбудители могут быть высеяны из крови. Высокой информативностью обладает бактериологическое исследование содержимого абсцесса.
Диагностический алгоритм: 
Перечень основных диагностических мероприятий:
· ОАК;
· БАК;
· Коагулограмма;
· УЗИ органов брюшной полости (печени).
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований*
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Абсцесс печени | Жалобы, эпидемиологический анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Наличие кистозного образования с тонкой капсулой, а также васкуляризация образования при УЗ-доплерографии и КТА. Обычно имеют неровные границы, отсутствуют стенки. Края неровные, часто нечеткие. Могут содержать эхо-сигналы низкой интенсивности. Часто содержат неровные газовые пузырьки, дающие неполную акустическую тень или реверберации. Часто имеется эхогенная пиогенная мембрана. |
| Амёбный абсцесс печени | Жалобы, эпидемиологический анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Увеличение размеров печени. Обычно одиночные, но могут быть множественными и иметь различные размеры. Округлое гипо-, изо-, эхогенное объёмное образование в печени неоднородной структуры (определяется осадки), обычно имеют нечеткие контуры, усиление задней стенки и внутреннюю эхоструктуру. |
| Холангит | Жалобы (характерная триада симптомов в виде лихорадки, болезненности в правом подреберье и желтухи), эпидемиологический анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Увеличение размеров печени, расширение желчных протоков и признаков закупорки желчевыводящих путей, билиарной гипертензии, признаки поражения поджелудочной железы, ставшего причиной развития холангита. Эхографически при холангитах протоки неравномерно линейно расширены, стенки гомогенно утолщены, слабоэхогенны (отечны). |
| Альвеококкоз печени | Диагноз основывается на анализе эпидемиологического анамнеза, данных клинических, лабораторных и инструментальных исследований. образований. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Наличие кистозного образования с тонкой капсулой, а также васкуляризация образования при УЗ-доплерографии и КТА. Цирроз печени в виде «булыжной мостовой». Очаги имеют вид плотных, инфильтрируюших опухолевидных |
| Гепатоцеллюлярная карцинома, метастазы в печень | Жалобы, анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Гипо-, изо-, гипер- или неоднородное округлое образование, обычно на фоне цирроза печени. Дольчатые контуры печени, не имеет периферического ореола, часто выявляется дегенеративные изменения (кровоизлияние внутрь опухоли, отложение солей кальция). Выраженная васкуляризация артериальными сосудами при отсутствии типичного хаотического сосудистого рисунка. |
| Эхинококкоз печени | Жалобы, эпидемиологический анамнез, профессия. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Солитарное или множественные анеэхогенное округлое образования с эхогенными стенками (хитиновой оболочкой) и кальцинатами. |
| Непаразитарные кисты | Жалобы, анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Округлые слабоэхогенные образования овальной формы с ровными границами, иногда обнаруживаются перегородки. |
| Геморрагическая киста, гематома | Жалобы, анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Гладкие края, округлая форма, мелкие плавающие эхо-сигналы, вихрящиеся при постукивании, эхогенные сгустки. Островки с неровными границами. Обычно сочетается с другими кистами. |
| Поддиафрагмальный и подпеченочный абсцессы брюшной полости. | Жалобы, эпидемиологический анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Полностью анэхогенное, четко очерченное, треугольной формы образование между печенью и правым куполом диафрагмы. Могут иметь разные размеры и часто бывают двусторонними. Контуры абсцесса становятся нечеткими: могут визуализироваться перегородки и внутренний осадок. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения:
При неосложненном течении лечение консервативное, цель лечения заключается в подборе эффективных лекарственных препаратов или иных терапевтических методов, позволяющих добиться исчезновения симптомов. При динамическом наблюдение и контрольном обследовании если отсутствует положительная динамика и эффект лечения, то дальнейшая тактика должна быть определена в пользу оперативного лечения.
Немедикаментозное лечение: Диета №5:
Медикаментозное лечение:
Консервативное лечение больных с абсцессом печени и брюшной полости (размером менее 3,0 см) в зависимости от вида возбудителя должно включать в себя комплексное специфическое медикаментозного лечения.
При бактериальных абсцессах применяется назначение антибиотиков, а при амебных абсцессах назначаются противоамебные препараты в зависимости от вида возбудителя.
Перечень основных лекарственных средств:
или
или
местно
Перечень дополнительных лекарственных средств:
· ванкомицин 5-20 мг/кг в/в каждые 8-12 часов + гентамицин 5-7 мг/кг/сут. в/в с корректировкой дозы в зависимости от показателей функции почек + метронидазол 500 мг, в/в, каждые 8 часов;
· ванкомицин 15-20 мг/кг в/в каждые 8-12 часов + левофлоксацин 500-750 мг в/в каждые 24 часа + метронидазол 500 мг в/в каждые 8 часов;
· ванкомицин 15-20 мг/кг в/в каждые 8-12 часов + ципрофлоксацин 400 мг внутривенно каждые 12 часов + метронидазол 500 мг в/в каждые 8 часов;
· ванкомицин 15-20 мг/кг в/в каждые 8-12 часов + моксифлоксацин 400 мг внутривенно каждые 24 часа + метронидазол 500 мг в/в каждые 8 часов.
· каспофунгин 70 мг в/в один раз в сутки первый день, затем по 50 мг один раз в день;
· микафунгин 100 мг в/в один раз в день;
· флуконазол 800 мг в/в / перорально один раз в сутки в первый день, затем по 400 мг один раз в день.
Алгоритм действий при неотложных ситуациях:
· сбор жалоб и анамнеза;
· физикальное обследование;
· термометрия;
· анальгетическая терапия;
· борьба и профилактика анафилактического шока;
· транспортировка в стационар.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация онколога – при подозрении на онкологический процесс органов брюшной полости (печени);
· консультация кардиолога, гастроэнтеролога, невропатолога и других узких специалистов – по показаниям
Профилактические мероприятия
Первичная профилактика
Профилактика амебиаза:
· соблюдение принципов личной гигиены (обязательное мытье рук перед едой, употребление в пищу только вымытых овощей и фруктов);
· выявление и лечение носителей амеб (людей, в организме которых находятся амебы, но заболевание не развивается);
· ранее выявление и лечение больных амебиазом (заболеванием, вызываемым амебами – одноклеточными организмами).
Вторичная профилактика:
· своевременное лечение заболеваний, способных привести к появлению абсцессов печени (желчнокаменной болезни, аппендицита и др).
Мониторинг состояния пациента: по месту жительства, согласно медицинской документации форма 067\у МЗ РК;
Индикаторы эффективности лечения:
· устранение очага поражения печени (абсцесса);
· нормализация лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей организма;
· нормализация данных инструментальных методов исследования органов брюшной полости (печени).
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия: см. амбулаторный уровень, с последующей транспортировкой в профильный стационар.
Медикаментозное лечение:
Жаропонижающие препараты, обезболивающие препараты – см. амбулаторный уровень.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения:
Пациенты госпитализируются в стационар на оперативное лечение. При неэффективности консервативного лечения проводится минимальная предоперационная подготовка и выполняется чрескожное дренирование абсцесса под контролем КТ или УЗИ с аспирацией гнойного содержимого.
Немедикаментозное лечение:
Режим:
· в первые сутки после операции – строгий постельный режим;
· на 2-3-е сутки после операции – режим II;
· при гладком течении послеоперационного периода – свободный режим.
Диета:
· в первые сутки после операции – голод;
· далее – при гладком течении послеоперационного периода – стол №15.
Медикаментозное лечение (в зависимости от степени тяжести заболевания):
Антибиотикотерапия в соответствии с чувствительностью микрофлоры;
• до получения результатов исследования – цефокситин (2 г в/в каждые 4-6 ч); или цефотетан, можно всочетании с клиндамицином (600 мг в/в каждые 6 ч) и тобрамицином или гентамицина сульфатом (2-5 мг/кг/сут. в 2-3 приёма);
• для создания большей концентрации антибиотика в печени в некоторых случаях показана катетеризация печёночной артерии (по Сельдингеру) или пупочной вены;
• чрескожное дренирование абсцесса под контролем КТ или УЗИ с аспирацией гнойного содержимого;
| №п/п | название МНН | доза | кратность | способ введения | продолжительность лечения | УД | |
| Антибактериальные препараты по показаниям | |||||||
| 2 | имипенем/циластатин | 500 мг | каждые 6 часов | в/в | от 7-10 суток | А | |
| 3 | меропенем | 1-2 г | каждые 8 часов | в/в; | от 7-10 суток | А | |
| 5 | цефепим | 2 г | каждые 8-12 часов | в/в, | от 7-10 суток | А | |
| 6 | левофлоксацин | 500-750 мг | каждые 24 часа | в/в | от 7-10 суток | А | |
| 7 | ципрофлоксацин | 400 мг | каждые 12 часов | в/в | от 7-10 суток | А | |
| 8 | моксифлоксацин | 400 мг | каждые 12 часов | в/в | от 7-10 суток | А | |
| 9 | ванкомицин + 500 мг в/в каждые 8 часов; | 15-20 мг/кг | каждые 8-12 часов | в/в | от 7-10 суток | А | |
| 10 | ципрофлоксацин | 400 мг | каждые 12 часов | в/в | от 7-10 суток | А | |
| 11 | моксифлоксацин + | 400 мг | каждые 12 часов | в/в | от 7-10 суток | А | |
| 12 | цефотаксим | 1-2 г | каждые 6-8 часов | в/в | от 7-10 суток | А | |
| 13 | цефтриаксон | 1-2 г | каждые 12-24 часов | в/в | от 7-10 суток | А | |
| Противогрибковые препараты по показаниям | |||||||
| 2 | микафунгин | 100 мг | один раз в день | в/в | один раз в день | А | |
| 3 | флуконазол | 800 мг | перорально один раз в сутки в первый день, затем по 400 мг один раз в день. | в/в | один раз в сутки в первый день, затем по 400 мг один раз в день. | А | |
Перечень основных лекарственных средств:
Антибактериальные препараты
· имипенем;
· циластатин;
· меропенем;
· дорипенем;
· цефепим;
· левофлоксацин;
· метронидазол;
· ципрофлоксацин;
· моксифлоксацин;
· ванкомицин;
· цефотаксим;
· цефтриаксон.
Противогрибковые препараты:
· каспофунгин;
· микафунгин;
· флуконазол.
Перечень дополнительных лекарственных средств:
· кетопрофен;
· цефазолин;
· цефтазидим;
· цефепим;
· азитромицин;
· цефтриаксон;
· калия хлорид;
· метоклопрамид;
· калия и магния аспарагинат;
· атропина сульфат;
· дексаметазон;
· дротаверин;
· амброксол;
· этамзилат;
· альбумин;
· эритроцитная взвесь лейкофильтрованная;
· концентрат тромбоцитов аферезный лейкофильтрованный вирусинакти-вированный;
· свежезамороженная плазма.
Хирургическое вмешательство:
· чрезкожное дренирование абсцесса печени;
· лапароскопическое вскрытие и дренирование абсцесса печени;
· лапаротомия со вскрытием и дренированием абсцесса печени.
Показаниями к хирургическому лечению:
· наличие других внутрибрюшных процессов, включая признаки перитонита;
· наличие осложненного, многополостного, толстостенного абсцесса с вязким гноем.
Противопоказаниям к хирургическому вмешательству:
· шок и полиорганная недостаточность.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация онколога – при подозрении на онкологический процесс органов брюшной полости (печени);
· консультация анестезиолога – для определения вида анестезии и планирования анестезиологического обеспечения во время операции, при необходимости катетеризации центральной вены, проведения предоперационной подготовки и согласование тактики ведения предоперационного периода;
· консультация других узких специалистов – по показаниям.
Показания для перевода в отделение интенсивной терапии и реанимации:
• тяжелое общее состояние пациента, интоксикация, нарушение электролитного состояния и баланса требующее постоянного мониторинга и ухода;
• в послеоперационном периоде наблюдение врача анестезиолога до полного пробуждения и стабилизации состояния.
Индикаторы эффективности лечения:
· устранение очага поражения печени (абсцесса) и/или органов брюшной полости с нормализацией самочувствия и лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей организма;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования органов брюшной полости (печени).
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации:
· прорыв абсцесса печени в свободную брюшную полость/в желчевыводящие пути, с развитием механической желтухи и/или холангита, признаки интоксикации.
Информация
Источники и литература
Информация
| АЛТ | аланинаминотрансфераза |
| АСТ | аспартатаминотрансфераза |
| АЧТВ | активированное частичное тромбопластиновое время |
| БАК | биохимический анализ крови в/в – внутривенно в/м – внутримышечно |
| ВИЧ | вирус иммунодефицита человека |
| ЖКТ | желудочно-кишечный тракт |
| ИФА | иммуноферментный анализ |
| КТ | компьютерная томография |
| КТА | компьютерная томография с ангиографией |
| МНО | международное нормализованное отношение |
| МРТ | магнитно-резонансная томография |
| МРХПГ | магнитно-резонансная холангиопанкреатография |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| ПВ | протромбиновое время п/к – подкожно |
| ПТИ | протромбиновый индекс |
| РНГА | реакция непрямой гемагглютинации |
| СОЭ | скорость оседания эритроцитов |
| УЗИ | ультразвуковое исследование |
| УД | Уровень доказательности |
| ФЭГДС | фиброэзофагогастродуоденоскопия |
| ЭКГ | электрокардиограмма |
| ЭхоКГ | эхокардиография |
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
Бигалиев Мади Ходжаев – доктор медицинских наук, профессор, главный врач ГККП «Шымкентская городская больница скорой помощи».
Пересмотр протокола: через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Метод оперативного и диагностического вмешательства
Хирургическое лечение абсцесса печени
(чрескожно-чреспеченочная пункция и дренирование под УЗ-контролем, лапароскопическое вскрытие и дренирование, лапаротомия со вскрытием и дренированием абсцесса печени)
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Цель проведения процедуры/вмешательства:
· устранение абсцесса (гнойного очага) печени;
· достижение удовлетворительного состояния самочувствия и характеристик по данным инструментальных методов исследования.
Показания и противопоказания для проведения процедуры/ вмешательства
Показаниями к хирургическому лечению абсцесса печени являются:
· наличие других внутрибрюшных процессов, включая признаки перитонита;
· наличие осложненного, многополостного, толстостенного абсцесса с вязким гноем.
Противопоказаниями к хирургическому вмешательству служат шок и полиорганная недостаточность.
«Выжидательная тактика«: при решении вопроса о проведении хирургического вмешательства необходим гибкий подход. Хирургическое лечение показано больным, недостаточно быстро отвечающим на консервативное лечение.
«Немедленное вмешательство«: тактика требует немедленного дренирования абсцесса сразу после его обнаружения. Проведение обязательного дренирования не следует откладывать, поскольку только внутривенное введение антибиотиков редко оказывается эффективным.
Перечень основных и дополнительных диагностических мероприятий (отдельно перечислить основные/обязательные и дополнительные обследования, консультации специалистов с указанием цели и показаний): см. амбулаторный уровень.
Выбор адекватного хирургического доступа:
· при локализациях абсцесса в печени – правоподрёберный и/или верхнесрединная лапаротомия.
· при диссеминированном абсцессе печени правой или левой доли наиболее приемлем (широкий) разрез Федорова или Рио-Бранко.
Операция по поводу органов брюшной полости (печени) состоит из нескольких этапов:
· адекватный доступ (лапаротомии, лапароскопия);
· осмотр и ревизия органов брюшной полости;
· обнаружение абсцессов, определение ее размеров, локализации, количества поражения;
· вскрытие абсцесса;
· строгое соблюдение известных принципов антисептики и антисептических средств для обработки полости;
· ревизия остаточной полости, устранение желчных свищей;
· дренирование полости абсцесса и брюшной полости.
Методы ликвидации остаточной полости
Атипичные резекции должны выполняться при небольших краевых или поверхностно расположенных абсцессах печени, вне их связи с портальными или кавальными воротами печени.
Во время операции по поводу абсцесса печени в случаях множественного поражения органов брюшной полости (печени) целесообразно проведение интраоперационного УЗИ для уточнения объема хирургического вмешательства и выявления дополнительных абсцессов.
Индикаторы эффективности:
· устранение очага поражения печени (абсцесса);
· нормализация самочувствия;
· нормализация лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей организма.
· нормализация данных инструментальных методов исследования органов брюшной полости (печени).