Фибрилляция предсердий: причины, симптомы, лечение
Фибрилляция предсердий (ФП) – синоним более применимого в странах СНГ термина «Мерцательная аритмия».
Фибрилляция предсердий является наиболее распространенным нарушением сердечного ритма. ФП не связана с высоким риском внезапной смерти, поэтому ее не относят к фатальным нарушениям ритма, как, например, желудочковые аритмии.
Фибрилляция предсердий
Один из самых распространенных видов наджелудочковых тахиаритмий – фибрилляция предсердий (ФП). Фибрилляцией называют быстрое нерегулярное сокращение предсердий, при этом частота их сокращений превышает 350 в минуту. Появление ФП характеризуется нерегулярным сокращением желудочков. На долю ФП приходится более 80 % всех пароксизмальных суправентрикулярных тахиаритмий. Фибрилляция предсердий возможна у пациентов всех возрастных категорий, однако у больных пожилого возраста распространенность синдрома увеличивается, что связано с учащением органической патологии сердца.
Причины развития и факторы риска
Возрастные органические изменения. С возрастом структура миокарда предсердий претерпевает изменения. Развитие мелкоочагового кардиосклероза предсердий может стать причиной фибрилляции в пожилом возрасте.
Классификация фибрилляции предсердий
По продолжительности клинических проявлений. Различают следующие формы ФП:
Типы мерцательной аритмии (МА)
Термин «мерцательная аритмия» может обозначать два следующих вида суправентрикулярной тахиаритмии.
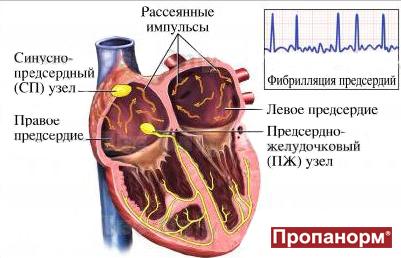
Фибрилляция (мерцание предсердий). В норме электрический импульс возникает в синусовом узле (в стенке правого предсердия), распространяется по миокарду предсердий и желудочков, вызывая их последовательное сокращение и выброс крови. При ФП электрический импульс распространяется хаотично, заставляя предсердия «мерцать», когда волокна миокарда сокращаются несогласованно и очень быстро. В результате хаотичной передачи возбуждения на желудочки, они сокращаются неритмично и, как правило, недостаточно эффективно.
Трепетание предсердий. В этом случае сокращение волокон миокарда происходит в более медленном темпе (200–400 уд./мин.). В отличие от ФП, при трепетании предсердия все-таки сокращаются. Как правило, за счет периода рефрактерности атриовентрикулярного узла на желудочки передается не каждый электрический импульс, поэтому они сокращаются не в столь быстром темпе. Однако, как и при фибрилляции, при трепетании насосная функция сердца нарушается, а миокард испытывает дополнительную нагрузку.
Осложнения мерцательной аритмии
По последним данным, пациенты с мерцательной аритмией попадают в группу риска не только по развитию тромбоэмболического инсульта, но и инфаркта миокарда. Механизмы поражения таковы: при фибрилляции предсердий невозможно полноценное сокращение предсердий, поэтому кровь в них застаивается и в пристеночном пространстве предсердий образуются тромбы. Если такой тромб с током крови попадает в аорту и в менее крупные артерии, то возникает тромбоэмболия артерии, питающей какой-либо орган: головной мозг, сердце, почки, кишечник, нижние конечности. Прекращение кровоснабжения вызывает инфаркт (некроз) участка этого органа. Инфаркт мозга называется ишемическим инсультом. Наиболее часто встречаются осложнения:
Медикаментозная терапия
Выделяют следующие направления лекарственной терапии фибрилляции предсердий: кардиоверсия (восстановление нормального синусового ритма), профилактика повторных пароксизмов (эпизодов) наджелудочковых аритмий, контроль нормальной частоты сокращений желудочков сердца. Также важная цель медикаментозного лечения при МА – предотвращение осложнений – различных тромбоэмболий. Лекарственная терапия ведется по четырем направлениям.
Лечение антиаритмиками. Применяется, если принято решение о попытке медикаментозной кардиоверсии (восстановления ритма с помощью лекарств). Препараты выбора – пропафенон, амиодарон.
Пропафенон – один из наиболее эффективных и безопасных лекарственных препаратов, который используется для лечения наджелудочковых и желудочковых нарушений сердечного ритма. Действие пропафенона начинается через 1 ч после приема внутрь, максимальная концентрация в плазме крови достигается через 2–3 ч и длится 8–12 ч.
Контроль ЧСС. В случае невозможности восстановить нормальный ритм необходимо привести мерцательную аритмию в нормоформу. Для этой цели применяют бета-адреноблокаторы, антагонисты кальция недигидропиридинового ряда (группы верапамила), сердечные гликозиды и др.
Бета-адреноблокаторы. Препараты выбора для контроля работы сердца (частоты и силы сокращений) и артериального давления. Группа блокирует бета-адренергические рецепторы в миокарде, вызывая выраженный антиаритмический (урежение ЧСС), а также гипотензивный (снижение АД) эффект. Доказано, что бета-блокаторы статистически увеличивают продолжительность жизни при сердечной недостаточности. Среди противопоказаний к приему – бронхиальная астма (так как блокировка бета 2-рецепторов в бронхах вызывает бронхоспазм).
Антикоагулянтная терапия. Для снижения риска тромбообразования при персистирующей и хронической формах ФП обязательно назначают препараты, разжижающие кровь. Назначают антикоагулянты прямого (гепарин, фраксипарин, фондапаринукс и пр.) и непрямого (варфарин) действия. Существуют схемы приема непрямых (варфарин) и так называемых новых антикоагулянтов – антагонистов факторов свертывания крови (прадакса, ксарелто). Лечение варфарином сопровождается обязательным контролем показателей свертываемости и, при необходимости, тщательной коррекцией дозировки препарата.
Метаболическая терапия. К метаболическим препаратам относятся лекарственные средства, улучшающие питание и обменные процессы в сердечной мышце. Эти препараты якобы оказывают кардиопротективное действие, защищая миокард от воздействия ишемии. Метаболическая терапия при МА считается дополнительным и необязательным лечением. По последним данным, эффективность многих препаратов сравнима с плацебо. К таким лекарственным средствам относятся:
Диагностика и лечение любого вида аритмии требует немалого клинического опыта, а во многих случаях – высокотехнологичного аппаратного оснащения. При фибрилляции и трепетании предсердий главная задача врача – по возможности устранить причину, приведшую к развитию патологии, сохранить функцию сердца и предотвратить осложнения.
Симптомы ФП
В зависимости от формы аритмии (постоянная или приступообразная) и восприимчивости больного клиническая картина ФП варьирует от отсутствия симптомов до наличия признаков сердечной недостаточности. Больные могут жаловаться на:
Фибрилляция предсердий и трепетание предсердий может сопровождаться учащенным мочеиспусканием, вызванным повышенной выработкой натрийуретического пептида. Приступы, длящиеся несколько часов или суток и не проходящие самостоятельно, требуют медицинского вмешательства.
Патогенез и общая клиническая картина
Основное проявление фибрилляции предсердий – аритмичный пульс. При высокой частоте сердечных сокращений в момент приступа ФП может возникнуть дефицит пульса, когда число сердечных сокращений превышает частоту пульса.
Причины ФП и факторы риска
Заболевания различного генеза
Наиболее часто ФП возникает у пациентов с заболеваниями сердечно-сосудистой системы – артериальной гипертензией, ИБС, хронической сердечной недостаточностью, пороками сердца – врожденными и приобретенными, воспалительными процессами (перикардит, миокардит), опухоли сердца. Среди острых и хронических заболеваний, не связанных с патологией сердца, но влияющих на возникновение фибрилляции предсердий, выделяют нарушения функций щитовидной железы, сахарный диабет, хроническую обструктивную болезнь легких, синдром сонного апноэ, болезни почек и др.
Возрастные изменения
Фибрилляцию предсердий называют «аритмией дедушек», так как заболеваемость этой аритмией резко увеличивается с возрастом. Развитию данного нарушения сердечного ритма могут способствовать электрические и структурные изменения предсердий,. Однако специалисты отмечают, что мерцательная аритмия может возникнуть у молодых людей, не имеющих патологии сердца: до 45 % случаев пароксизмальной и до 25 % случаев персистирующей фибрилляции.
Другие факторы риска
Фибрилляция предсердий может развиваться на фоне употребления алкоголя, после удара электрического тока и операций на открытом сердце. Пароксизмы могут спровоцировать такие факторы, как физическая нагрузка, стрессовые состояния, жаркая погода, обильное питье. В редких случаях имеется наследственная предрасположенность возникновения ФП.
Методы диагностики
Сначала требуется определить индивидуальный риск инсульта:
Определение риска инсульта при первичной * (если инсультов ранее не было) профилактике (J Am Coll Cardiol 2001;38:1266i-1xx).
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 19.03.2016 |
| Размер файла | 313,7 K |
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
Министерство здравоохранения РФ
Иркутский Государственный Медицинский Университет
Кафедра факультетской терапии
Основной: ИБС: ПИКС(давность не известна), пароксизмальная фибрилляция предсердий,
Куратор: студентка 410 группы
Ф.И.О: Кочержинская А
Дата рождения. 22 декабря 1928г. (полных лет 87)
Место работы: пенсионер
Дата поступления: 22.02.16, 12.20
Направительный диагноз: Фибриляция и трепетание прдсердий
Предварительный диагноз: ИБС, нестабильная стенокардия
Основной : ИБС, параксизмальная фибриляция предсердий
Осложнение основного: нестабильная стенокардия, ПИКС (давность не известна), ХСН IIA стадия, IIФК.
Сопутствующий: Гипертоническая болезнь, II стадии, II степени, риск 4.
Жалобы: Жалобы на перебое в области сердца, возникли 28.02.16, в 9.00 зафиксирован обморок. Общая слабость. Боли в области сердца сжимающего характера, локализующиеся за грудиной, иррадиирущие в левую ключицу и лопатку. В покое боли не проходят.
Повышенная утомляемость, сердцебиение, одышка во время ходьбы. В покое эти симптомы исчезают. Повышенное АД.
Жалобы по другим органам и системам не предъявляет.
Со слов пациента, повышенное АД появилось давно, около 10 лет назад. Был инфаркт миокарда и постинфарктный кардиосклероз(ПИКС). Так же имеется острое нарушение мозгового кровообращения(ОНМК).
Принимала Верапамил 2 таблетки. 28.02.16 начались перебои в сердце. Потеряла сознание в 9.00, и машина скорой помощи доставила пациентку в больницу.
Родилась в г.Иркутске в семье рабочих старшим из 2-х детей. Материально- бытовые условия в детстве удовлетворительные, питание удовлетворительное. Детские инфекции перенесла соответственно возрасту.
В школу пошла в 7 лет, окончила 10 классов. Закончила поварское училище. Всю жизнь работала поваром. Сейчас официально не работает.
На данный момент бытовые условия удовлетворительные, проживает в благоустроенной квартире. Вдова, 1 ребенок, сын. Питается регулярно, в домашних условиях. Физкультурой и спортом не занимается. Не пьет, не курит. Перенесенные ранее травмы отрицает.
Наследственный анамнез не отягощён.
Аллергические реакции на лекарственные препараты и продукты питания не отмечает.
Общее состояние средней тяжести. Положение в постели активное. Сознание ясное. Выражение лица спокойное. Тип телосложения-нормостеник. Вес 83 кг. Рост 168 см. Индекс массы тела по Кетле =83\ 1,68 = 49. Избыточная масса тела.
Температура тела 36,6
Дыхательная система
Осмотр
Пальпация
Грудная клетка эластична, безболезненная. Паравертебральные точки выхода межреберных нервов безболезненны. Голосовое дрожание в норме.
При сравнительной перкуссии легких над передней, боковой, задней поверхностями определяется ясный легочный звук, одинаковый на симметричных участках. Ниже 8 ребра по передней подмышечной линии притупление
l. axillaries media
Остистый отросток XI гр позвонка
Остистый отросток XI гр позвонка
Подвижность нижних границ легких по l. axillaries media, l. axillaries post, l. scapularis составляет 6 см с обеих сторон.
При аускультация легких над передней, боковой, задней поверхностями выслушивается везикулярное дыхание, над гортанью, трахеей и в местах проекции бифуркации трахеи выслушивается нормальное бронхиальное дыхание.
Бронхофония по передней, боковой, задней поверхностям проводится одинаково на симметричных участках.
Сердечно-сосудистая система
Осмотр
Пальпация
Верхушечный толчок не определяется. Сердечный толчок не пальпируется.
Аускультация сердца:
В проекции аортального клапана 2 тон следует после короткой паузы, ясный
В проекции легочного клапана 2 тон, ясный.
В проекции трехстворчатого клапана 1 тон громче второго в 2 раза, ясный.
Исследование артерий и вен:
ЧСС 120 ударов в минуту, ритм не правильный. Шумы в сердце отсутствуют.
Пульс на лучевых артериях симметричный, аритмичный 98 ударов в минуту, удовлетворительного наполнения и напряжения.
Артериальное давление на правой руке 140\90 мм. рт. ст., на левой руке 130\90 мм. рт. Ст.
Система органов пищеварения
Десны розовые, не кровоточат, без воспалительных явлений. Миндалины за небные дужки не выступают. Слизистая глотки влажная, розовая, чистая.
Живот обычной формы, симметричный с обеих сторон, в акте дыхания участвует. Расширения подкожных вен нет.
Пальпаторно:
При поверхностной пальпации живот мягкий, безболезненный. Симптомы раздражения брюшины отрицательные. Грыжевых выпячиваний, диастаза прямых мышц живота нет.
При глубокой пальпации в левой подвздошной области определяется безболезненная, ровная, плотноэластической консистенции сигмовидная кишка, не урчащая, диаметром 2 см. Слепая кишка, аппендикс, поперечно-ободочная кишка, конечный отдел тонкой кишки не пальпируются. Привратник, малая и большая кривизны желкдка не пальпируются. Нижняя граница желудка на 4 см выше пупка. Поджелудочная железа не пальпируется. Аппендикулярные симптомы отрицательные.
Перкуторно:
При ориентировочной перкуссии свободный газ и жидкость в брюшной полости не определяются.
Видимого увеличения области печени и пульсации не наблюдается.
Нижний край печени из-под реберной дуги не выходит. Край плотный округлой формы, ровный болезненности нет. Размеры печени по Курлову:
Симптомы Ортнера, Мюсси, Кера отрицательные.
Селезенка в левом подреберье не пальпируется, перкуторные границы селезенки: верхняя в 9 и нижняя в 11 межреберье по средней подмышечной линии слева.
Аускультативно:
Перистальтика кишечника умеренная, шум плеска не определяется, шума трения брюшины нет.
Мочевыделительная система
Нервная система
Эндокринная система
Предварительный диагноз
ИБС, пароксизмальная фибрилляция предсердий.
ХСН стадия IIA, II ФК. Нестабильная стенокардия.
Обоснование предварительного диагноза: Диагноз поставлен на основании жалоб, на Боли в области сердца сжимающего характера, локализующиеся за грудиной, иррадиирущие в левую ключицу и лопатку. В покое боли не проходят. На перебои в области сердца, возникшие 28.02.16, в 9.00 зафиксирован обморок. На основании снятого ЭКГ бригадой скорой помощи. Всё вышеперечисленное свидетельствует о пароксизмальной фибрилляции предсердий.
Общая слабость. Боли в области сердца сжимающего характера, локализующиеся за грудиной, иррадиирущие в левую ключицу и лопатку. Пожилой возраст, гипертония, перенесенные ранее ИМ, гиподинамия, избыточный вес. Все эти факторы свидетельствуют о наличии стенокардии. Нестабильная стенокардия, т.к. в покое боли не проходят. Длятся около 15 минут. Однократный прием нитроглицерина не помогает. Нестабильная стенокардия, возникшая впервые на фоне пароксизмальной фибрилляции предсердий.
Повышенная утомляемость, сердцебиение, одышка при привычной физической нагрузке. В покое эти симптомы исчезают. Нарушение в одном из двух кругов кровообращения, малом. Это позволяет нам говорить о ХСН IIА стадии, ФКII. Риск 4, т.к. был перенесен ИМ.
4. Б\Х (общий холестерин сыворотки крови, АсАТ, АлАТ, ЛПВП, ЛПНП, ТГ, сахар, мочевина, сывороточное железо, креатинин, липидограмма)
5. Тропониновый тест, КФК- МВ
9. Рентген грудной клетки
10. Определение уровня натрийдиуретических пептидов
11. Холтеровское мониторирование
12. КАГ(коронарная ангиография)
13. Консультация окулиста, осмотр глазного дна
1. Режим постельный
1) Бетта-блокатор: Метопролол. внутрь: 50мг в 2 приема, утром и вечером
2) Антиаритмическое: Амиодарон(кардарон). 1200 мг/сут до дозы 10 г и далее 200мг/сут. Как только ритм выровняется, переходим на таблетки, 200мг в сутки.
3) Ингибиторы АПФ: Лизиноприл по 10мг 1 раз в день
4) Диуретики: Индапамид 1.25мг 1 раз в день, утром
5) Антиагреганты: Аспирин 75мг-1/4 таблетки 1 раз
6) Статины: Розувостатин по 10мг 1 раз в сутки
7) Антагонисты рецепторов к альдостерону: Спироналактон 200мг в сутки, 2 раза в день
8) Антагонисты кальция: Нефидипин по 10мг 1 раз в день
9) Сердечные гликозиды: Дигитоксин по 0.5 мг в сутки
Результаты дополнительных методов исследования
Лейкоциты=4×10 9 клеток/л
Эритроциты=4,1*10 12 клеток/л.
Сахар крови = 6.3 ммоль\л
Лейкоциты 3-6 в п. зр.
Кристалы мочевой кислоты +
3) Липидограмма (29/02/16)
LDL=3.1(норма 120мм рт ст.
Заключение: ХСН IIА ФК II
6) Коагулограмма (3.03.16)
Печень, селезенка, желчный пузырь, поджелудочная железа, почки в пределах нормы.
Дилатация левых отделов сердца и правого предсердия. ГМЛЖ(гипертрофия миокарда левого желудочка).
Основной: ИБС: ПИКС(давность не известна), пароксизмальная фибрилляция предсердий,
Осложнение основного: ХСН IIА ФК II.
Сопутствующий: Гипертоническая болезнь, II стадии, II степени, риск 4.
4.03.16г. Общая слабость. Боли в области сердца сжимающего характера, локализующиеся за грудиной, иррадиирущие в левую ключицу и лопатку. Одышка, сердцебиение. Мышечная слабость.
АД 130/90. Температура 36.7
10.03.16г. Редкие боли в области сердца сжимающего характера, локализующиеся за грудиной. Слабость мышечная. Одышка
АД 130/80. Температура 36.6
Больная поступила в стационар 28.02.16, с диагнозом пароксизмальная фибрилляция предсердий. Доставила больную бригада скорой помощи. 28 февраля, пациентка почувствовала перебои в области сердца, боли в области сердца сжимающего характера, локализующиеся за грудиной, иррадиирущие в левую ключицу и лопатку. В покое боли не проходили. Длились около 15 минут, возможно больше. Однократный прием нитроглицерина не помог. Жаловалась так же на повышенную утомляемость, одышку и сердцебиение при привычной физической нагрузке. На основании этого поставлен предварительный диагноз: ИБС: пароксизмальная фибрилляция предсердий.
ХСН стадия IIA, II ФК. Нестабильная стенокардия.
Нестабильная стенокардия появилась на фоне пароксизмальной фибрилляции предсердий. боль кровообращение лечение диагноз
Повышенная утомляемость, сердцебиение, одышка при привычной физической нагрузке. В покое эти симптомы исчезают. Нарушение в одном из двух кругов кровообращения, малом. Это позволяет нам говорить о ХСН IIА стадии, ФКII. Риск 4, т.к. был перенесен ИМ.
Пожилой возраст, избыточная масса тела, повышенное АД, Дилатация левых отделов сердца и правого предсердия, гиподинамия. Поражение органов мишеней: сердце-одышка, сердцебиение, повышенная утомляемость. Нарушение ритма. Всё это свидетельствует о наличии гипертонической болезни. ГБ II стадии, т.к присутствуют изменения со стороны одного органа-мишени. Степень 2, т.к АД= на правой руке 140\90 мм. рт. ст., на левой руке 130\90 мм. рт. Ст.. Фактор риска 4,т.к. перенесен ИМ.
В стационаре проведено лечение:
1) Бетта-блокатор: Метопролол. внутрь: 50мг в 2 приема, утром и вечером
2) Антиаритмическое: Амиодарон(кардарон). 1200 мг/сут до дозы 10 г и далее 200мг/сут. Как только ритм выровняется, переходим на таблетки, 200мг в сутки.
3) Ингибиторы АПФ: Лизиноприл по 10мг 1 раз в день
4) Диуретики: Индапамид 1.25мг 1 раз в день, утром
5) Антиагреганты: Аспирин 75мг-1/4 таблетки 1 раз
6) Статины: Розувостатин по 10мг 1 раз в сутки
7) Антагонисты рецепторов к альдостерону: Спироналактон 200мг в сутки, 2 раза в день
8) Антагонисты кальция: Нефидипин по 10мг 1 раз в день
9) Сердечные гликозиды: Дигитоксин по 0.5 мг в сутки
Проведенное лечение привело к улучшению состояния, нормализовалось АД до 120\80, нет кардиалгии и одышки. Нормализовалось сердцебиение. Ритм выровнился.
1. Диета: Ограничить употребление поваренной соли до 5гр в сутки, исключить потребление жирного и копченого, соленого. Больше потреблять овощи и фрукты. Увеличить потребление растительной пищи, продуктов с калием, кальцием (содержатся в овощах, фруктах, зерновых) и магнием (содержится в молочных продуктах), а также уменьшением потребления животных жиров.
2. Режим: Щадящий, по мере своих возможностей заниматься аэробной физической нагрузкой. Сон должен быть продолжительным не менее 8 часов в сутки.
3. Трудоустройство: Противопоказаны эмоциональные и физические перегрузки.
5. Санаторно- курортное лечение.
Размещено на Allbest.ru
Подобные документы
Жалобы больной при поступлении на стационарное лечение на боли за грудиной жгучего характера, иррадиирующие в левое плечо, в нижнюю челюсть. Данные лабораторных и инструментальных методов исследования. Обоснование диагноза: ишемическая болезнь сердца.
история болезни [29,8 K], добавлен 09.04.2015
Боли за грудиной и в области сердца сжимающего и ноющего характера, иррадиирущее в плечо. Атеросклероз коронарных артерий, нарушение липидного обмена. Применение нитроглицерина сублингвально и антиангинальных средств для купирования приступа стенокардии.
история болезни [32,4 K], добавлен 26.12.2013
Тенденции современного распространения сосудистых заболеваний. Что такое острое нарушение мозгового кровообращения, основные черты инсульта. Классификация инсультов, этиология и патогенез. Диагностика и лечение острого нарушения мозгового кровообращения.
реферат [15,4 K], добавлен 28.04.2011
автореферат [62,0 K], добавлен 20.02.2008
Фибрилляция предсердий как разновидность наджелудочковых тахиаритмий, характеризующаяся некоординированной электрической активностью предсердий, анализ признаков. Знакомство с основными патофизиологическими аспектами и механизмами фибрилляции предсердий.
презентация [3,9 M], добавлен 18.02.2017
Жалобы больного при поступлении на боли сжимающего характера за грудиной, нехватку воздуха, головную боль. Анамнез, данные объективного исследования. Клинический диагноз: ишемическая болезнь сердца, инфаркт миокарда. Лечение, благоприятный прогноз.
история болезни [37,6 K], добавлен 06.02.2011
Восстановительное лечение больных, перенесших острое нарушение мозгового кровообращения. Оптимизация работы сестринского персонала в нейрореабилитации. Моделирование внедрения сестринского процесса в практику отделения восстановительного лечения.
курсовая работа [196,8 K], добавлен 17.06.2011