Мигрень
Мигрень – это хроническое заболевание, проявляющееся периодическими приступами сильной, чаще односторонней головной боли. Характерной особенностью патологии является отсутствие органических причин для ее возникновения, таких как травмы, опухоли, нарушения кровообращения и т.п. Приступ может длиться от 2-3 часов до 2-3 дней, в течение которых пациент нередко становится практически беспомощным, поскольку любое движение способствует усилению боли.

Общая информация
Если верить статистике, то мигренью страдает минимум каждый десятый человек на планете.
Женщины болеют примерно вдвое чаще мужчин. Это связывают с циклическими гормональными изменениями при менструальном цикле. Обычно заболевание дает о себе знать до 30-35 лет, описаны случаи возникновения патологии и в детском возрасте.
Биомеханизм развития заболевания точно не известен. Существует несколько теорий возникновения боли и сопутствующей симптоматики, наиболее популярной из которых является нейроваскулярная. Согласно этой точке зрения, мигрень начинается на фоне активации ядра тройничного нерва, которая вызывает сначала спазм, а потом расширение сосудов головного мозга. В результате ткани вокруг артерий становятся отечными, что и приводит к появлению болей. Кроме того, патологический процесс связан с нарушением обмена серотонина.
Некоторые ученые считают, что боль возникает исключительно на фоне резкого спазма и последующего расслабления сосудов, в результате чего происходит отек тканей (сосудистая теория). Однозначно доказано, что риск развития заболевания существенно выше у женщин, а также у людей, чьи родители или близкие родственники также страдали мигренью.
Причины
Мигрень возникает на фоне действия различных внешних и внутренних причин (триггеров), каждая из которых может вызвать очередной приступ:
Для каждого человека есть свои «опасные» факторы. Большинство из них можно вычислить, и в дальнейшем, по возможности, избегать.
Симптомы
Приступ мигрени протекает по стандартному сценарию, состоящему из нескольких последовательных этапов.
Виды патологии
Наиболее часто мигрень классифицируется в зависимости от наличия ауры и ее типа. Выделяют следующие виды заболевания:
В зависимости от преобладающей симптоматики, выделяют следующие типы мигрени:
Особняком стоит мигренозный статус. Это тяжелое состояние, при котором два или больше приступов следуют подряд с промежутком менее 4 часов между ними. К этому же виду относят боль, затянувшуюся более чем на 3 дня. На фоне мигренозного статуса у пациента появляется многократная рвота, не позволяющая нормально питаться, пить и принимать лекарства.
Осложнения
Наиболее грозным в плане осложнений состоянием является мигренозный статус. Из-за постоянной рвоты пациент начинает страдать обезвоживанием, что может привести к развитию тяжелой патологии:
В связи с этим пациенты, у которых имеется подозрение на мигренозный статус, в обязательном порядке госпитализируются в стационар.
Диагностика
Головная боль у пациента имеет характерные особенности, по которым можно сразу же заподозрить мигрень. Для диагностики врач использует следующие методы:
При необходимости назначаются дополнительные обследования и консультации узких специалистов. Диагноз мигрень ставится методом исключения, когда не выявлены другие причины головной боли.
Лечение
Лечение мигрени делится на два направления:
Помощь при приступе
При первых признаках надвигающегося приступа мигрени необходимо как можно быстрее устранить все факторы, которые могут усилить боль:
Для предупреждения и снятия непосредственно болевых приступов используются обезболивающие препараты различных групп:
Дополнительно могут использоваться противорвотные средства (метоклопрамид, церукал).
Домашние способы предотвращения приступа мигрени применяются в качестве дополнения к основной терапии. Многим пациентам помогают:
Важно помнить, что эти средства не заменяют собой основную терапию.
Лечение между приступами
Профилактика появления приступов ничуть не менее важна, чем купирование боли и тошноты. В настоящее время используются различные группы препаратов:
Лекарственные препараты используются:
В остальных случаях достаточно общих профилактических мер.

Профилактика
Профилактика приступов мигрени – это не только правильно подобранная медикаментозная терапия, но и коррекция образа жизни пациента. Врачи рекомендуют:
Хороший эффект оказывает регулярное санаторно-курортное лечение общеукрепляющего характера, туристические поездки без экстремальной смены климата и часовых поясов.
Лечение в клинике «Энергия здоровья»
Неврологи клиники «Энергия здоровья» готовы прийти на помощь при мигрени любой силы. Мы предлагаем каждому пациенту:
Лечение подбирается в соответствии с индивидуальными особенностями организма. Перед назначением конкретной схемы проводится полное обследование пациента, позволяющее исключить иные причины головной боли.
Преимущества клиники
Медицинские центры «Энергия здоровья» оснащены в соответствии с современными стандартами диагностики и лечения заболеваний. Мы стараемся, чтобы каждому пациенту было комфортно в стенах клиники и предлагаем:
Прием ведется по предварительной записи, без очередей и длительного ожидания. Расположение центров позволяет с комфортом добраться до нас и автомобилистам и тем, кто передвигается на общественном транспорте.
Если приступы мигрени отравляют Вам жизнь, не терпите боль. Обратитесь к неврологам «Энергии здоровья». Вместе мы найдем способ избавить Вас от недуга.
Болезнь Хортона
Гигантоклеточный темпоральный артериит (болезнь Хортона) — воспалительное заболевание (васкулит) с аутоиммунным механизмом развития, поражающее преимущественно крупные и средние интра- и экстракраниальные сосуды. Наиболее часто наблюдается воспаление сосудистой стенки ветвей наружной сонной артерии. Диагностика болезни Хортона включает клиническое и неврологическое обследование пациента, оценку лабораторных данных, состояния органа зрения и результатов биопсии височной артерии, проведение УЗДГ, МРТ и КТ головного мозга. Лечение болезни Хортона состоит из начальной и поддерживающей терапии глюкокортикоидами. Оно проводится в течение двух лет и может быть отменено только в случае отсутствия рецидивов.
Общие сведения
Болезнь Хортона носит свое название по имени американского врача Хортона, впервые описавшего ее в 1932 году. Второе название — темпоральный (височный) артериит — заболевание получило в связи с тем, что в большинстве случаев оно протекает с поражением височной артерии. Клиническая ревматология включает болезнь Хортона в группу системных васкулитов, к которой также относятся болезнь Такаясу, узелковый периартериит, болезнь Кавасаки, гранулематоз Вегенера.
Болезнь Хортона чаще встречается в странах Северной Европы и Скандинавии, где заболеваемость составляет 15-35 человек на 100000. Значительно ниже заболеваемость в азиатских, арабских странах и Японии, где она составляет 1,47 на 100000 человек. Наиболее подвержены развитию болезни Хортона люди пожилого возраста (после 50 лет), пик заболеваемости приходится на возрастную группу около 70 лет. Женщины болеют болезнью Хортона чаще мужчин. На 3 заболевших мужчин приходится примерно 5 женщин.
Причины возникновения болезни Хортона
Ведущим механизмом в развитии болезни Хортона считается нарушение иммунной реакции по типу аутоиммунного процесса. В подтверждение этого у многих заболевших выявляются антитела к иммуноглобулинам М и А, наблюдается отложение циркулирующих иммунных комплексов в эластическом слое сосудистой стенки пораженной артерии.
В качестве провоцирующих факторов болезни Хортона предположительно указываются инфекционные агенты, в основном вирусы (вирусный гепатит, грипп, герпес). У 33% пациентов с болезнью Хортона в крови выявляются Hbs-антигены и антитела к ним, Hbs-антиген нередко обнаруживается и в стенках пораженных артерий. Выявленное во многих случаях болезни Хортона носительство генов HLA В14, А10, В8 подтверждает мнение большинства авторов о существовании генетической предрасположенности к развитию заболевания.
Симптомы болезни Хортона
Проявления болезни Хортона могут возникать постепенно на протяжении нескольких недель. В других случаях, как правило, после перенесенного ОРВИ или другой вирусной инфекции, наблюдается острое начало. Составляющими типичной клинической картины болезни Хортона являются: общая симптоматика, сосудистые проявления и поражение органа зрения.
Общие симптомы болезни Хортона включают достигающую фебрильных цифр лихорадку, интенсивную головную боль, анорексию, снижение массы тела, повышенную утомляемость, нарушение сна, артралгии и миалгии. Головная боль при болезни Хортона может быть одно- или двусторонней, имеет пульсирующий тупой характер и зачастую височную локализацию, усиливается ночью и нарастает в течение 2-3 недель. Она может сопровождаться болезненностью кожи головы, острыми болями и онемением в области лица, болью при жевании. Миалгии, как правило, захватывают мышцы плечевого и тазового пояса. Их симптоматика сходна с ревматической полимиалгией.
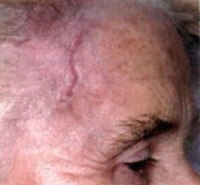
Сосудистые проявления болезни Хортона выражаются в уплотнении и болезненности при прощупывании теменных и височных артерий, часто наблюдается отсутствие их пульсации. При пальпации волосистой части головы выявляются узелки. Нередко при осмотре пациента с болезнью Хортона обнаруживается отечность и покраснение кожи в височной области. Поражения отдельных ветвей внутренней сонной артерии проявляются приступами транзиторных ишемических атак или ишемическим инсультом соответствующего участка головного мозга. В редких случаях болезни Хортона наблюдаются поражения других крупных артерий, характеризующиеся соответствующей симптоматикой. Они могут приводить к развитию перемежающейся хромоты и инфарктов соматических органов, в том числе инфаркта миокарда.
Поражения органа зрения при болезни Хортона проявляются двоением предметов (диплопия), болью в глазном яблоке, приходящим нарушением четкости зрения. Пациенты жалуются на то, что иногда видят «размытую» или «затуманенную» картину окружающего. Эти симптомы связаны с происходящим при типичном течении болезни Хортона нарушением кровоснабжения зрительного нерва и развитием его ишемической невропатии, которая в конечном итоге может привести к снижению зрения и слепоте. Необратимые изменения зрительного нерва обычно формируются спустя несколько месяцев после начала болезни Хортона, поэтому своевременно начатое лечение позволяет их избежать.
Диагностика болезни Хортона
Совокупность клинических признаков, характерный возраст пациентов, лабораторные данные, результаты биопсии височной артерии, заключения окулиста и невролога в большинстве случаев позволяют своевременно диагностировать болезнь Хортона. Положительный эффект глюкокортикостероидной терапии также говорит в пользу правильно поставленного диагноза.
Клинический анализ крови при болезни Хортона обычно выявляет гипохромную анемию, лейкоцитоз и значительное ускорение СОЭ (50-70мм/ч), в биохимическом анализе крови характерна диспротеинемия с уменьшением количества альбуминов, повышение Ig G. На консультации окулиста проводят определение остроты зрения и осмотр глазного дна. Для выявления сосудистых нарушений головного мозга производят неврологический осмотр пациентов с болезнью Хортона, УЗГД экстракраниальных сосудов и глазных сосудов, КТ и МРТ головного мозга, ангиографию сосудов головного мозга.
Гистологическое исследование материалов биопсии височной артерии выявляет характерные для болезни Хортона изменения в виде утолщения внутреннего и среднего слоя сосудистой стенки; образования в стенке сосуда гранулем и скоплений гигантских клеток, лимфоцитарных инфильтратов; пристеночного тромбоза; сужения просвета пораженного сосуда. Однако отсутствие характерной гистологической картины при наличии типичных клинических симптомов не исключает диагноз болезни Хортона. Это связано с тем, что поражение артерии носит сегментарный характер и в ходе биопсии возможно взятие непораженного участка артерии. Дифференциальная диагностика болезни Хортона проводится с ревматической полимиалгией, мигренью, болезнью Такаясу, фибромиалгиями.
Американской Ревматологической Ассоциацией разработаны диагностические критерии болезни Хортона, специфичность которых по мнению авторов достигает 91,2%. К ним относятся: возраст заболевших старше 50 лет; возникновение характерной головной боли; не связанные с атеросклерозом изменения височной артерии (уплотнение, снижение пульсации, болезненность); показатели СОЭ более 50 мм/ч; типичная гистологическая картина при биопсии височной артерии. Диагноз болезни Хортона ставится в случае наличия 3 из 5 указанных признаков.
Лечение и прогноз болезни Хортона
Терапия болезни Хортона осуществляется преимущественно глюкокортикоидными гормонами. Начальная терапия проводится преднизолоном, доза которого зависит от наличия поражений крупных артерий и осложнений со стороны зрения. Острое возникновение нарушений зрения является показанием для пульс-терапии высокими дозами метилпреднизолона. Постепенное снижение дозы препарата при болезни Хортона может быть начато не ранее, чем через месяц от начала терапии. Еженедельно снижая дозировку преднизолона на 10%, постепенно переходят на поддерживающую дозу. В среднем лечение болезни Хортона продолжается 2 года и может быть отменено при отсутствии признаков заболевания в течении полугода на фоне поддерживающей терапии преднизолоном.
При отсутствии ожидаемого эффекта глюкокортикоидной терапии или из-за наличия выраженных побочных эффектов при ее проведении переходят на лечение цитостатиками (циклофосфамид, метотрексат). В качестве симптоматической терапии болезни Хортона возможно применение противовоспалительных препаратов, антикоагулянтов и вазодилятаторов.
Прогноз для жизни у пациентов с болезнью Хортона благоприятный. Как правило, заболевание хорошо поддается лечению. Однако возможна потеря зрения, артериальные тромбозы и возникновение осложнений в связи с проводимой глюкокортикоидной терапией.
Болезнь Хортона. Причины, симптомы и лечение болезни Хортона
1. Общие сведения
Группа воспалительных процессов, поражающих стенки сосудов (васкулиты, ангииты, артерииты) пока остается, к сожалению, белым пятном в современных медицинских знаниях. Вернее сказать, васкулиты являются объектом самых тщательных и напряженных исследований по всему миру, поскольку в них, возможно, кроется ключ (или один из ключей) к аутоиммунным заболеваниям вообще – к этиопатогенетически неясному, на сегодняшний день, классу болезней, при которых организм начинает разрушать сам себя.
Почему мишенью оказывается именно тот орган, а не этот, почему среди заболевших преобладают лица одного из полов, почему то или иное аутоиммунное расстройство чаще всего начинается в определенном возрасте – все эти загадки природа отдает крайне неохотно, словно стыдится случаев подобного «предательства» со стороны столь выверенной и отлаженной в ходе эволюции иммунной системы. Относительным утешением (да и то не для пациентов) может служить лишь редкость таких заболеваний; однако исследователи получают все больше доказательств того, что аутоиммунный характер носит значительно больше болезней, чем принято было считать еще недавно.
Болезнь Хортона – один из специфических вариантов васкулита, т.е. аутоиммунного сосудистого воспаления. У этого диагноза есть множество синонимов: темпоральный (височный) артериит, синдром Хортона, сенильный (старческий) артериит/васкулит, гигантоклеточный артериит, краниальный артериит. Во многом он напоминает другие артерииты, например, болезнь Такаясу, поскольку патогенез этих заболеваний очень схож: поражаются крупные кровоснабжающие сосуды, т.е. артерии. Однако у болезни Хортона есть и собственная специфика.
2. Причины
Как указано выше, триггерные (пусковые) и этиопатогенетические (причинно-следственная логика развития) механизмы аутоиммунного височного артериита неизвестны. Наиболее обсуждаемые и аргументируемые гипотезы касаются наследственности; наиболее вероятным фактором риска является присутствие и активность патогенных вирусов (герпес, грипп и т.д.). Во всяком случае, подмечено, что болезнь Хортона манифестирует остро именно после перенесенных вирусных инфекций.
3. Симптомы и диагностика
Среди перечисленных выше определений васкулита Хортона встречается слово «краниальный». Тем самым подчеркивается, что при этом заболевании страдают наружно- и внутричерепные сосуды (височные в том числе). Как и при любом другом васкулите, клиническую картину формирует недостаточное кровоснабжение того органа или той системы, которая в норме должна полноценно васкулироваться пораженными сосудами. Отсюда понятна доминирующая при болезни Хортона симптоматика: выраженные головные боли (преимущественно височные, что и отражено одним из синонимических вариантов диагноза), явления лихорадки, общее недомогание, нередко высокая температура, слабость, «провальная» утомляемость, диссомния (те или иные нарушения сна), апатия, депрессия, а также боли в суставах и мышцах. Такая клиническая картина действительно напоминает синдром Такаясу, но гораздо больше она похожа на симптоматику ОРВИ (и гораздо чаще принимается именно за эту «банальную» инфекцию).
Лишь при присоединении более специфических, но зачастую малозаметных нюансов опытный и внимательный врач может заподозрить это редкое заболевание. Так, при болезни Хортона многие пациенты жалуются на боль при жевании, «боль в лице», болезненность кожи головы при прикосновении, а также на зрительные нарушения: двоение, болезненность при повороте глазных яблок, снижение четкости зрительного восприятия.
При данном варианте васкулита могут поражаться различные артерии, но чаще всего страдает сонная. Закономерным исходом этого может стать ОНМК (острое нарушение мозгового кровообращения) по ишемическому типу, с транзиторными или необратимыми (инсульт) нарушениями мозговых функций – вплоть до полного их выключения.
Диагноз устанавливается клинически и анамнестически, с назначением стандартного и биохимического анализа крови, а также с применением инструментальных диагностических методов (УЗ-допплерография, ангиография, МРТ, МСКТ). Обязательны консультации невропатолога и офтальмолога. Окончательный ответ в некоторых случаях дает лишь гистологический анализ (биопсия) ткани височной артерии.
4. Лечение
Терапия при болезни Хортона носит, как правило, длительный характер и в первую очередь предполагает назначение гормонов-глюкокортикостероидов, а в отдельных случаях их неэффективности применяют цитостатики. Дополнительно могут назначаться сосудорасширяющие и противовоспалительные средства, антикоагулянты для предотвращения тромбозов, протекторы когнитивных функций и пр.
Гистаминовая головная боль
Головная боль является одной из самых распространенных жалоб, с которыми приходится сталкиваться врачу в своей практике. Однако, без знания этиологии боли успешное лечение маловероятно. В этом посте речь пойдёт о боли, вызываемой гистамином, описанной в 1941 году Хортоном и именуемой иногда в честь него (мигрень Хортона).
К характерным симптомам данного вида мигрени относят: она проявляется пароксизмами, возникающими, как правило, во сне. Болевые ощущения при этом возникают с одной стороны, так же с этой стороны будет наблюдаться гомолатеральное слезотечение, ринорея, припухание век и слизистой носа с затруднённым носовым дыханием. Данное состояние устойчиво ко всем стандартным видам лечения, а у пациентов (которыми являются преимущественно мужчины) инъекция гистамина вызывает такую же боль, как та, которая возникает у них спонтанно.
Однако, со времени, когда впервые было описано заболевание, стало известно много нового о гистамине. Например, сейчас известно, что он может повышать гипоталамическую активность. Точный механизм до конца не ясен, так как гистамин не проникает через гемато-энцефалический барьер. Возможно, дело в выработке гистамина нейронами ядер туберомамиллярного комплекса задней части гипоталамуса. Недавнее исследование, использовавшее позитронно-эмиссионную томографию подтвердило вовлечение данной области в возникновение продромальной фазы некоторых видов мигреней.
Так же эксперименты на крысах показали, что дегрануляция тучных клеток твердой мозговой оболочки приводит к длительной активации менингеальных ноцицепторов.
Источники
Alstadhaug K. B. Histamine in migraine and brain //Headache: The Journal of Head and Face Pain. – 2014. – Т. 54. – №. 2. – С. 246-259.
Лечение мигрени и некоторых форм пароксизмальной мигренеподобной головной боли сосудистого генеза
Описана тактика лечения мигрени, кластерной головной боли, хронической пароксизмальной гемикрании, мигрени нижней половины лица и «шейной мигрени». В каждом из разделов приведены характерные клинические признаки разных типов мигрени и других пароксизмальных форм сосудистой головной боли.
The paper describes treatment policy for migraine, cluster headache, chronic paroxysmal hemicrania, lower facial and cervical migraine is described. Each section outlines the characteristic clinical signs of different types of migraine and other paroxysmal vascular headaches.
В. Н. Шток — д.м.н., проф., зав. кафедрой неврологии Российской медицинской академии последипломного образования. V. N. Shtok — prof., MD, Head, Department of Neurology, Russian Medical Academy of Postgraduate Training
К группе пароксизмальной головной боли сосудистого генеза относятся разные формы собственно мигрени, пучковая (кластерная) головная боль, хроническая пароксизмальная гемикрения, мигрень нижней половины лица. Во всех этих случаях в основе патогенеза лежит наследственная или врожденная неполноценность нейрогуморальной регуляции и/или эндокринного гомеостаза. Особняком стоит «шейная мигрень» вертеброгенного происхождения.
Мигрень
Мигрень проявляется приступами боли (чаще пульсирующего характера) в лобно-височно-глазничной области, распространяющейся на половину головы (гемикрания). Начинается чаще во временном интервале от периода полового созревания до начала третьего десятилетия жизни.
Дальнейшее течение непредсказуемо: приступы могут закончиться с окончанием полового созревания или с разной частотой продолжаться в течение жизни. В последнем случае на частоту приступов влияют разные факторы: нездоровый образ жизни, бытовая или производственная стрессовая нагрузка, смена привычных климатических условий, пищевые, лекарственные и иные аллергены.
Для разных типов мигрени характерны следующие признаки: локализация боли, чаще односторонняя, продолжительность приступа несколько часов, фото- или фонофобия, появление тошноты или рвоты на высоте приступа. Во время приступа больной нетрудоспособен, снижается и привычная бытовая активность. Больной стремится уединиться, лечь в постель, заснуть. Следует подчеркнуть индивидуальную стереотипность течения приступа у каждого больного.
Согласно предложениям международной комиссии экспертов по классификации и диагностике головной боли, в рамках собственно мигрени выделяют мигрень без ауры и мигрень с аурой.
Мигрень без ауры (прежнее название — простая, обычная) характеризуется наступлением приступа без каких-либо выраженных расстройств непосредственно перед его началом. Однако у больных в течение нескольких часов до приступа могут наблюдаться дисфория, раздражительность, изменение аппетита, задержка воды (чаще на это обращают внимание женщины). Совокупность этих симптомов называют предвестниками.
Мигрень с аурой характеризуется возникновением ауры чаще до, реже одновременно или на фоне развернувшегося приступа боли. К этому типу относится мигрень, называвшаяся прежде классической (офтальмической), при которой аура проявляется либо сверкающими точками, зигзагами или частичным выпадением в каком-либо квадранте или половине обоих полей зрения, что свидетельствует о дисциркуляции в корковых ветвях задней мозговой артерии, снабжающей зрительный анализатор. От офтальмического типа отличают ретинальную (сетчатковую) мигрень, при которой нарушения зрения на один глаз (зрение другого глаза обычно не нарушается) проявляются затуманиванием, впечатлением падающих хлопьев или движением черных мушек. Эти нарушения обусловлены дисциркуляцией в центральной артерии сетчатки.
Обычно зрительная аура в обоих случаях предшествует приступу боли.
Продолжительность ауры индивидуальна — от нескольких секунд до нескольких минут. Иногда после окончания ауры до наступления боли бывает короткий «светлый» промежуток.
Другая форма ауры (прежнее название — ассоциированная мигрень) отличается возникновением до или в начале болевого приступа разных неврологических расстройств — гемипареза, гемидизестезии, афазии, вестибуломозжечковых симптомов, психических (дисфрения), что свидетельствует о дисциркуляции в разных областях коры или ствола мозга, или появлением соматических симптомов (боли в области грудной клетки или живота) как признаков преходящих нарушений регуляции функции внутренних органов.
Приступы, повторяющиеся без перерыва 2-5 сут, называют мигренозным статусом. Если ассоциированные симптомы наблюдаются в течение нескольких дней или часов после приступа, говорят об осложненной мигрени. В таких случаях необходимо более углубленное обследование для исключения артериальной или артериовенозной аневризмы мозговых сосудов. Если все приступы или большая их часть возникают в период менструации, такую мигрень называют катаминеальной (менструальной).
Лечение при приступе мигрени
Наиболее эффективным средством являются агонисты 5-НТ1-серотониновых рецепторов — суматриптан, золмитриптан.
Суматриптан при приступе назначают внутрь в таблетках по 0,1 г не более двух раз в день, или вводят подкожно 6 мг препарата (в ампуле 6 мг янтарной соли суматриптана растворены в 0,5 мл дистиллированной воды) тоже не более двух раз в день. Внутрь и в инъекциях одновременно суматриптан не используют, с препаратами эрготамина не сочетают. Препарат противопоказан при беременности, стенокардии и перемежающейся хромоте.
Другим эффективным средством является эрготамина гидротартрат, который оказывает вазоконстрикторное действие. Однократно не следует назначать более 2 мг препарата внутрь или 4 мг в свече (не более 8-10 мг/сут). При быстром развитии болевой фазы вводят 0,25-0,5 мл 0,05% раствора эрготамина в мышцу или в вену. Передозировка ведет к развитию эрготизма. Эрготамин входит в состав таких лекарственных средств, как гинергин, гинофорт, неогинофорт, эргомар, секабревин, беллоид, аклиман. Среди готовых препаратов хорошо зарекомендовал себя кофетамин — сочетание эрготамина с кофеином.
Препараты следует принимать при появлении первых признаков приступа, поскольку позднее развивается стаз желудка, и лекарства, принятые внутрь, не всасываются. Метоклопрамид (внутримышечно, внутрь или в свечах за несколько минут до приема анальгетика или эрготамина) ускоряет эвакуацию содержимого желудка и всасывание анальгетика.
Приступ можно купировать дигидроэрготамином — внутрь по 5-20 капель 0,2% раствора (в 1 мл 0,002 г), либо подкожно по 0,25-0,5 мл 0,1% раствора (в 1 мл 0,001 г) 1-2 раза в день, либо назальный спрей (по 1 дозе в каждую ноздрю — максимум 4 дозы в течение приступа). Можно добавить антигистаминные, седативные и снотворные препараты.
При индивидуальном подборе эффективных средств для лечения приступа рекомендуют следующие сочетания эрготамина с анальгетиками: эрготамин+амидопирин+ацетилсалициловая кислота; эрготамин+кофеин+индометацин; эрготамин+парацетамол+кодеина фосфат+кофеин. В таких комбинациях каждый из препаратов назначают в половине средней терапевтической однократной дозы.
Межприступное лечение мигрени назначают при частых (не реже 1 в неделю) и тяжелых приступах, приводящих к временной нетрудоспособности.
Наибольшее признание получили так называемые антисеротониновые средства. Один из этих препаратов — ципрогептадин (12 мг/сут), пизотифен (1,5 мг/сут), метисергид (6 мг/сут) или ипразохром (7,5 мг/сут) — назначают ежедневно. Лечение целесообразно начинать в межприступные дни. Продолжительность курса 3-6 мес в зависимости от эффективности, наличия и тяжести побочных реакций. Прекращение или резкое уменьшение частоты и тяжести приступов наблюдается у 50-70% больных.
Серотонинергическими свойствами обладают антидепрессанты.
Дозы амитриптилина, рекомендуемые при курсовом лечении, колеблются от 10 до 175 мг/сут. Ингибиторы моноаминоксидазы для пролонгированных курсов не применяются из-за токсичности и побочных реакций.
Эффективны b-блокаторы: лечение пропранололом в дозе 120-240 мг/сут уменьшает частоту и тяжесть приступов у 80% больных. b-блокатор надолол можно принимать 1 раз в сутки (20-80 мг). Эффективность окспренолола и пиндолола значительно ниже таковой пропранолола. Селективные b-блокаторы, как правило, неэффективны. Эффективность пропранолола повышается при использовании его в комбинации с пизотифеном, причем доза каждого из лекарств может быть уменьшена вдвое. Учитывая, что b-блокаторы и эрготамин вызывают периферическую вазоконстрикцию, их не следует назначать одновременно.
Действие клонидина сходно с действием b-блокаторов. При курсовом лечении клонидин в дозе 0,150-0,235 мг/сут уменьшает частоту и тяжесть приступов у 52-61% больных. Лечение b-блокаторами и клонидином целесообразно применять у больных гипертонической болезнью.
Для межприступного лечения применяют нестероидные противовоспалительные средства (НСПВС) — ацетилсалициловую кислоту (15 мг/кг в сутки), кетопрофен (100- 200 мг/сут), пироксикам (20 мг/сут), напроксен (550 мг/сут), мефенамовую, флуфенамовую и толфенамовую кислоты (соответственно 250-500, 400 и 300 мг/сут); дигидрированные производные спорыньи — дигидроэрготамин (1 мг/сут), дигидроэрготоксин в дозе 4,5 мг/сут, ницерголин — 15 мг/сут внутрь в течение 2-3 мес; антагонисты кальция: циннаризин (225 мг/сут), флунаризин (9 мг/сут), верапамил (80-160 мг/сут), дилтиазем (180 мг/сут), нимодипин (120 мг/сут). Продолжительность курса 8-15 нед.
При менструальной мигрени хороший эффект дает назначение за 3-5 дней до начала менструации курсов лечения НСПВС в указанных выше дозах или бромокриптина (2,5-5 мг/сут). Больным с синкопальной мигренью бромокриптин противопоказан. Если такое лечение неэффективно, применяют гестагенные препараты: 2,5% раствор прогестерона в масле по 1 мл в мышцу через день за 10-14 дней до менструации или 6,5% (12,5, 25%) масляный раствор оксипрогестерона капроната пролонгированного действия по 1 мл в мышцу 1 раз за 10 дней до менструации.
Иногда эффективен прием прегнина по 0,01 г 2 раза в день в течение 6-7 дней. В резистентных случаях назначают тестостерона пропионат по 0,05 г 2 раза в день.
Больным, у которых межприступное лечение мигрени не дает эффекта, необходимо провести электроэнцефалографию.
При выявлении эпилептиформной активности на ЭЭГ для межприступного лечения используют антиконвульсанты: финлепсин по 0,2 г 2 раза в день или фенобарбитал по 0,05 г 2 раза в день, вальпроат натрия по 0,6 г 2 раза в день (оптимальная концентрация в плазме 700 ммоль/л).
Выбор средств для межприступного лечения должен определяться фармакотерапевтической логикой. Так, молодым пациентам, страдающим только мигренью, назначают пизотифен или ипразохром, при наличии ортостатических эпизодов и артериальной гипотензии — дигидроэрготамин; при сопутствующей артериальной гипертензии — клонидин или b-блокаторы, дигидроэрготоксин, антагонисты кальция; при депрессивных синдромах — антидепрессанты, при менструальной мигрени — НСПВС или бромокриптин (особенно при повышении уровня пролактина в плазме); при пароксизмальных изменениях на ЭЭГ — антиконвульсанты (фенобарбитал, карбамазепин).
Состояние больных в межприступном периоде может быть различным: от практически полного здоровья до почти ежедневных проявлений тех или иных форм вегетососудистой дистонии. Среди последних наиболее часто наблюдается головная боль венозной недостаточности — распирающая боль (тяжесть) в затылке или всей голове, что требует назначения препаратов ксантинового ряда. Выбор средств для лечения межприступных проявлений вегетососудистой дистонии определяется индивидуально. В большинстве случаев целесообразно сочетать их с транквилизаторами.
Во всех случаях для успешного купирования приступов и межприступного лечения необходимо, чтобы больной соблюдал здоровый образ жизни, избегал психических и физических перегрузок, а также воздействия провоцирующих факторов.
Кластерная (пучковая) головная боль(cluster headache)
Из прежних названий — синдром Хортона, эритромегалгия головы, групповые атаки боли — более точным по описанию симптомокомплекса можно считать периодическую мигренозную невралгию Гарриса.
Заболевание чаще начинается в возрасте от 25 до 30 лет. Около 70% больных составляют мужчины.
Приступ боли возникает внезапно в околоорбитальной области и за глазом («глаз выпирает»), иррадиирует в лобно-височную, скуловую область, иногда по всей половине лица, в шею; боль жгучая, режущая, распирающая. Больные кричат, стонут, плачут, бывает психомоторное возбуждение. На стороне боли краснеет кожа лица, отмечаются инъекция сосудов склеры, симптом Горнера, глаз слезится, половина носа заложена. Предвестников и ауры не бывает.
Продолжительность приступа колеблется от 15 до 30 мин, обычно не превышает 2 ч. В течение суток бывает несколько приступов, причем хотя бы один — в ночное время. Периоды обострений приходятся в основном на весну или осень. Продолжительность обострения колеблется от 4 до 10 нед, после чего оно проходит спонтанно. Светлые промежутки между обострениями составляют от полугода до нескольких лет. Во время таких промежутков пациенты практически здоровы. Приступы могут быть спровоцированы любым фактором, вызывающим вазодилатацию. Описаны случаи хронической кластерной боли без светлых промежутков, хотя не исключено, что в этих случаях речь идет о промежуточной форме, близкой к хронической пароксизмальной гемикрании (см. ниже).
Для лечения приступов во время периодов обострения назначают ингаляции 100% кислорода (7 л/мин в течение 3-5 мин) в сочетании с приемом 2 мг эрготамина внутрь и местной анестезией крылонебного узла 4% раствором лидокаина или 5-10% раствором кокаина гидрохлорида. Для курсового лечения эпизодически возникающих приступов целесообразно применение преднизилона (0,02-0,04 г) и пизотифена в сочетании с однократным приемом 2 мг эрготамина на ночь. При частых приступах предпочтительнее сочетание лития карбоната (0,3 — 0,6 г/сут) с преднизолоном; используют также блокатор Н2-рецепторов циметидин (0,6 — 1,2 г/сут). Имеются данные об эффективности кетотифена, назначаемого по 3 мг/сут в течение 8 нед, а также комбинации кофергота (кофеин+эрготамин) с триамцинолоном (4 мг). Такую комбинацию препаратов назначают 3-4 раза в сутки, через неделю дозу триамциполона постепенно в течение недели снижают и следующую неделю больной принимает только эрготамин с кофеином. Применение средств межприступного лечения обычной мигрени (см. выше) дает редкие, но иногда поразительные результаты, обострение удается остановить на 5-7-й день.
В ряде случаев для лечения приходится испробовать все средства, рекомендуемые при терапии мигренозного статуса (см. выше).
Так или иначе по миновании индивидуально довольно определенного по продолжительности периода обострения кластерная боль проходит спонтанно. О такой особенности обязательно следует информировать больного, что его в определенной мере успокаивает.
Хроническая пароксизмальная гемикрания
Хроническая пароксизмальная гемикрания отличается тем, что приступы, напоминающие простую мигрень, обычно непродолжительны (до 40-60 мин), но повторяются много раз в сутки и возникают ежедневно на протяжении многих месяцев. Отмечается высокая чувствительность к лечению индометацином. Отсюда название «индометацинчувствительная головная боль (гемикрания).» Иногда длящаяся месяцами хроническая гемикрания проходит через 1-2 дня лечения индометацином. Препарат назначают по 25 мг 3 раза в день. После прекращения приступов переходят на поддерживающую дозу 12,5-25 мг/сут. При отсутствии противопоказаний к применению НСПВС рекомендуют многомесячное лечение, поскольку после краткосрочных курсов приступы возобновляются.
Вопрос о «переходной» форме между кластерной периодической болью и хронической пароксизмальной болью — хронической кластерной боли — остается дискутабельным. Для лечения назначают сначала индометацин, а при недостаточном эффекте приходится использовать средства для лечения кластерной головной боли.
Мигрень нижней половины лица
Мигрень нижней половины лица (каротидиния, каротикотемпоральный синдром, лицевая ангионевралгия) проявляется приступами боли пульсирующего характера в нижней половине лица с иррадиацией в область глазницы, виска, шею. Сонная артерия на шее при пальпации болезненна. Продолжительность приступа от нескольких часов до 3 сут. Может проявляться в двух формах. У пациентов молодого и среднего возраста заболевание начинается остро. Полагают, что эта форма инфекционно-аллергической этиологии, хотя эффективность стероидных и антигистаминных средств в этих случаях не подтверждена.
Назначают анальгетики. Другая форма возникает у пожилых и имеет большое сходство с простой мигренью. Эффективны противомигренозные средства.
Дифференциальный диагноз с разными формами лицевой боли (прозопалгии) — краниальными невралгиями и/или ганглионевралгиями — бывает сложен. В этих случаях оправданно применение средств, назначаемых при невралгиях: противоэпилептических (карбамазепин, этосуксемид, триметин, клоназепам, морфолеп) в сочетании с нейролептиками или транквилизаторами, а также с анальгетиками.
Шейная мигрень
Другие названия этой формы: задний шейный симпатический синдром, синдром позвоночной артерии, синдром Барре-Льеу. Синдром обусловлен раздражением симпатического сплетения позвоночной артерии, проходящей в канале, образованном отверстиями в поперечных отростках шейных позвонков, патологически измененным шейным отделом позвоночника при его остеохондрозе и деформирующем спондилезе, а также при избыточной мобильности (патологической нестабильности) позвонков шейного отдела даже при отсутствии остеохондроза. Эти изменения выявляются при рентгенографии, в частности на латеральных рентгенограммах при сгибании и разгибании головы.
Название «мигрень» обусловлено гемикранической локализацией приступа пульсирующей боли, начинающейся от шейно-затылочной области и распространяющейся на всю половину головы. Характерна ретроорбитальная боль, нарушения зрения могут напоминать ауру офтальмической мигрени. Эти нарушения, а также сопутствующие кохлеовестибулярные и мозжечковые расстройства (снижение слуха, шум и звон в ушах, системное и несистемное головокружение, пошатывание при ходьбе) обусловлены дисциркуляцией в вертебробазилярной зоне. Приступы могут быть кратковременными («малые»), длящимися несколько минут, и длительными («большие»), продолжительностью несколько часов.
Структура субъективных и объективных симптомов индивидуально широко варьирует. Приступы провоцируются сгибанием или разгибанием головы.
Неловкое положение головы и шеи в постели вызывает ночные приступы, которые будят больного («будильниковая» головная боль).
В лечении вертеброгенной шейной мигрени большое значение имеют ортопедические меры: ношение съемных воротников, использование специальных ортопедических подушек для ночного сна, осторожный массаж и лечебная гимнастика, укрепляющие «мышечный корсет» в шейном отделе.
Лекарственное лечение включает транквилизаторы для снятия психоэмоционального напряжения и мышечной релаксации, антидепрессанты — для коррекции депрессии. При частых приступах назначают комбинацию индометацина для торможения патологической импульсации от структур шейного отдела позвоночника и a-блокатора (ницерголин или дигидроэрготоксин). Препараты назначают по 1 таблетке 3 раза в день. При недостаточном эффекте последовательно пробуют другие вазоактивные средства: винпоцетин, циннаризин, антагонист кальция нимодипин.
При патологическом «застойном» напряжении мышц в шейно-затылочной области рекомендуют местные блокады новокаином (5-10 мл 0,5-1% раствора) и гидрокортизоном.
По мере стихания обострения и частоты приступов назначают физиотерапевтические процедуры: УФО, ультразвук, синусоидальные и диадинамические токи, грязевые аппликации (35-36°С) на паравертебральные зоны на шее. При выявлении стабильного ортопедического дефекта (подвывих шейного позвонка) с большой осторожностью проводят мануальную терапию, привлекая высококвалифицированного специалиста.
Хирургическое лечение с декомпрессией позвоночной артерии показано в тех случаях, когда прогрессирование заболевания приводит к инвалидизации больного, а консервативное лечение не дает эффекта.
Литература:
Источник: Русский Медицинский Журнал