Антибактериальные препараты для местной терапии ранений различной этиологии
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В статье рассматриваются современные проблемы антибактериальной терапии при ранениях различной этиологии, возможности и ограничения применения местных антибактериальных препаратов. Ведущим ограничением в выборе антибактериальных препаратов в настоящее время является широкое распространение полирезистентных микроорганизмов. Это значительно сужает выбор как системных, так и местных препаратов эмпирической антибактериальной терапии ран. В настоящее время в целях профилактики прогрессирования раневой инфекции находят широкое применение местные антибактериальные препараты, позволяющие избежать системных побочных эффектов.
К местным антибактериальным препаратам, наиболее активно применяемым для амбулаторного ведения ран, можно отнести сульфаниламид (Ранавексим), сульфатидин серебра, неомицин с бацитрацином. Местная терапия инфицированных ран должна базироваться на этиологических и анамнестических характеристиках раны, фазе раневого процесса и объеме поражения. Местное применение антибактериальных препаратов (например, сульфаниламида) возможно при небольших по площади поражениях без активного инфекционного процесса в ране (бытовые ссадины, царапины, неглубокие порезы и ожоги).
Ключевые слова: раны, антибактериальная терапия, полирезистентность, местное применение антибиотиков, сульфаниламид.
Для цитирования: Левчук И.П., Костюченко М.В. Антибактериальные препараты для местной терапии ранений различной этиологии. РМЖ. Медицинское обозрение. 2018;2(2(II)):64-68.
Levchuk I.P., Kostyuchenko M.V.
Pirogov Russian National Research Medical University, Moscow
The article deals with modern problems of antibiotic therapy of the wounds of various etiologies, possibilities and limitations of the use of topical antibiotics. Currently, the main limitation in the choice of antibacterial drugs is the widespread use
of multiresistant microorganisms. This fact significantly reduces the choice of both systemic and topical drugs for empirical antibiotic therapy of wounds. At present, topical antibiotics are often used to prevent the progression of wound infection, which often allows to avoid systemic side effects. Topical antibacterial preparations most actively used for outpatient management of wounds can be attributed to a sulfanilamide (Ranavexim), sulfatides silver, neomycin with bacitracin. Topical therapy
of wounds should be based on etiological and anamnestic characteristics of the wound, phase of the wound process and the extent of the lesion. Topical use of antibacterial drugs (e. g. sulfanilamide) is possible with small lesions without an active infectious process in the wound (such as abrasions, scratches, small cuts and burns).
Key words: wounds, antibacterial therapy, multidrug resistance, topical application of antibiotics, sulfanilamide.
For citation: Levchuk I.P., Kostyuchenko M.V. Antibacterial drugs for topical therapy of the wounds of various etiologies // RMJ. Medical Review. 2018. № 2(II). P. 64–69.
В статье рассматриваются современные проблемы антибактериальной терапии при ранениях различной этиологии, возможности и ограничения применения местных антибактериальных препаратов
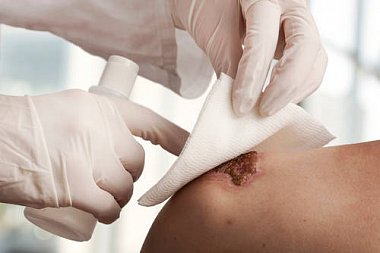
также неодинакова по составу, который зависит от характера раны, этиологии, окружающей среды и может быть представлен различными инфекционно-опасными микроорганизмами (Escherichia coli, Klebsiella spp., Pseudomonas spp., Salmonella spp. и другими грамотрицательными бактериями, S. aureus, вирусами и грибами, Candida albicans, ротавирусами и др.). При повреждении кожи транзиторные микроорганизмы способны длительно колонизировать и инфицировать кожу, формируя при этом новую, гораздо более опасную резидентную (но не нормальную) флору. В большинстве случаев инфицирование обусловливается микробными ассоциациями. Так, укусы собак сопровождаются инфекционным осложнением примерно в 20% случаев, кошек — до 30–50%, человека — 70–80% [1–3].
Из-за изменения гистохимических параметров тканей в результате повреждения и разрушения защитной барьерной функции кожи даже непатогенные микроорганизмы могут стать причиной выраженных воспалительных, гнойных процессов. Для выбора оптимальной антибактериальной терапии необходимо учитывать возможный микробный спектр раны (табл.1). 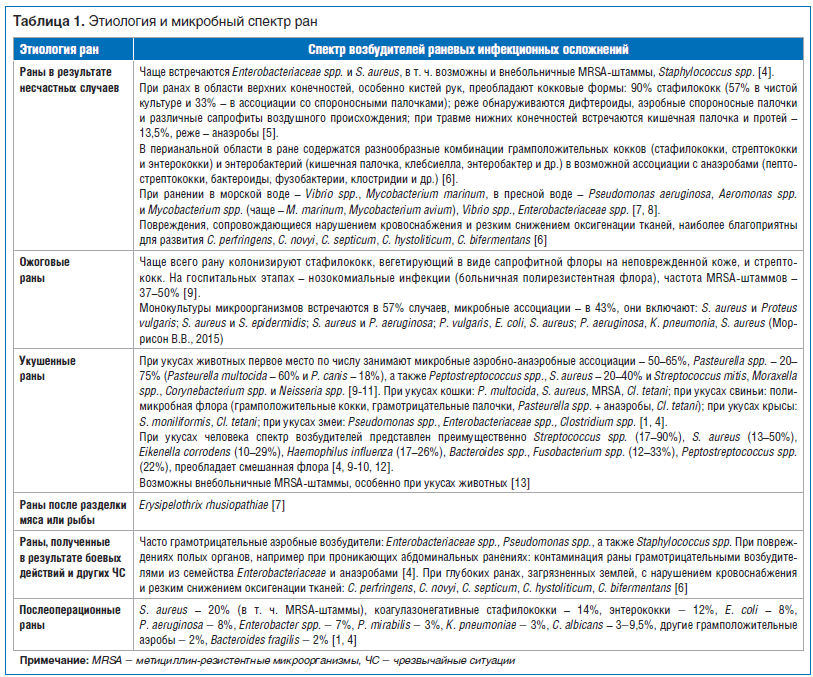
Антибактериальная терапия
Заключение
Только для зарегистрированных пользователей
Местный антибиотик что это
ГБУЗ города Москвы «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» ДЗМ
ГБУЗ города Москвы «НИКИО им. Л.И. Свержевского» ДЗМ; ФГАОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России; ФГБУ «Национальный медицинский исследовательский центр оториноларингологии» ФМБА России
Системная и местная антибактериальная терапия острого синусита
Журнал: Вестник оториноларингологии. 2020;85(5): 40-43
Носуля Е.В., Кунельская Н.Л., Ким И.А. Системная и местная антибактериальная терапия острого синусита. Вестник оториноларингологии. 2020;85(5):40-43.
Nosulya EV, Kunelskaya NL, Kim IA. Systemic and local antibiotic therapy for acute sinusitis. Vestnik Oto-Rino-Laringologii. 2020;85(5):40-43.
https://doi.org/10.17116/otorino20208505140
ГБУЗ города Москвы «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» ДЗМ
ЦЕЛЬ ИССЛЕДОВАНИЯ
Обобщение данных о современной антибиотикотерапии острого синусита, роли и месте топических антибактериальных препаратов, в частности Флуимуцил-Антибиотика, в современных стратегиях лечения этого заболевания.
МАТЕРИАЛ И МЕТОДЫ
Поиск в электронной базе данных (статьи и соответствующие рефераты) PubMed по ключевым словам «острый синусит», «антибиотики», «тиамфеникол-глицинат-ацетилцистеинат» «биопленка», «инфекция дыхательных путей», «N-ацетилцистеин».
РЕЗУЛЬТАТЫ
Опубликованные результаты исследований свидетельствуют о высокой антибактериальной активности Флуимуцила-Антибиотика, в частности лекарственной формы препарата для местного применения в виде ингаляций, аппликаций, орошения, инститилляций. Опубликованные результаты исследований свидетельствуют о широком спектре антимикробного действия Флуимуцила-Антибиотика, его способности разрушать биопленки и препятствовать их образованию, хорошей фармакокинетике, безопасности, что позволяет рассматривать его в качестве потенциального варианта лечения острого синусита в условиях повседневной практики.
ГБУЗ города Москвы «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» ДЗМ
ГБУЗ города Москвы «НИКИО им. Л.И. Свержевского» ДЗМ; ФГАОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России; ФГБУ «Национальный медицинский исследовательский центр оториноларингологии» ФМБА России
Даты принятия в печать:
В практическом отношении диагноз «острый риносинусит» представляет собой достаточно гетерогенную группу заболеваний, объединяющую не только собственно воспаление слизистой оболочки околоносовых пазух (ОНП), но и часто острые респираторные вирусные инфекции (ОРВИ), так называемую простуду [1]. ОРВИ — одна из ведущих (третья по частоте) причин обращения за первичной медицинской помощью. При этом у 1 /3 пациентов с ОРВИ необходимость визита к врачу обусловлена наличием острого синусита (ОС) [2].
Несмотря на растущие масштабы исследований и публикаций, посвященных вопросам диагностики и лечения ОС, существуют определенные противоречия в оценке значимости отдельных симптомов ОС, целесообразности использования для диагностики неосложненного ОС рентгенологического исследования околоносовых пазух [3], что затрудняет понимание врачом первичного звена степени вовлеченности в воспалительный процесс в верхних дыхательных путях (ВДП) околоносовых пазух и в итоге создает ограничения при выборе обоснованной терапии ОС.
Цель исследования — обобщение данных о современной антибиотикотерапии острого синусита, роли и месте топических антибактериальных препаратов, в частности Флуимуцил-Антибиотика, в современных стратегиях лечения этого заболевания.
Материал и методы
Поиск в электронной базе данных (статьи и соответствующие рефераты) PubMed по ключевым словам «острый синусит», «антибиотики», «тиамфеникол-глицинат-ацетилцистеинат» «биопленка», «инфекция дыхательных путей», «N-ацетилцистеин».
Результаты
В настоящее время имеются убедительные доказательства отсутствия показаний для назначения антибиотиков при простуде. Как правило, антибиотики рекомендуются пациентам с легкими проявлениями ОС, которые не улучшаются на протяжении 7—10 дней, при усилении симптомов ОС, а также пациентам с умеренно тяжелым и/или тяжелым течением заболевания (выраженная головная боль; повышение температуры тела до 38 °C и более), наличием иммунодефицитных состояний различного генеза [3—8].
Однако определенная схожесть симптомов ОРВИ и ОС может быть источником гипердиагностики острого бактериального риносинусита при длительной вирусной инфекции ВДП и необоснованной антибактериальной терапии. Практически каждый пятый антибиотик, назначаемый взрослым, назначается по поводу синусита [9]. Это обстоятельство является серьезной проблемой, которая приводит к селекции резистентных штаммов бактерий, является причиной возникновения нежелательных явлений и осложнений. Поэтому потенциальная польза антибиотиков для лечения ОС, подтвержденного клинически (низкий риск систематической ошибки, высокое качество доказательств) или с помощью современных методов визуализации (низкий или неясный риск систематической ошибки, доказательства среднего качества), расценивается как незначительная и должна рассматриваться в контексте риска возникновения побочных эффектов [10].
С учетом перечисленных обстоятельств вопрос об использовании антибиотиков при нетяжелом течении ОС рекомендуется решать по усмотрению врача (дискреционно), принимая во внимание особенности конкретной клинической ситуации [11].
Одним из вариантов антибиотикотерапии ОС может быть «бдительное ожидание» (watchful waiting) — отсрочка лечения антибиотиками на срок до 7 дней после постановки диагноза острого бактериального синусита. Такая тактика предусматривает оценку динамики заболевания и назначение антибиотиков, если состояние пациента не улучшается через 7 дней или в любой момент, если оно ухудшается [12].
Антибиотиком первой линии для большинства пациентов с ОС при наличии соответствующих показаний считается амоксициллин [4, 13]. Макролидные антибиотики являются альтернативой амоксициллину у пациентов с аллергией на пенициллин [4].
Результаты открытого сравнительного клинического исследования свидетельствуют об эффективности при ОС перорального антибиотика цефиксима (400 мг 1 раз в сутки в течение 7 дней), которая была сопоставимой с эффективностью амоксициллин/клавуланата (0,625 мг 3 раза в сутки в течение 7 дней) в группе контроля [14].
Однако в целом в экспертном сообществе существует определенная осторожность при определении показаний к антибиотикотерапии ОС. В этом плане потенциально более эффективными в отношении широкого спектра симптомов по сравнению с другими лекарственными средствами считаются муколитики (секретолитики), противокашлевые препараты и комбинация неседативных антигистаминных средств и деконгестантов [15]. Легкие симптомы ОС продолжительностью
Рациональная антибактериальная терапия острой инфекции верхних дыхательных путей (риносинусит)
Инфекции верхних дыхательных путей (ИВДП) включают поражение слизистой оболочки респираторного тракта от полости носа до трахеобронхиального дерева, за исключением терминальных бронхиол и альвеол. В связи с тем, что большинство
Инфекции верхних дыхательных путей (ИВДП) включают поражение слизистой оболочки респираторного тракта от полости носа до трахеобронхиального дерева, за исключением терминальных бронхиол и альвеол. В связи с тем, что большинство ИВДП изначально имеют вирусную природу, потенциал применения антибактериальных препаратов (АП) ограничен. Каждый случай назначения АП должен рассматриваться индивидуально. Подобный подход предполагает выделение случаев заболевания, при которых эффект антибактериальной терапии (АТ) преобладает над еe неблагоприятными последствиями.
Острый синусит — частое осложнение острой респираторной вирусной инфекции (ОРВИ). Обследование пациентов с симптомами острого респираторного заболевания длительностью > 48 ч показало наличие рентгенологических признаков синусита в 87% случаев. Неизменно сопутствующий ринит делает предпочтительным использование термина «риносинусит». ОРВИ осложняются бактериальным риносинуситом в 0,5–2% случаев у взрослых и в 5–10% случаев у детей. В России, по расчетным данным, острый риносинусит ежегодно переносят около 10 млн человек, в то время как в США — около 31 млн.
Диагностика
Большинство пациентов с острым риносинуситом проходит лечение в амбулаторных условиях (исключение составляют случаи воспаления сфеноидальных пазух, поскольку возможен тромбоз кавернозных синусов). Отличительным диагностическим признаком бактериальных риносинуситов от ОРВИ, сопровождающейся экссудацией в синусах, является длительность симптоматики > 10 сут (но 10 мм/ч. При наличии трех из четырех симптомов специфичность теста составила 81% при чувствительности 66%. В то же время для такого признака, как перимаксиллярный отeк, характерна специфичность 99%. Большинство же других симптомов, выявляемых при осмотре, характеризуются низкой прогностической ценностью.
Диагностика риносинусита строится преимущественно на клинических, анамнестических и лабораторных данных. В то же время частое выявление рентгенологических признаков риносинусита при ОРВИ ограничивает возможности лучевых методов исследования. Именно поэтому рентгенография исключена из перечня рутинных методов диагностики неосложнeнных форм риносинусита. Применение лучевых методов исследования в подавляющем большинстве нецелесообразно и по причине необоснованного повышения стоимости лечения.
Классификация
Согласно методическим рекомендациям, утверждeнным комиссией по антибиотической политике при Министерстве здравоохранения РФ и Российской академией медицинских наук, Межрегиональной ассоциацией по клинической микробиологии и антимикробной химиотерапии, принята классификация, выделяющая:
В целях оптимизации лечебной тактики можно также предложить выделение следующих форм риносинуситов:
Вышеприведенные замечания к классификации были представлены в согласительных рекомендациях Американской академии оториноларингологии, Фонда хирургии головы и шеи, а также некоторых других обществ. Синусит подразделяется на четыре категории: острый (бактериальный) риносинусит, хронический риносинусит без полипов, хронический риносинусит с полипами и аллергический грибковый синусит. По мнению зарубежных специалистов, обновлeнная классификация позволяет более прицельно осуществлять лечение заболевания, однако обсуждение еe преимуществ выходит за рамки настоящей статьи.
Тактика АТ риносинусита, как и других инфекций респираторного тракта, зависит от тяжести течения заболевания и осложнений. Степень тяжести оценивается по совокупности симптомов. Например, при подозрении на орбитальные или внутричерепные осложнения течение всегда расценивается как тяжeлое, независимо от выраженности других симптомов.
По тяжести течения выделяют:
Стандартом этиологической диагностики риносинусита является бактериологическое исследование аспирата, полученного при пункции синуса. Диагностически значимый титр составляет 10 5 КОЕ/мл. Возбудителя удаeтся выделить в 60% случаев; по некоторым данным, в 20–30% случаев определяется полимикробная этиология. Последняя более свойственна подострому и хроническому течению заболевания.
Имеется тесная зависимость роли возбудителей от варианта течения заболевания: при остром риносинусите и обострении хронического риносинусита основное значение имеют Streptococcus (Str.) pneumoniae (20–35%) и aemophilus (H.) influenzae (нетипируемые штаммы, 6–26%). Более тяжeлые случаи заболевания чаще связаны со Str. pneumoniae. Гораздо реже причиной риносинусита являются Moraxella (M.) catarrhalis (и другие грамотрицательные бациллы, 0–24%), Str. pyogenes (1–3%; до 20% у детей), Staphylococcus (S.) аureus (0–8%), анаэробы (0–10%). Роль грамотрицательных бактерий (Pseudomonas aeruginosa, Klebsiella pneumoniae, Escherichia coli, Proteus spp., Enterobacter spp., Citrobacter) при остром синусите минимальна, но возрастает при нозокомиальном инфицировании, а также у лиц с иммуносупрессией (нейтропения, СПИД) и лиц, получавших повторные курсы антибактериальной терапии. Возбудителями одонтогенного (5–10% от всех случаев гайморита) верхнечелюстного синусита являются: H. influenzae, реже Str. pneumoniae, энтеробактерии и неспорообразующие анаэробы.
Терапия
АП в сочетании с назальными и/или системными противоотeчными средствами, в том числе и интраназальными стероидами и орошением слизистой носа физиологическим раствором, занимают основное место в терапии острого, а также при обострении хронического, риносинусита. Применяются антихолинергические препараты: ипратропия бромид; местные деконгестанты: оксиметазолина гидрохлорид; системные деконгестанты: фенилпропаноламина гидрохлорид; комбинация псевдоэфедрина гидрохлорид + ацетаминофен. По показаниям (например, в целях этиологической диагностики, особенно при неэффективности терапии на 3-и сутки, подозрении на микоз; при выраженном болевом синдроме, требующем декомпрессии синуса и т. д.) применяются пункция синусов и другие методы лечения.
Заблуждением является назначение (при отсутствии явных признаков аллергического риносинусита) антигистаминных препаратов, способствующих увеличению вязкости секрета и затруднению дренажа пазух. Ещe одна ошибка заключается в профилактическом назначении АП пациентам с ОРВИ в первые сутки манифестации риносинусита. Попытка предотвращения бактериальных осложнений, в том числе и со стороны синусов, лишена смысла.
Антибактериальная терапия. Главная цель АТ состоит:
В первые дни болезни, когда наиболее вероятной причиной заболевания являются вирусы, в частности респираторно-синцитиальный вирус, назначения АП не требуется. При сохранении симптомов риносинусита > 7–10 сут, у 60% пациентов можно предполагать наличие бактериальной инфекции. Именно в пределах данной группы целесообразно проведение АТ. Последняя может начинаться и раньше. Основанием для этого служит лихорадка и цефалгия, плохо поддающиеся действию анальгетиков.
При лeгком и среднетяжeлом течении острого риносинусита терапия одинаковая. Препаратом выбора является амоксициллин. Учитывая вариабельность всасывания препарата, для обеспечения качественного лечения представляется целесообразным применение микроионизированной формы, обеспечивающей постоянство абсорбции на уровне 93% (солютаб). Длительность терапии — 7–14 сут. В случае эпидемиологической значимости (предлагается > 5% от выделяемых штаммов) пенициллиноустойчивых Str. pneumoniae минимальная подавляющая концентрация (МПК) пенициллина — 0,12–2,0 мг/л, доза амоксициллина составляет 3 г/сут. В этом случае преимущество высокоадсорбируемой растворимой формы очевидно.
Если в большинстве случаев амоксициллин является адекватным средством терапии острого риносинусита, то в случае подострого течения, как и при наличии нижеперечисленных признаков, требуется применение ингибиторозащищeнных аминопенициллинов (амоксициллин/клавуланат).
К факторам, требующим применения ингибиторозащищeнных аминопенициллинов, относятся:
К альтернативным, не менее эффективным препаратам, применяемым при непереносимости аминопенициллинов, относят:
Относительно роли цефалоспоринов необходимо отметить следующее. Накапливается всe больше данных о взаимосвязи между уровнем потребления АП и уровнем резистентности микроорганизмов. В аналитическом обзоре J. Granizo продемонстрировано неблагоприятное влияние оральных цефалоспоринов на распространение резистентных к пенициллину штаммов Str. pneumoniae. Поэтому их применение, при наличии амоксициллина (амоксициллина/клавуланата) и современных макролидов, следует ограничивать случаями неэффективности АТ макролидами и непереносимости амоксициллина.
Особого внимания при планировании АТ острого риносинусита заслуживают макролиды, в частности азитромицин. Если учитывать сниженную комплаентность пациентов к препаратам, применяемым более 1 раза в сутки и сроком более 5 сут, а также относительно высокую частоту нежелательных реакций при применении ингибиторозащищeнных аминопенициллинов, препарат является средством выбора при респираторных инфекциях. Эффективность и безопасноть АТ большинства случаев «амбулаторного» риносинусита как у детей, так и у взрослых подтверждена клинической практикой. В частности, продемонстрирована одинаковая эффективность однократного (!) приема микросферической формы препарата (2,0 г) и 10-дневного курса АТ левофлоксацином. Сравнима и эффективность 3-дневного курса АТ азитромицином (500 мг/сут) и 10-дневного приeма амоксициллина/клавуланата (625 мг 3 раза в сутки). В ряде исследований показано, что азитромицин способствовал более раннему наступлению клинического улучшения и снижению стоимости лечения, что неудивительно, если учитывать наличие противовоспалительного эффекта у макролидов.
Препараты, применяемые при тяжелом течении риносинусита, вводятся внутривенно. При появлении признаков улучшения, наблюдаемого на 3–5-е сутки, практикуется переход на пероральную форму того же препарата (или амоксициллина/клавуланата при применении цефалоспоринов III поколения). Ступенчатая терапия эффективна, безопасна и позволяет сократить стоимость лечения.
Основными препаратами для лечения тяжeлых форм риносинусита являются:
При развитии осложнений со стороны центральной нервной системы (ЦНС) следует отдавать предпочтение цефтриаксону (2–4 г/сут в 2 приема) или цефотаксиму (12 г/сут в 4 приема). При развитии менингита, вызванного резистентными Str. pneumoniae (МПК ≥ 0,12 мкг/мл), дополнительно вводится ванкомицин (2 г/сут в 4 приема). Не исключено применение моксифлоксацина, однако данных, подтверждающих безопасность его применения, недостаточно.
Препараты, применяемые при неэффективности АТ
В последнее время большие надежды в лечении синуситов, вызванных пенициллиноустойчивыми (МПК > 4 мг/л) пневмококками, возлагаются на респираторные фторхинолоны (гемифлоксацин, моксифлоксацин). Активность препаратов распространяется на пенициллиноустойчивые штаммы Str. pneumoniae, β-лактамазопродуцирующие штаммы H. influenzae, M. catarrhalis, а также на атипичные и анаэробные микроорганизмы.
Как видно, спектр применяемых в лечении синуситов АП представлен весьма широко, и достаточно сложно найти ту грань, когда оправдано применение аминопенициллинов, а когда следует выбрать их ингибиторозащищeнные формы, цефалоспорины или фторхинолоны. Существенную помощь в разрешении этой проблемы могут оказать выводы контролируемых исследований и метаанализов.
По вопросам литературы обращайтесь в редакцию.
И. А. Гучев, кандидат медицинских наук
А. А. Колосов
421-й военный госпиталь МВО МО РФ, Смоленск

