Механическое повреждение печени что это
а) Определение:
• Повреждение печени, обусловленное травмой
1. Общая характеристика:
• Лучший диагностический критерий:
о Наличие поврежденных участков в паренхиме печени, неправильной формы, в сочетании с кровоизлиянием в паренхиму печени и возле нее
• Локализация:
о Правая доля (75%), левая доля (25%):
— Интрапаренхиматозная и (или) подкапсульная гематома
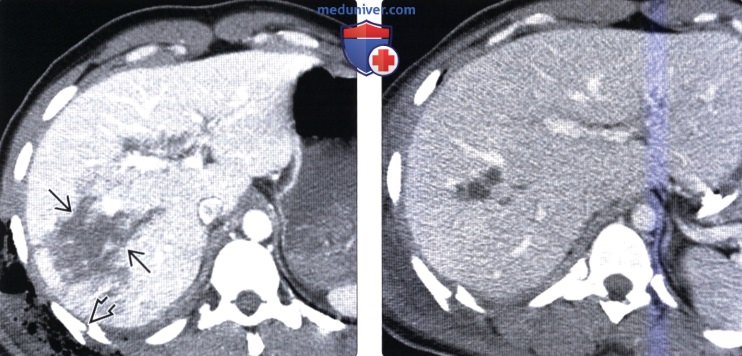
(Справа) На аксиальной КТ с контрастным усилением, выполненной десять дней спустя этой же пациентке, определяется разрешение гемоперитонеума и частичное заживление разрыва печени. Поскольку консервативное лечение эффективно для большей части пациентов с повреждением печени в результате тупой травмы, находящихся в стабильном состоянии, позволяющем выполнить КТ, часто удается обойтись без операции.
3. МРТ признаки травматического повреждения печени:
• Т1 ВИ и Т2 ВИ:
о Интенсивность сигнала зависит от степени выраженности и времени, прошедшего с момента возникновения кровоизлияния или инфаркта
4. УЗИ признаки травматического повреждения печени:
• Серошкальное УЗИ:
о Подкапсульная гематома: скопление жидкости, имеющее чечевицеобразную или извитую форму:
— Изначально анэхогенное
— После 24 часов: эхогенное
— Через 4-5 дней: гипоэхогенное
— Через 1-4 недели: в гематоме обнаруживаются внутренние эхогенные включения и септы
о Интрапаренхиматозная гематома:
— Округлый, эхогенный или гипоэхогенный очаг
о Биломы:
— Анэхогенные, многокамерные очаги округлой или эллипсовидной формы
— С ровными четкими контурами; вплотную прилежащие к желчным протокам
о Разрывы паренхимы:
— Дефекты неправильной формы
— С нарушенной эхотекстурой по сравнению с нормальной паренхимой печени
5. Ангиография:
• Традиционная ангиография:
о Активная экстравазация, псевдоаневризма
о Артерио-венозные, артерио-билиарные, портально-билиарные фистулы
6. Рекомендации по визуализации:
• Лучший метод диагностики:
о МСКТ у гемодинамически стабильных пациентов
о Ангиография для уточнения локализации кровотечения и контроля после эмболизации
• Выбор протокола:
о МСКТ с включением в зону сканирования базальных отделов легких и таза
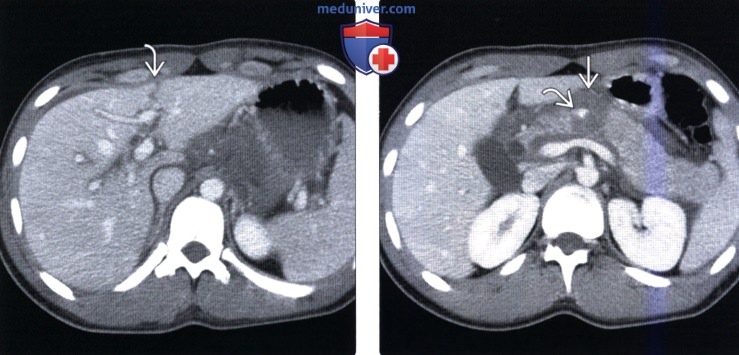
(Справа) На аксиальной КТ с контрастным усилением у этого же пациента определяется разрыв шейки поджелудочной железы, проходящий вплоть до селезеночной вены. Поджелудочная железа полностью фрагментирована, определяются признаки активной экстравазации. Разрыв левой доли печени часто сочетается с повреждениями других органов, расположенных по средней линии.
в) Дифференциальная диагностика травматического повреждения печени:
2. Спонтанное кровоизлияние (на фоне коагулопатии):
• Заболевания, приводящие к повышенной кровоточивости, в анамнезе
• Лабораторные данные: изменение показателей свертываемости крови
• Подкапсульные или внутрипеченочные скопления крови
• Без данных анамнеза спонтанное кровоизлияние невозможно отличить от травматического
3. Кровотечение, обусловленное опухолью печени:
• Напр., гепатоцеллюялрным раком (ГЦР) или аденомой
• Округлое образование в паренхиме печени, накапливающее контраст
• Гепатоцеллюлярный рак часто прорастает в сосуды, лимфоузлы и внутренние органы
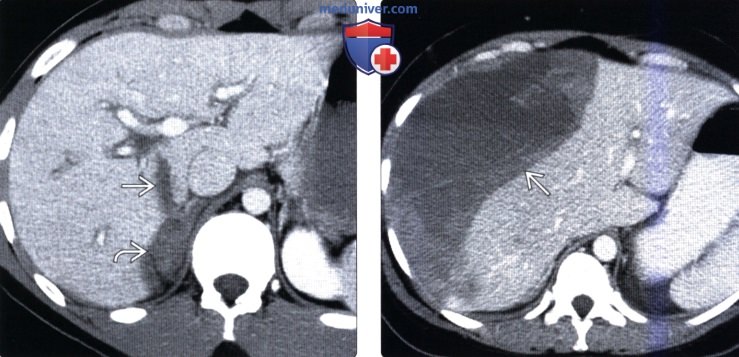
(Справа) На аксиальной КТ с контрастным усилением визуализируется большая под капсульная гематома. Пациент недавно получил травму, но за медицинской помощью не обращался, самостоятельно принимал аспирин и ибупрофен. Изолированные подкапсульные гематомы при отсутствии интрапаренхиматозных кровоизлияний встречаются при травме нечасто.
1. Общая характеристика:
• Этиология:
о Наиболее частые причины:
— Тупая травма:
Чаще всего, полученная в ДТП
А также в результате падения или побоев
— Проникающие повреждения:
Огнестрельные и колотые (колото-резаные) раны
— Ятрогенное повреждение:
Биопсия печени (самая распространенная причина подкапсульной гематомы в США), плевральный дренаж, чреспеченочная холангиография
• Сопутствующие изменения:
о Повреждение селезенки (45%), повреждение кишечника (5%), переломы ребер
о Разрыв левой доли печени часто сочетается с повреждением кишечника или поджелудочной железы
2. Стадирование, градация и классификация травматического повреждения печени:
• Клиническая классификация Американской Ассоциации Хирургии Травмы (AAST):
о Степень I:
— Подкапсульная гематома меньше 10% площади поверхности
— Разрыв капсулы, разрыв паренхимы менее 1 см глубиной
о Степень II:
— Подкапсульная гематома: 10-50% площади поверхности
— Паренхиматозная гематома меньше 10 см в диаметре
— Разрыв паренхимы глубиной 1-3 см, длиной меньше 10 см
о Степень III:
— Подкапсульная гематома, занимающая больше 50% поверхности; увеличение размеров подкапсульной/паренхи-матозной гематомы или ее прорыв в окружающие ткани
— Паренхиматозная гематома больше 10 см или увеличивающаяся в размерах
— Разрыв паренхимы больше 3 см глубиной
о Степень IV:
— Разрыв, занимающий 25-75% доли печени или 1-3 сегмента одной доли печени (по Куино)
о Степень V:
— Разрыв, занимающий больше 75% доли печени или больше 3 сегментов одной доли (по Куино)
— Повреждение позадипеченочной части полой вены, крупных печеночных вен
о Степень VI:
— Отрыв печени от сосудистой «ножки»
3. Макроскопические и хирургические особенности:
• Подкапсульная или интрапаренхиматозная гематома
• Разрыв или контузия
д) Клинические особенности:
1. Проявления травматического повреждения печени:
• Наиболее частые признаки/симптомы:
о Боль в правом подреберье, болезненность, напряжение мышц живота, симптомы раздражения брюшины
о Гипотония, тахикардия, желтуха
о Гематемезис или мелена (вследствие гемобилии)
• Клинический профиль:
о Гипотония, болезненность в области правого подреберья, симптомы мышечной защиты и раздражения брюшины у пациента, пострадавшего в ДТП
• Лабораторные данные:
о Постепенное снижение гематокрита
о Повышения уровня прямого/непрямого билирубина
о Повышение уровня щелочной фосфатазы
3. Течение и прогноз:
• Осложнения:
о Гемобилия, биломы, артерио-венозная фистула, псевдоаневризма
• Прогноз:
о Степень I, II, III: благоприятный О Степень IV, V, VI: неблагоприятный
о Прогноз не всегда соотносится со степенью повреждения по классификации AAST:
— Активное кровотечение при разрыве печени или других органов является критерием неблагоприятного прогноза даже при минимальном повреждении
о Смертность: 10-20%:
— В 50% случаев летальный исход обусловлен непосредственным повреждением печени
— В остальном-сочетанной травмой
4. Лечение:
• Степень I, II, III:
о В случае большинства повреждений, обнаруживаемых на КТ, достаточно консервативного лечения
• Степень IV, V, VI:
о Хирургическое вмешательство при шоке, перитоните:
— Дренирование, восстановление целостности, контроль кровотечения
о Эмболизация при активной экстравазации
е) Диагностическая памятка:
1. Следует учесть:
• Дифференциально-диагностический ряд при травме печени включает HELLP-синдром, спонтанное кровоизлияние (на фоне коагулопатии) и кровотечение, обусловленное опухолью печени (ГЦР, аденомой)
2. Советы по интерпретации изображений:
• При обнаружении КТ-признаков активной экстравазации, таких как внутри- и внепеченочные скопления жидкости, изоденсной кровеносным сосудам, необходима эмболизация или хирургическое вмешательство вне зависимости от степени повреждения
• Разрыв левой доли печени часто сочетается с повреждением кишечника и поджелудочной железы
Редактор: Искандер Милевски. Дата публикации: 26.2.2020
Медицинские интернет-конференции
Языки
Повреждение печени у пострадавших с тяжелой сочетанной травмой
Резюме
Ключевые слова
Статья
Введение. Несмотря на значительные достижения в хирургии повреждений печени у раненых и пострадавших с тяжелой сочетанной травмой, количество диагностических ошибок и летальность в данном виде патологии остаются недопустимо высокими. Повреждения печени при сочетанной травме в связи с особыми трудностями диагностики, тяжестью течения, высокой частотой осложнений и летальностью являются наиболее опасными среди закрытых повреждений других органов брюшной полости [2,6].
Частота повреждений печени при проникающих ранениях живота является наиболее высокой, достигая 32-57% в структуре повреждений органов брюшной полости, а при закрытой травме груди и живота они отмечаются у 20-47% пострадавших. Послеоперационная летальность при травме печени остается высокой, составляя по данным разных авторов от 9 до 34%, и не имеет тенденции к снижению, а различные осложнения отмечаются у 17-35% пациентов [1,2,3,4,5,6,7]. Наряду с тяжестью травмы печени, причинами этого являются поздняя диагностика повреждений, тактические и технические ошибки при выполнении оперативного вмешательства, нередко выражающиеся в неоправданном расширении объема операции. Наиболее трудными для хирургического лечения остаются огнестрельные и колото-резаные раны с длинным раневым каналом, размозжение значительных объемов паренхимы и повреждения, локализующиеся в портальных или кавальных воротах печени [2].
Материал и методы. Представлен анализ опыта лечения 220 пострадавших с тяжелой сочетанной травмой, находившихся на лечении в клинике военно-полевой хирургии Военно-медицинской академии с 2005 по 2008 гг. и Ленинградской областной клинической больнице с 2005 по 2010 гг., которым выполнено оперативное вмешательство на органах брюшной полости. Из них 164 (74,8%) пострадавших имели закрытую травму живота, а ранения живота диагностированы у 56 (26,2%) пациентов. Тяжесть травмы классифицировали по шкале ВПХ ПП (повреждение печени), которая включает четыре степени повреждений печени: I — поверхностные раны (глубиной до 2 см), II — раны (разрывы) глубиной от 2 см до половины всей толщины, III — раны (разрывы) более половины толщины органа и сквозные разрывы, IV — размозжение печени, отрывы печёночных артерий и вен, холедоха, воротной вены и повреждения юкстагепатического участка нижней полой вены [3].
Результаты и обсуждение. По данным проведенного исследования, повреждения печени встретились у 13 (22,4%) раненых с проникающими огнестрельными ранениями живота. Изолированные повреждения печени при огнестрельных ранениях отмечены у 30 (53,9%) пострадавших, ранения печени и других органов брюшной полости – у 12 (21,3%), сочетанные повреждения печени и органов грудной клетки (торакоабдоминальные) – у 14 (24,8%) раненых.
Повреждение печени при неогнестрельных ранениях живота выявлены у 18 пострадавших, что составляет 32,1%. Возраст пострадавших составил от 26 до 62 лет, в среднем 33 года. Ранение живота у этих пациентов сочеталась с повреждением в среднем 2 анатомических областей. Соответственно у 11 (61,1%) пострадавших ранения носили торакоабдоминальный характер. Ранения живота с изолированным повреждением печени диагностированы у 3 (16,7%) пациентов. Из них на раненых с поверхностными повреждениями печени пришлось – 4 (22,2%) раненых, глубокими – 6 (33,3%) раненых, сквозными – 8 (44,4%) раненых. У 15 (83,3%) раненых они носили единичный характер. Ранение органа во всех случаях привело к продолжающемуся внутрибрюшному кровотечению.
При неогнестрельных ранениях у 7 (11,9%) пострадавших при повреждении печени выполнялась первичная хирургическая обработка, основной задачей которой были остановка продолжающегося кровотечения и желчеистечения, создание благоприятных условий для заживления повреждения печени, обеспечение оптимального течения инфекционно-воспалительного процесса. Данная задача решалась: выполнением оперативного вмешательства, направленного на удаление нежизнеспособных тканей, используя методику атипичных резекций и анатомичных сегментэктомий, лигирование печеночных вен, артерий, желчных протоков и портальных сосудов, профилактикой и устранением желчной гипертензии, адекватным дренированием. Для оценки жизнеспособности паренхимы проводился осмотр паренхимы на всю глубину разрыва. После иссечения явно нежизнеспособных тканей турникет на печеночно-двенадцатиперстной связке был ослаблен. Отсутствие кровоточивости свидетельствовало о грубых нарушениях кровоснабжения в этой зоне и высокой вероятности некроза. Необходимым также являлось иссечение сомнительных участков печеночной ткани, если состояние позволяло расширять объем резекции.
У 4 пострадавших (6,8%) наблюдались обширные повреждения печени IV степени: повреждения паренхимы печени с множественными глубокими разрывами на толщину более половины органа, частичные отрывы отдельных ее фрагментов и размозжения, отрыв общего желчного протока. В этих случаях производили более обширное хирургическое вмешательство – резекцию печени, удаляли все нежизнеспособные ткани органа. Операция переходила в атипичную или сегментарную резекцию печени, а иногда и удаление доли печени. Лечение в этом случае осуществлялось в рамках тактики многоэтапного хирургического лечения.
В 20 (48,8%) случаях разрывы печени носили множественный характер. Травма печени сопровождалась продолжающимся внутрибрюшным кровотечением в 26 (63,4%) случаях.
У всех пострадавших проводилось ультразвуковое исследование в динамике. Определялись поверхностные трещины и разрывы толщи печени, сквозные разрывы и размозжение частей печени. Интраоперационное ультразвуковое исследование позволяло уточнить размеры повреждения, наличие гематомы печени, обнаружить дополнительные очаги, не выявленные до операции, окончательно определить взаимоотношение очага повреждения с крупными сосудами и решить вопрос об объеме оперативного вмешательства.
Объём хирургической обработки раны печени зависел от степени её повреждения, от тяжести кровопотери и состояния пострадавшего. Для уменьшения интенсивности кровотечения из раны печени использовали временное (на протяжении 15-20 минут) пережатие печёночно-двенадцатиперстной связки турникетом или сосудистым зажимом методом Прингля до 2 – 3 раз, на фоне введения массивных доз глюкокортикоидов.
При поверхностных мелкоосколочных ранениях (I степени) без признаков кровотечения, шов печени не производился, достаточно было обработки с помощью аргоно-плазменной коагуляции. Небольшие кровоточащие раны печени II-й степени ушивали на всю ее глубину гемостатическими П-образными швами из рассасывающегося материала с последующим тампонированием раны прядью большого сальника на ножке.
При глубоких или сквозных ранениях печени, после экономного иссечения разрушенных тканей, прошивания кровоточащих сосудов и желчных протоков — в раневой канал вводили прядь большого сальника на ножке. В случае технических затруднений при выполнении тампонады сальником — производили дренирование раневой полости полихлорвиниловой трубкой и отграничение её от свободной брюшной полости выполнением гепатопексии.
При локализации раны печени на диафрагмальной поверхности производили переднюю гепатопексию по Хиари-Алфёрову-Николаеву (с подшиванием переднего края печени узловыми швами к париетальной брюшине по рёберной дуге), при повреждении дорзальной поверхности печени — осуществляли заднюю гепатопексию по Шапкину (с подшиванием заднего листка париетальной брюшины к нижней поверхности печени).
При обширных повреждениях печени (III-й степени) выполняли атипичную резекцию печени у 5 (9,5%) пострадавших с обеспечением гемостаза на поверхности резецированного участка путём бесконтактной коагуляции. Для увеличения надёжности гемостаза при резекции печени использовали гемостатические губки или пластины «Тахокомб» (их применение осуществлялось после предварительного тщательного гемостаза).
При повреждениях печени III–IV степени производилась наружная декомпрессия желчных путей (холецистостома или холедохостома). В критических ситуациях, при обширных повреждениях печени (IV-й степени), особенно при развитии коагулопатического кровотечения, с целью гемостаза применялась тугая тампонада или передняя гепатопексия — если источником кровотечения являлись множественные поверхностные разрывы на её диафрагмальной поверхности. Лечение в этом случае осуществлялось в рамках тактики многоэтапного хирургического лечения.
При лечении пострадавших с тяжелой сочетанной травмой печени нами использовалась тампонада ран печени в 9 (15,3%) случаях. Считаем, что тампонада гораздо более эффективна в качестве не последнего, а первого средства, являясь первым элементом системы многоэтапного хирургического лечения. После ревизии, оценив размеры повреждения печени, принимали решение о целесообразности тампонады без попытки остановить кровотечение другими методами.
При тяжелом состоянии пострадавшего оперативное вмешательство должно предполагать остановку кровотечения методом тугой тампонады, устранение дефектов полых органов и диафрагмы (тактика многоэтапного хирургического лечения), откладывая резекцию печени на 24—36 часов (второй период травматической болезни), а реконструктивные операции на более поздние сроки (четвертый период травматической болезни).
Классификация хирургической травмы печени по тяжести
Огнестрельные и неогнестрельные травмы подразделяются по тяжести на четыре группы: лёгкие, средней тяжести, тяжёлые и крайне тяжёлые.
Объективность оценки достигается использованием количественных критериев тяжести путём присвоения каждому повреждению определённого балла в соответствии с оценочными шкалами: ВПХ-П (ОР) — для пулевых, осколочных и минно-взрывных ранений, ВПХ-П (Р) — для колотых и колото-резаных ранений и ВПХ-П (МТ) для неогнестрельных и взрывных травм.
Для оценки общей тяжести изолированных, множественных и сочетанных травм баллы всех повреждений суммируются.
Выводы.
Объём хирургической обработки раны печени зависит от степени её повреждения, осуществлялся в рамках тактики многоэтапного хирургического лечения (28%) с правильным учетом структурных характеристик ранения и тяжести состояния раненного на основе предлагаемой нами классификацией.
Литература
Таблицы
Таблица 1. Классификация огнестрельных и неогнестрельных травм по тяжести
Механическое повреждение печени что это
При действии давящей силы в направлении сзади кпереди повреждался задний край диафрагмальной поверхности печени и ее висцеральная поверхность в результате интенсивного придавливания печени к передней брюшной стенке. Таким образом, локализация местных и отдаленных разрывов печени позволяет установить факт и ориентировочное направление сдавления тела пострадавшего.
При массивных ударах сзади разрывы имели сходные морфологические характеристики, при этом местные разрывы располагались на диафрагмальных поверхностях обеих долей печени.
Таким образом, значительная выраженность сочетанных повреждений в органах и тканях груди и живота при железнодорожной травме позволяет рассматривать морфологические свойства разрывов печени в качестве эталонных морфологических эквивалентов действия неограниченной травмирующей поверхности, действующей с очень большой силой. Разрушение части ткани печени, вызванное вторичным повреждающим действием отломков ребер, затрудняло оценку рельефа стенок выявляемых разрывов.
3. У водителей легковых автомобилей при ДТП во всех 50 (100%) случаях отмечали образование крупных единичных местных основных разрывов. Они располагались на передней части и куполе диафрагмальной поверхности в продольном направлении, были зигзагообразными либо древовидными, с неровными краями, закругленными концами, тканевыми перемычками в дне разрывов, размером до 14×1,5 см и глубиной до 1 см. Местные дополнительные разрывы были множественными, локализовались на диафрагмальной поверхности печени за пределами местного основного разрыва. Это дугообразные разрывы размером до 2×2 см и глубиной до 1,5 см имели неровные края и закругленные концы, крупные тканевые перемычки в дне. Центральные, противоударные и периферические разрывы зафиксированы в 25 (50%) случаях. Центральные разрывы чаще были множественными (до 4), щелевидными и располагались в продольном направлении, наибольшие размеры до 6×5 см. Противоударные разрывы наблюдали в сагиттальной плоскости, на участках печени противоположных месту приложения травмирующей силы. Они были линейные, имели крупнозубчатые края, закругленные концы, крупные тканевые перемычки в дне; наибольшие размеры их до 9,0×1,5×2,5 см. Периферические разрывы линейные, глубиной до 2 см и длиной до 2-10 см, имели мелкозубчатые края, закругленные концы, крупные тканевые перемычки в дне.
4. При дорожно-транспортных происшествиях, в случаях значительных ударов тупой ограниченной травмирующей поверхностью, у пешеходов возникали местные основные разрывы печени, которые имели большую глубину (до 3 см), неправильную звездчатую форму, располагались на нижнем крае, диафрагмальной или висцеральной поверхности печени. Края разрывов были крупнозубчатыми, несопоставимыми между собой, концы закругленными. Крупные тканевые перемычки располагались в дне и по краям разрывов размером от 1,5×0,5 до 16×1 см и глубиной до 2,5 см.
В части случаев (25%) отмечали образование местных дополнительных и отдаленных разрывов паренхимы.
Частная морфология местных основных разрывов печени при действии ограниченной травмирующей поверхности с большой силой позволяет использовать ее для сравнительного исследования при диагностике указанных условий травмы.
5. При ударе ногой по передней поверхности живота у пострадавших формировались местные основные разрывы паренхимы печени с подкапсульными кровоизлияниями на нижнем крае правой доли, распространяющиеся на диафрагмальную и висцеральную поверхности. Указанные разрывы имели относительно большую протяженность (до 16×1 см) и глубину (до 2,5 см), были единичными, чаще щелевидные или зигзагообразные, с неровными краями, закругленными концами, тканевыми перемычками в дне разрывов.
Отсутствие либо меньшая выраженность повреждений в органах и тканях груди и живота по сравнению с транспортной травмой указывает на существенно меньшую травмирующую силу, что позволяет провести сравнительное исследование характера местных основных разрывов для поиска морфологических эквивалентов параметров приложенной силы.
6. В случаях удара рукой по передней поверхности живота образовывались единичные неглубокие местные основные разрывы на нижнем крае правой или левой доли, распространявшиеся на диафрагмальной и висцеральной поверхностях печени. Разрывы зигзагообразные, длиной до 3-4 см и глубиной до 2-4 см, с закругленными концами, мелкими тканевыми перемычками в дне, преимущественно у концов разрывов.
Образующиеся местные основные разрывы печени, вызванные ударным воздействием травмирующего предмета с ограниченной поверхностью, с силой, незначительно превышающей прочностные параметры ткани печени, позволяют использовать частную морфологию местных основных разрывов в качестве критерия травмирующей силы, способной вызвать начальное разрушение ткани печени.
7. При падении на живот во всех 20 случаях отмечали образование противоударных разрывов сзади на диафрагмальной поверхности правой доли печени. Разрывы зигзагообразные, множественные, имели поверхностный характер и располагались в переднезаднем направлении, размером от 1,5×0,5 до 16×1 см и глубиной до 2,5 см. Образование местных, центральных и периферических разрывов наблюдали в единичных случаях.
8. В результате экспериментальных ударов в 1-й группе наблюдений при силе удара 2000 Н или энергии удара 202,5 Дж формировались только отдаленные противоударные, периферические и центральные разрывы печени.
Противоударные разрывы наблюдались на висцеральной поверхности печени. Они были линейные, размером 6м2 см, имели закругленные концы, крупнозубчатые края, крупные тканевые перемычки в дне.
Периферические разрывы располагались вокруг противоударных, были зигзагообразные, длиной 3 см и глубиной 1 см, с мелкозубчатыми краями, закругленными концами, крупными тканевыми перемычками в дне.
В паренхиме левой доли на глубине до 4 см от поверхности органа выявляли единичные центральные разрывы в виде мелких трещин.
9. Экспериментальные повреждения печени во 2-й группе наблюдений формировались при силе удара 2650 Н или энергии удара 260,1 Дж. Местные основные и дополнительные разрывы располагались на висцеральной поверхности у нижнего края печени, были дугообразные, длиной 3,5 см и глубиной около 1,2 см, имели неровные края и тканевые перемычки в дне, различались между собой по наличию повреждений пристеночной брюшины в случаях дополнительных разрывов. Отдаленные противоударные разрывы локализовались на задней поверхности в виде коротких и протяженных (до 2,5 см) зигзагообразных разрывов паренхимы, наибольшей глубиной до 0,3 см, с неровными краями и мелкими тканевыми перемычками в дне. В глубине паренхимы правой доли выявляли небольшие центральные разрывы.