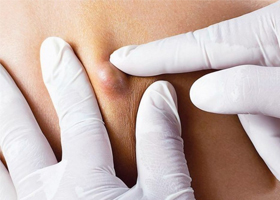
Методы лечения флюса на десне
Гнойное образование на десне в народе принято называть флюсом. Очень часто к нему относятся несерьезно, но это не просто небольшая припухлость, которая пройдет сама собой. Флюс – это онтогенный периостит, сложное инфекционное заболевание, поражающее надкостницу и челюстную кость. Встречается периостит достаточно часто, но без адекватного лечения оно чревато серьезными осложнениями, вплоть до заражения крови.
Без помощи стоматолога вылечить флюс практически невозможно. Лечебная программа включает в себя терапевтические, физиотерапевтические, хирургические методы.
Заметили гнойные образования на деснах и припухлость щек? Появилась острая боль в зубе или десне? Приходите на консультацию стоматолога нашей клиники. Вовремя начатое лечение флюса позволяет избавиться от проблемы в течение примерно 7 дней.
Почему образуется флюс
Предшественником флюса всегда являются стоматологические заболевания. Чаще всего к нагноению приводят:
Когда нужна помощь стоматолога
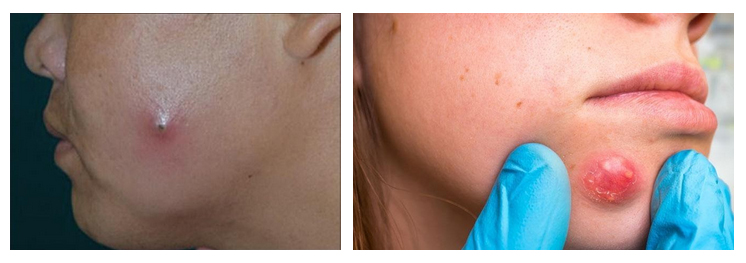
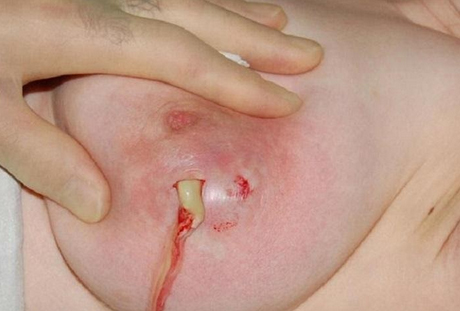
Флюс имеет ярко выраженные симптомы. Основной из них – появление гнойника на десне рядом с больным зубом. Гнойник развивается постепенно. Сначала десна немного припухает, на ней заметна небольшая шишка красного или белесого цвета. Через какое-то время на шишке образуется заметный свищевой ход, из которого вытекает гной. Развитие периостита сопровождают и другие симптомы:
Так как флюс вызывает инфекция, для него характерны симптомы, проявляющиеся при любом инфекционном процессе. Пациент чувствует недомогание, у него повышается температура, болит голова, появляется слабость. На голове и шее увеличиваются лимфоузлы.
Любой из этих симптомов – повод обратиться к врачу. Чем более запущен случай, тем выше риск развития осложнений. Это заболевание нередко сопровождается и другими патологическими процессами. Например, в тканях, пораженных инфекцией, может образоваться киста.
Методы лечения флюса
Начинать лечение нужно как можно раньше. Если абсцесс на десне вскрывается самопроизвольно, есть риск попадания инфекции в кровеносное русло. При таком инфицировании развивается заражение крови, а такое осложнение может привести к серьезным последствиям, вплоть до смерти пациента.
Лечение флюса всегда комплексное. Лечебная программа зависит от степени разрушения зуба и распространения инфекции.
Стоматология для тех,
кто любит улыбаться
Вскрытие гнойника на десне
Гнойник вскрывают всегда. Это позволяет снизить риск самопроизвольного вскрытия, которое может стать причиной развития осложнений. Флюс вскрывают под местной анестезией. Если у пациента есть панический страх или другие показания, врач может выбрать другой способ анестезии.
На обезболенной десне в районе флюса делают небольшой разрез, не больше 2 см в длину. После рассечения врач полностью очищает и стерилизует гнойную полость, обрабатывает ее антисептиками. Нельзя допустить образования корочки в районе разреза, так как она будет препятствовать оттоку сукровицы и гнойного содержимого. Для этого в разрез вставляют дренаж. После того, как полость очищена от гноя, можно приступать к общему лечению, цель которого – устранить причины, вызвавшие периостит.
Общее лечение
Методы зависят от причин, вызвавших флюс. Единственное исключение – периостит, развивающийся на фоне периодонтита. В этом случае сразу после вскрытия абсцесса врач приступает к пародонтологическому лечению. Никаких лечебных манипуляций с зубом проводить не требуется. В остальных случаях болезни зуба нужно лечить:
Физиотерапия
Физиотерапевтические методы используют как дополнительные. Они позволяют быстрее справиться с инфекцией, остановить воспалительный процесс. Хороших результатов позволяют добиться следующие методы:
Медикаментозная терапия
В лечении гнойных процессов обязательно используют антибиотики. Они снижают риск повторного развития инфекции. Обычно врач назначает метронидазол с линкомицином или клиндамицином. Такая комбинация препаратов позволяет воздействовать на граммположительные и анаэробные бактерии.
Метронидазол назначают перорально, линкомицин и клиндамицин – в виде таблеток или внутримышечных инъекций. Линкомицин применяют с осторожностью, так как этот препарат может вызвать аллергию.
Метронидазол назначают перорально, линкомицин и клиндамицин – в виде таблеток или внутримышечных инъекций. Линкомицин применяют с осторожностью, так как этот препарат может вызвать аллергию.
Новейшая технология для протезирования и микропротезирования
Чем вытянуть гной из раны
Гной в ране – не просто больно и неприятно, это опасно. Его появление свидетельствует о присоединении вторичной инфекции. Гнойный экссудат может разнестись по организму и привести к серьезным осложнениям.
Если гноя много и рана долго заживает, рекомендуется обратиться к врачу.
Гной в ране. Когда нужно принять срочные меры?
О начале развития гнойного процесса свидетельствует:
Впоследствии, если не предприняты грамотные меры помощи, к имеющейся симптоматике прибавляются следующие признаки:
Нельзя допускать развития осложнений! На начальном периоде повреждения кожи следует оказать грамотную помощь – провести поэтапную обработку раны, использовать не народные методы, а современные мощные антисептики, а также другие специальные средства для обеззараживания раневой поверхности и быстрейшей регенерации.
Для вытягивания гноя применяются мази – ихтиоловая, Вишневского, стрептоцидовая, синтомициновая эмульсия, Левомеколь и другие средства для наружного применения. С помощью ряда препаратов обеспечивается антибактериальный/анти микробный эффект, стимуляция кровообращения в поврежденных тканях, вытягивание гноя, заживление кожного покрова. Мази используют в качестве компрессов и примочек.
Состояние, когда появляется гной в ране, требует принятия грамотных мер, в противном случае существует высокий риск развития осложнений! Пополните свою домашнюю аптечку средствами оказания первой помощи при ранениях и травмах, а также качественными современными препаратами для их лечения. В социальной сети аптек «Столички» представлен большой выбор самых разнообразных медикаментов по доступным ценам.
Мазь что вытянуть гной
Общепринятая технология промывания гнойных ран до сих сводится к многократному кратковременному введению в них водных растворов плазмозамещающих, антисептических и даже дезинфицирующих средств при комнатной температуре (+ 25 °С) [16, 17, 19, 21]. Эффективность лечения гнойных болезней такими средствами остается низкой, однако иные, более эффективные лекарства отсутствуют [3, 4, 6, 24, 28, 30]. Тем не менее, несколько лет назад в России была открыта возможность повышения эффективности растворении гноя за счет необычных физико-химических свойств (показателей качества) обычных лекарств [1, 2, 31, 32, 37]. Дело в том, что еще несколькими годами ранее был открыт универсальный механизм местного раздражающего и агрессивного действия лекарств, который оказался следствием отличия физико-химических свойств лекарств и тканей [12, 26, 34]. При этом было установлено, что наибольшее значение для локального деструктивного действия лекарств на ткани имеют локальная гипертермия, щелочность и газированность [10, 11, 33, 35, 36]. Дальнейшие исследования показали, что нагревание, защелачивание и газирование воды и практически любых растворов тут же превращают их в разрушители тканей [8, 9, 15, 17]. Причем, теплый «газированный» щелочной раствор позволяет практически вмиг разрушать тромбы, серные пробки и даже слезные камни [15, 17, 18, 20, 22, 27, 29].
Было показано, что густые гнойные массы также можно разрушить водными растворами лекарств за счет их высокой температурной, щелочной и «взрывной» активности [23]. В частности, при лечении эмпиемы плевры была показана возможность растворения густого гноя при однократном введении в плевральную полость подогретого до 45 °С раствора 24 % эуфиллина, который в норме имеет рН 12,0 [8, 25].
Цель исследования – демонстрация возможности выделения растворителей гноя в отдельную фармакологическую группу на основе гиперщелочности, гипергазированности и гипертермичности растворов лекарственных средств.
Материалы и методы исследования
В лабораторных условиях было проведено исследование динамики состояния изолированных фрагментов густых гнойных масс, слезных камней, желчных камней и серных пробок, изъятых из плевральной, брюшной, конъюнктивальной, носовой, ушной, раневой и свищевой полостей у взрослых пациентов. Биологические объекты были получены в результате стандартного лечения пациентов при следующих гнойно-воспалительных процессах: туберкулезная эмпиема плевры, гнойный разлитой перитонит, панкреонекроз, гнойный конъюнктивит, гнойный ринит, гнойный отит.
Динамика вязкости изолированных гнойных масс, слезных камней и серных пробок при локальном взаимодействии с исследуемыми средствами была изучена по описанным ранее методикам [2, 17, 18, 19]. Исследования были проведены до и после инъекционной инфильтрации их растворами различных лекарственных средств в соизмеримых объемах при температуре + 24, + 37 и + 42 °С. Исследовалось влияние следующих средств: вода для инъекции, раствор 0,9 % и 10 % натрия хлорида, раствор 10 % и 20 % натрия сульфацила, раствор 0,02 % фурацилина, раствор 0,4 % «Экор-Форте», раствор 3 % «Аламинол», раствор 0,25 % «Лизоформин – 3000», раствор «Ахдез 3000» (раствор, готовый к применению), раствор 4 % двухосновной соли гипохлорита кальция, раствор, приготовленный растворением 1 шипучей жавелевой таблетки «Пюржавеля» в 1 литре воды, раствор 2 % и 4 % натрия гидрокарбоната. Перед опытами искусственно изменяли рН указанных растворов вплоть до снижения величины рН до 2,0 путем введения соляной кислоты либо вплоть до повышения величины рН до 12,0 путем введения гидроокиси натрия [21, 22, 24].
Осмотическая активность водных растворов была определена криоскопически с использованием осмометра марки OSMOMAT-030 RS производства фирмы ANSELMA Industries (Австрия). Показатель кислотности (щелочности) растворов и гнойных масс был определен с помощью полосок универсальной индикаторной бумаги фирмы Lachema [21, 31]. Визуализация пузырьков газа в газированных растворах проведена с помощью аппарата УЗИ «ALOKA SSD – ALPHA 10» с применением датчика конвексного с частотой 3–7 МГц.
Микроструктура гноя была изучена с помощью стандартных мазков до и через 15 минут после начала локального взаимодействия с исследуемыми растворами. Мазки гноя готовились и окрашивались аналогично мазкам крови по стандартной лабораторной методике с окрашиванием 0,5 % краской Майн-Грюнваль, приготовленной на 96 ° этиловом спирте, и краской Романовского-Гимзе.
Результаты исследования и их обсуждение
Результаты лабораторных исследований показали, что для санации гнойных ран традиционно применяются холодные, кислые и слабо газированные растворы, такие как изотонический раствор 0,9 % натрия хлорид, а также только что приготовленные стандартные растворы следующих дезинфицирующих средств: ахдез 3000, 0,4 % экор-форте, 3 % аламинол и 0,25 % лизоформин, – имеют рН ниже 7,0, то есть являются кислыми [5, 13, 31]. Нами был проведен анализ обстоятельств локального взаимодействия современных санитарно-гигиенических средств с гноем при лечении гнойных болезней. Установлено, что традиционные технологии санации гнойных ран представляют собой, по сути дела, «нежное» орошение и последующее пассивное омывание находящихся в них густых и вязких патологических биологических объектов растворами плазмозамещающих и антисептических средств, которые используются при температуре + 20 – + 26 °С, то есть холодными, и при кислотности со значениями рН менее 7,0, то есть кислыми. При этом низкая температура и высокая кислотность растворов способствует повышению вязкости гнойных масс.
В связи с этим общепринятая технология санации гнойных полостей представляет собой локальное фармакохолодовое воздействие, которое уплотняет густой гной. Поэтому эффективное и быстрое растворение гнойных масс, а также удаление гноя из гнойных ран и полостей при однократном их промывании невозможно. Более того, именно эти физико-химические факторы локального взаимодействия являются причиной того, что гнойные раны промываются от гноя в этих условиях не ранее, чем через несколько дней, а порой и месяцев ежедневного «промывания» (диализа) [31, 32].
В частности, в лабораторных условиях фрагменты густого гноя, слезных камней и серных пробок практически полностью сохраняют свою структуру и не растворяются в кислых растворах на протяжении 60 минут взаимодействия с ними при температуре 24, 37 или 42 °С. Более того, указанные биологические объекты тонут в растворах. Лишь через 1 час после непрерывного взаимодействия этих растворов с густым гноем при 37 и 42 ° на границе взаимодействия сред в растворах появляется слой мутного содержимого. При этом высота мутного слоя в растворах не превышает 4 мм.
Нами было проведено искусственное изменение рН этих растворов для придания им щелочных свойств. Для этого в каждый раствор вводился натрия гидроксид вплоть до рН 11,0. Оказалось, что после такого защелачивания все растворы приобретали ту или иную активность растворять густой гной. В частности, защелачивание растворов 0,9 % натрия хлорида, 0,4 % экор-форте, 3 % аламинола, 0,25 % лизоформина, ахдез 3000 или пюржавеля до рН 11,0 вызывало появление мутного слоя высотой 2 мм на границе взаимодействующих сред при всех температурных режимах уже через 10–17 минут после начала их взаимодействия, то есть усиливало их растворяющую активность в 4–5 раз. Тем не менее, активное встряхивание емкостей, содержащих гной и указанные выше щелочные растворы, не обеспечивало полное растворение гноя даже через 30 минут их взаимодействия.
Сравнение результатов взаимодействия с гноем показало, что более эффективными растворителями гноя оказались растворы 2 % и 4 % натрия гидрокарбоната, имеющие рН 8,5. В частности, раствор 4 % натрия гидрокарбоната при взаимодействии с гноем при температуре 24 и 42 °С вызывает появление над гноем мутного слоя высотой 2 мм уже через 2,6 ± 0,1 и 1,45 ± 0,08 минут (соответственно) (Р ≤ 0,05, n = 5). При этом активное встряхивание емкости приводит к полному растворению гноя в растворе при 24 °С через 14,5 ± 0,7 минут, а при 42 °С – через 11,6 ± 0,6 минут взаимодействия (Р ≤ 0,05, n = 5).
Нами было проведено исследование микроструктуры гноя через 60 минут после начала его взаимодействия с водой или с указанными выше растворами при рН 2,0 ил 11,0. Результаты показали, что все растворы при рН 2,0 не оказывают существенного влияния на микроструктуру гноя, а эти же растворы при рН 11,0 придает им активность растворителей гноя (рисунок).


Микропрепарат гноя, извлеченного из плевральной полости пациента К., болеющего туберкулезной эмпиемой плевры в норме (а) и через 15 минут после инъекционной инфильтрации при 37 °С в соотношении 1:1 раствором 0,9 % натрия хлорида при рН 6,8 (б) и 0,9 % натрия хлорида и 2 % натрия гидрокарбоната при рН 8,5 (в). Окраска Романовского-Гимзе, увеличение x 1000
Так, при температуре 37 °С гной остается густым и не растворяется в воде или в любом из изученных нами растворов при рН 2,0, а при защелачивании этих жидкостей рН 12,0 гной уже через 15 минут растворяется полностью [5].
Такое же растворение густого гноя было выявлено через 15 минут его нахождения при температуре + 24 °С в растворах 2,4 % и 24 % эуфиллина, имеющих рН 9,0 и 12,0 соответственно, а также при помещении гноя в растворы 4 % и 10 % гидрокарбоната натрия, имеющие рН 8,4. Причем, быстрее всего гной растворялся в растворе 10 % натрия гидрокарбоната. Помимо этого было показано, что гной тонет в воде и растворах традиционных антисептических и дезинфицирующих средств, но всплывает на поверхность насыщенного раствора натрия гидрокарбоната.
В то же время, гной оставался практически без изменений после нахождения его 60 минут в растворах 5 % и 20 % глюкозы (выпущенных в лекарственной форме «раствор для инъекции» с показателем рН около 3,5 в соответствии с требованием фармакопейной статьи).
Установлено, что гной имеет кислотность в пределах рН 6,0, осмотическую активность в пределах 300 мОсмоль/л воды и удельный вес в пределах 1,035 ± ± 0,005 г/см3. В свою очередь, растворы натрия гидрокарбоната в концентрации выше 5 % имеют рН около 8,4, осмотическую активность выше 500 мОсмоль/л воды и удельный вес выше 1,050 г/см3. Эти данные позволили объяснить, что именно за счет силы гравитации и разницы удельных весов гнойные массы всплывают в растворах 5–10 % гидрокарбоната натрия кверху, располагаясь в верхнем слое раствора, и тонут в воде, а также во всех «легких» растворах лекарственных средств.
Вслед за этим нами было решено газировать раствор 4 % гидрокарбоната натрия подобно минеральной воде, надеясь таким образом усилить его агрессивное действие за счет придания раствору способности образования пузырьков газа, увеличения объема, формирования пены и эффекта гейзера при «кипении» внутри узкого канала. Для этого мы дополнили раствор натрия гидрокарбоната в первом случае 3 % перекиси водорода, а во втором случае – углекислым газом под избыточным давлением 0,2 атм.
Показано, что инъекция в изолированные фрагменты густого гноя раствора, состоящего из 4 % натрия гидрокарбоната и 3 % перекиси водорода при температуре + 42 °С, уже через 5 минут превращает две среды взаимодействия в одну мутную легко текучую жидкость. Инъекционное ведение такого раствора в серную пробку«взрывает» ее и разбрасывает «осколки» на расстояние до 1 м от чашки Петри.
В модельных условиях нам удалось многократно ускорить процесс растворения густого гноя и повысить эффективность санации гнойных полостей за счет нагревания, защелачивания и гипергазирования растворов, а также путем замены процесса пассивного их орошения на инъекционное инфильтрирование. Дело в том, что инъекция в густой гной, в серную пробку или в тромб теплого щелочного и газированного раствора обеспечивает практически моментальное разрушающее и растворяющее действие лекарства во всей толще (массе) гноя.
Так, очень густой гной или серная пробка могут быть разрушены через несколько секунд после инъекции в них воды, содержащей 0,5–3 % перекиси водорода и/или газированной минеральной воды. Разрушение происходит за счет внутритканевого холодного «кипения» и взрыва, вызываемого образованием углекислого газа и/или газа кислорода. Параллельно с этим происходит разжижение твердой и густой биомассы.
Результаты показали, что изолированные фрагменты свернувшейся крови, гнойной массы и серной пробки разрушаются полностью и превращаются в мутную коллоидную жидкость через 3–10 минут после инъекции в них теплого раствора 0,5–3 % перекиси водорода или питьевой воды, газированной углекислым газом. Полученные результаты легли в основу новых ушных капель, которые предназначены для ухода за ушами и для безопасного растворения серных пробок внутри наружного слухового прохода. Новые ушные капли представляют собой водный раствор, состоящий из 0,3–0,5 % перекиси водорода и 1,7–2,3 % натрия гидрокарбоната [18, 19, 20]. Кроме этого в опытах с густым гноем и кристаллами слезной жидкости (слезными камнями) было установлено, что растворы перекиси водорода и натрия гидрокарбоната в диапазоне концентраций 0,5–2 % способны эффективно растворять слезные камни. Полученные результаты легли в основу новых глазных капель, которые предназначены для ухода за глазами и для эффективного и безопасного растворения и удаления с кожи лица высохшего гноя и слезных камней. Новые глазные капли представляют собой водный раствор, состоящий из 0,5–3,0 % перекиси водорода, 0,5–2 % натрия гидрокарбоната и 0,5–2 % лидокаина гидрохлорида [1, 21]. Такие глазные капли растворяют сухую слезную жидкость и гнойную массу (слезные камни), устраняют симптомы конъюнктивита, а также обладают антислезоточивым действием. Показано, что уже через 5,0 ± 0,2 секунд (Р ≤ 0,05, n = 5) после орошения этими глазными каплями при 37 °С кожи вокруг глаз, «запачканной» гноем при блефароспазме, симптомы конъюнктивита исчезают, а высохший гной и слезные камни растворяются полностью. Раствор обеспечивает эффективное и безопасное промывание ресниц и кожи век и лица вокруг органа зрения при гнойном конъюнктивите и гнойном «склеивании» век.
Помимо этого, в моделях свищевых каналов было показано, что раствор 0,9–10,0 % натрия хлорида и 2,7–3,3 % перекиси водорода, содержащий двуокись углерода при избыточном давлении 0,2 атм, способен оказывать гейзероподобное действие и очищать каналы полностью за счет «выбрасывания» кверху всего содержимого [4, 21, 36].
Выяснено, что теплый раствор гидрокарбоната натрия и перекиси водорода обладает способностью растворителя гноя за счет щелочного ожога межклеточной коллоидной среды, катализируемого нагреванием и массированным внутритканевым холодным «кипением» («взрыванием»). При этом щелочной ожог межклеточной коллоидной среды размягчает сгусток за счет гидролиза белков и омыления жиров, ускоряемых за счет нагревания и массированного «взрывания» поверхностного слоя гноя на границе разделения сред пузырьками кислорода, освобождающегося из перекиси водорода под действием фермента каталазы.
Нами были проведены ультразвуковые исследования газированных растворов, влитых в разгерметизированные пластиковые и резиновые емкости. При этом была показана возможность расширения диапазона применения ультразвуковой визуализации жидкого содержимого. Показано, что появление пузырьков газа в растворе 3 % перекиси водорода, в растворе 3 % перекиси водорода и 4 % натрия гидрокарбоната, а также в воде из под крана, либо в растворе 0,9 % натрия хлорида или 4 % натрия гидрокарбоната при их газировании углекислым газом под избыточным давлением 0,2 атм., «делает» растворы более видимыми при ультразвуковом исследовании. Установлено, что наличие пузырьков газа в растворах обеспечивает визуализацию не только растворов по измененной их ультразвуковой плотности, но и практически каждого пузырька газа в них, а также направленность его перемещения в растворе. Кроме этого показано, что визуализируемая с помощью УЗИ направленность массового перемещения пузырьков газа в растворе позволяет контролировать, а изменение расположения полости в пространстве позволяет менять направленность перемещения пузырьков газа, а также раствора и жидкой коллоидной среды внутри полости [31, 35].
Таким образом, нагревание растворов различных лекарственных средств до + 42 °С, защелачивание до рН 8,4, введение 0,5–3 % перекиси водорода или углекислого газа под избыточным давлением 0,2 атм. превращает их в растворители гноя. Вливание таких растворителей в гной в соизмеримых объемах обеспечивает полное растворение густых гнойных масс до гомогенной жидкости через несколько минут взаимодействия.
Таким образом, физико-химические свойства (показатели качества) лекарств определяют характер их местного действия на вязкие биологические объекты. Придание одинаковых физико-химических свойств растворам различных лекарственных средств, а именно – нагревание до + 42 °С, защелачивание до рН 8,4 и введение перекиси водорода до 0,5–3 % или углекислого газа под избыточным давлением до 0,2 атм, превращает их в растворители гнойных масс, сгустков крови, серных пробок и слезных камней. Инъекции таких растворителей в указанные вязкие биологические объекты обеспечивает их разрушение, растворение и превращение в гомогенные текучие жидкости.
Нарыв
Общие сведения
Из всех обращений больных к хирургу 70% приходится на гнойные заболевания мягких тканей. Пациенты обращаются с инфекцией легкой и средней степени — фурункул, гидраденит, абсцесс или карбункул, называя эти состояния «нарыв». В большинстве случаев — это запущенные процессы из-за тактики «выжидания» или безуспешного самолечения. Большая часть пациентов обращается к хирургу на 4-6-е сутки после появления первых симптомов воспаления, что свидетельствует о несерьезном отношении к своему здоровью.
Википедия дает следующее определение: «нарыв (гнойник) — ограниченное скопление гноя в органах или тканях, возникающее при воспалении, вызванном гноеродными микробами». Гнойное воспаление чаще всего вызывают стрепто- и стафилококки, поражая не только кожу и подкожную клетчатку, но и органы брюшной полости и средостения. Высокая заболеваемость связана с повсеместным распространением стафилококков и стрептококков. Микробы проникают через кожу и слизистые оболочки, которые повреждены, размножаются и вызывают воспаление с формированием гнойного очага. Воспаление развивается при снижении защитных сил организма и чувствительности его к патогену.
Патогенез
В патогенезе гнойных воспалений имеет значение снижение антибактериальной резистентности, как общей, так и местной. Целостность кожи и бактерицидные свойства секрета потовых и сальных желез препятствуют внедрению гноеродной флоры. При нарушении этих условий развивается гнойно-инфекционное воспаление. Оно складывается из последовательных фаз. Начинается этот процесс с повреждения кожи, внедрения микроорганизмов и выброса в ответ медиаторов воспаления (гистамин, простагландин, серотонин и др.). В экссудативную фазу под воздействием гистамина жидкая часть плазмы и белки выходят в межклеточные пространства. В инфильтративную фазу ткани пропитываются лимфоцитами и макрофагами. В результате экссудации и инфильтрации повышается внутритканевое давление, что в значительно нарушает состояние тканей, обменные процессы в них и снижает устойчивость к воздействию микроорганизмов. Потом следует иммунологическая фаза — клеточный и гуморальный ответ.
Воспалительные инфильтраты имеют различный исход — это зависит от клеточного состава инфильтрата. Иногда инфильтраты рассасываются, но в большинстве случаев при лейкоцитарных инфильтратах высвобождаются лизосомальные ферменты, которые расплавляют ткани с образованием гноя — появляется гнойный очаг. В гнойном очаге со временем появляются участки размягчения и гнойник вскрывается самостоятельно или его вскрывают хирургическим способом. Завершается процесс репаративной фазой — образование и рост грануляционной ткани, которая заполняет образовавшийся дефект тканей в результате гнойного расплавления. При неглубоких поражениях на коже не остается следа, а при глубоких формируется рубец.
Классификация
По локализации гнойная инфекция бывает:
Наиболее часто встречается гнойная инфекция кожи и ее придатков (волосяные луковицы, сальные железы, ногти), а также подкожной клетчатки (очаг располагается под кожей). Локализация гнойных очагов может разной — на голове в волосах, на ухе или на губе.
Гнойничковые заболевания кожи — это наиболее распространенные дерматозы. Гнойные болячки на теле (пиодермиты) вызывают стафилококки и стрептококки. Наибольшая обсемененность стафилококками в складках кожи и подногтевых пространствах.
Стафилококковые поражения всегда связаны с сальной железой или потовой железой, волосяным фолликулом. Поражение распространяется вглубь, повышается местная и общая температура и образуется сливкообразный желто-зеленый гной. Стрептококковые поражения — это поверхностные гнойные поражения гладкой кожи, которые увеличиваются за счет периферического роста.
Остиофолликулит — самая легкая форма стафилодермии с поражением ткани возле стержня волос. Встречается у мужчин в зоне усов и бороды, имеет одиночный или множественный характер. Процесс начинается с появления маленькой красной папулы, на месте которой формируется желтый гнойник. Он через 3 дня покрывается грязно-желтой корочкой, которая отпадает с образованием остаточного розового пятнышка.
Фолликулит — воспаление фолликула волоса с образованием гноя. В отличие от остиофолликулита, болячки в данном случае окружены красным воспаленным валиком и болезненны. Через время образуется пустула, которая вскрывается и выделяется гной с образованием эрозии и корочки. Инфильтрат рассасывается или образуется рубец.
Фурункул — это воспаление луковицы волоса, сальной железы и подкожной клетчатки. Причина заболевания — стафилококковая инфекция. Чаще всего фурункулы образуются в местах, которые потеют, натираются или покрыты пушковым волосом (ноги, шея, лицо и область под мышками). Фурункул часто развивается из фолликулита.
Фурункулез — рецидивирующая форма фурункула. Есть местный фурункулез (высыпания на ограниченном участке) и диссеминированный (элементы разбросаны по всему телу). Хронический рецидивирующий фурункулез имеет вялое течение, периодически обостряется и плохо поддается лечению антибиотиками.
Карбункул — гнойно-некротическое воспаление многих волосяных фолликулов. Инфильтрат имеет большие размеры за счет вовлечения новых фолликулов и распространения воспаления в глубь. Образование резко болезненно, а вокруг волосяных фолликулов в центральной части развивается глубокий некроз.
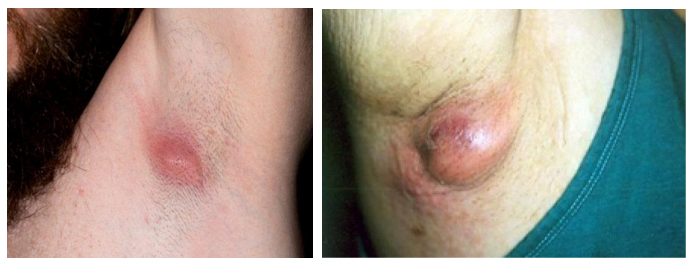
Гидраденит — воспаление потовых желез, протекающее с образованием гноя. Заболевание встречается в молодом возрасте, когда начинают функционировать апокриновые железы. Наиболее часто очаг образуется в подмышечной впадине, иногда — на соске, вокруг гениталий, пупка или заднего прохода.
Наиболее тяжелыми по течению являются следующие формы гнойных очагов:
Причины
Природа всех гнойно-воспалительные заболеваний — инфекционная. Они вызываются микроорганизмами грамположительными и грамотрицательными бактериями, аэробами и анаэробами, а также грибами.
Стафилококк — наиболее частый возбудитель заболеваний кожи и клетчатки (вызывает фурункул, абсцесс, карбункул, флегмону, гидраденит).
Наиболее значимые причины нарывов на теле:
Основные факторами, которые определяют развитие гнойного воспаления, являются:
Симптомы
Любое воспаление сопровождается краснотой, отеком, болью и повышением температуры. При гнойно-воспалительных заболеваниях любой локализации всегда образуется гной. Многих интересует вопрос, как выглядит он и какого цвета? Цвет и консистенция изменчивы и зависят от возбудителя, локализации и возможных примесей (например, крови). Обычно свежие гнойные выделения жидкие и потом они густеют.
Густой, сливкообразный бело-жёлтый или зеленый гной образуется при инфицировании стафилококками.
Стрептококковый гной жидкий, серовато-жёлтый и имеет неприятный запах. Гной, вызванный кишечной палочкой, зловонный, жидкий и имеет коричневый цвет. Из чего состоит гнойное отделяемое? Клеточный состав гноя различен и зависит от вида микроорганизма. В нем присутствуют глобулины и альбумины из сыворотки крови, микробные ферменты, лейкоциты, продукты распада тканей, гликоген, капельки жира и микроорганизмы. Какой на вкус гной? Обычно, никто специально его не пробует, но если гнойник образовался во рту и прорвался, то человек вынужденно пробует гнойное отделяемое — оно имеет сладковатый вкус.
Нарывы на лице
Чаще всего на лице бывает акне (угри), фурункулы или абсцесс. При фурункуле появляется болезненность и покраснение кожи вокруг волосяного фолликула. Инфильтрация тканей и пустула постепенно увеличиваются и сопровождаются резкой болезненностью. В центре фурункула через несколько дней формируется гной. После вскрытия виден гнойный стержень, отделяющийся вместе с гноем. На месте отошедшего некротического стержня образуется язва. По мере того, как вскрывается фурункул и отделяется стержень, уменьшается боль, стихает воспаление и рассасывается уплотнение. Постепенно язва заполняется грануляциями и рубцуется.
Фото фурункула и карбункула
Карбункул, который представляет собой воспаление сразу нескольких волосяных фолликул (скопление слившихся фурункулов), имеет большие размеры уплотнения и покраснения и более болезнен. Инфильтрат имеет шаровидную форму, а центр — синюшный цвет. Стадия «созревания» карбункула длится 10-12 дней. Состояние больного ухудшается — может быть высокая температура, головная боль, тошнота, слабость. Образовавшиеся гнойно-некротические массы приобретают темную окраску. Когда кожа прорывается, из многих мест выделяется зеленый гной и некротические массы. За счет объединения нескольких стержней в коже образуется большой дефект и часто образуется глубокая язва. После отторжения тканей и гноя состояние улучшается. На заживление глубокого дефекта требуется длительное время и на коже могут образовываться глубокие рубцы.
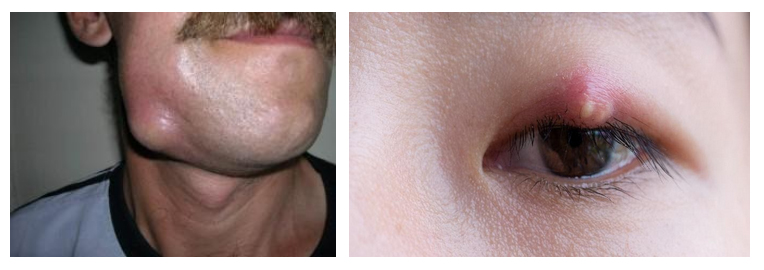
Гнойный абсцесс — более серьезное заболевание. Сначала абсцесс на лице представляет собой плотное, болезненное четко ограниченное образование. Если абсцесс расположен поверхностно, то кожа над ним красная и горячая. Jбразование абсцесса длится 7-8 суток. В центре за счет образования гноя и размягчения тканей определяется зыбление (флюктуация). При глубоких очагах флюктуацию определить трудно. Общее состояние больных нарушается.
У многих из нас был ячмень (медицинский термин гордеолум) — гнойное образование на веке, связанное с воспалением волосяного мешочка ресницы (также в процесс вовлекается сальная железа). Чаще встречается внешний ячмень. Начинается он с болезненности, покраснения и отека век. Через 2-3 дня формируется внешний ячмень у края века с желтым центром гноя. Больного беспокоит слезотечение и ощущение инородного тела. Через несколько дней гнойник вскрывается, боль и отек постепенно уменьшаются. Нужно помнить, что любое гнойное образование на лице и голове опасно тем, что возможно развитие тромбоза синусов мозга и гнойных очагов в самом мозге.
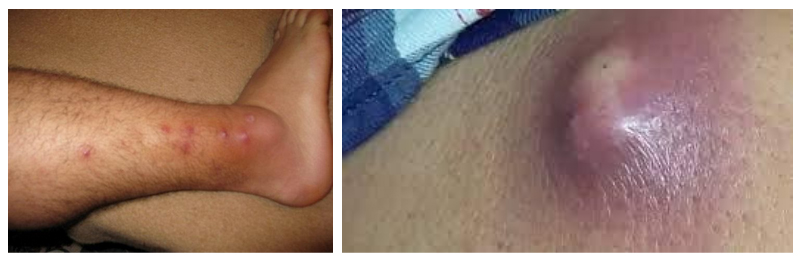
Гнойники на ногах
Поверхностные небольшие гнойные образования появляются после мелких травм и порезов, и они не влияют на общее состояние человека. Более серьезный нарыв на ноге, доставляющий неудобство, боль и сопровождающийся повышением температуры, связан с фурункулом или карбункулом.
Также на ноге могут быть множественные фурункулы (фурункулез), лечение которых представляет трудность, поскольку они постоянно рецидивируют. Гной под ногтем образуется при подногтевом панариции. Это заболевание связано с попаданием занозы под ноготь или с распространением кожного панариция. После травмы через несколько дней появляется под ногтем появляется и дергающие боли. Еще через несколько дней под ногтем скапливается гной, боль усиливается, повышается температура. При скоплении гноя врач отслаивает и вырезает ногтевую пластинку или на небольшом участке, или полностью.
Абсцесс молочной железы
При абсцессе грудной железы в тканях образуется полость, заполненная гноем. В 90% случаев абсцесс развивается в послеродовой период. Его возникновение связано с проникновением в молочную железу бактерий (стрептококк, кишечная палочка, протей или стафилококк). Они попадают в организм через трещины в соске, образующиеся при кормлении грудью. Одним из факторов развития абсцесса является застой молока, если женщина пренебрегает сцеживанием или вовсе отказывается от грудного вскармливания.
Как выглядит абсцесс? Нагноение молочной железы располагается поверхностно (подкожный абсцесс) или в глубине тканей (интрамаммарный и ретромаммарный абсцессы).
Фото субареолярного абсцесса
У женщины появляется пульсирующая боль, усиливающаяся при движениях (ходьба, бег, наклоны). Кормление ребенка становится невозможным из-за сильной боли.
Нарыв под мышкой
Он может быть обусловлен фурункулом или гидраденитом. При гидрадените образуются конгломераты с гнойным содержимым, выступающие над здоровыми тканями («сучье вымя» так называют это заболевание на бытовом языке). При вскрытии конгломерата формируются несколько свищевых ходов, однако некротические стержни, как при фурункуле, не образуются.
Гнойник на половой губе может быть связан с фурункулом большой губы и бартолинитом. При фурункуле первоначально образуется болезненное уплотнение, склонное к увеличению. Через несколько дней образуется гнойный стержень. Фурункул может самостоятельно вскрыться, но иногда требуется оперативная помощь.
Воспаление железы преддверия влагалища называется бартолинит. Бартолиновы железы расположены в месте перехода большой половой губы в малую. Воспаление вызывает выраженный дискомфорт и боль. Начинается заболевание с появления уплотнения (болезненная «шишка») с покраснением слизистой над ним. При проникновении инфекции внутрь железы происходит её гнойное расплавление и развивается гнойный бартолинит, который относят к абсцессу, поскольку полость железы заполняется гноем.
Анализы и диагностика
Как лечить нарыв
При первых признаках воспалительного очага (инфильтрация) можно предупредить гнойное воспаление. В стадии инфильтрации рекомендуют обработку уплотнения антисептиков, компрессы со спиртом, антисептиками, мазью Вишневского или ихтиоловой мазью. На этом этапе можно делать теплые солевые ванночки и физиотерапевтические процедуры (магнитотерапия, УВЧ, лазеротерапия, ультрафиолетовое облучение, иногда применяют электрофорез с антибиотиками). В настоящее время очень редко делают обкалывание инфильтрата новокаином с антибиотиками.
При воспалительных инфильтратах эффективно местное лечение кремом или мазью Фуцидин. Действующее веществ (фузидиевая кислота) при нанесении имеет высокую степень проникновения, поэтому отмечается хороший антибактериальный эффект. Через 2–3 суток уменьшается боль и местные проявления воспаления. На 4-5 сутки полностью устраняются боль, воспаление и значительно уменьшается размер инфильтрата. Поэтому своевременно начатое лечение в инфильтративной стадии сопровождается хорошим эффектом и предотвращает нагноение.
Приступая к лечению небольших вскрывшихся нарывов в домашних условиях, (например, фурункула или прыща), нужно помнить, что использование раствора фурациллина для обработки раны неэффективно из-за низкого его антимикробного действия. При выборе антисептиков для лечения предпочтительно применять универсальные препараты с широким спектром действия, которые будут активны в отношении смешанной флоры. К таким препаратам относятся Диоксидин, Хлоргексидин, Мирамистин или растворимый Фурагин. Последний выпускается в виде порошка и для приготовления 1% раствора 1 г растворяют в 90 мл горячей воды. Диоксидин активен против аэробных и анаэробных бактерий. Мирамистин имеет еще более широкий спектр действия.
Препаратом промывают рану и рыхло тампонируют. К антисептикам относятся также препараты йода — Йодовидон, Бетадин.
Может ли гной рассосаться сам? Если он уже образовался, обратное развитие невозможно, поскольку в ране поэтапно проходят все процессы. Что делать, если выделяется гной? Гнойную рану можно вылечить, если очистить ее от гнойного содержимого. Рана, например после фурункула, начнет заживать только в том случае, если убрать гной из раны. Но при этом нельзя насильно выдавливать его, поскольку это приведет к травматизации окружающих тканей и распространению гнойного воспаления.
Чем вытянуть гной из раны
Правилом лечения ран с гноем является применение гипертонического раствора, который по принципу осмоса из раны с низкой осмолярностью будет «тянуть» на себя гнойный экссудат. Поэтому, если гнойник «прорвало» нужно приложить бинт, смоченный в гипертоническом растворе натрия хлорида или сделать турунду из бинта и постараться ввести ее непосредственно в рану. Соляной раствор можно приготовить самим — на 90 мл горячей воды взять 10 г каменной соли и прокипятить, использовать остуженный раствор. Еще что приложить, чтобы вытянуть гной? Вместо гипертонического раствора для тампонирования ран используются мази на водорастворимой основе.
Мазь, вытягивающая гной
Применение мази с антибиотиком на жировой основе ухудшает состояние ран. Это связано с тем, что вазелиновая или ланолиновая основа затрудняют отток отделяемого из раны и не позволяют антибиотику проникнуть в глубь. Какая мазь лучше вытягивает гной? Для лечения гнойных ран нужно использовать мазь на полиэтиленоксидной основе. Вытягивает ли это вещество гнойное отделяемое? Полиэтиленоксиды обладают осмотическими свойствами, так как имеют большой вес молекул (1500 и 400). Они связывают экссудат и «отдают» его в повязку, жидкость испаряется, а молекулы ПЭГ снова присоединяют экссудат и извлекают его со дна раны.
Среди мазей на гиперосмолярной основе можно назвать:
Все мази ПЭО основе обладают осмотический эффектом и антимикробной активностью, поэтому их можно назвать «универсальная мазь от гноя». По эффективности воздействия эти мази равноценны. Гиперосмолярный эффект сохраняется 18 часов, поэтому можно делать перевязки раз в сутки и избавиться от гнойного экссудата. Считается, что эти мази удобнее и лучше использовать, чем гипертонический раствор, повязки с которым нужно делать каждые 3-4 часа. Это связано с тем, что повязка, пропитанная отделяемым из раны, теряет осмотическую способность и ее нужно менять. Широкий спектр активности этих мазей от гнойных нарывов и воспалений и их длительная осмотическая активность позволяет за 4-5 суток устранить гнойный процесс. При признаках перехода раны в третью фазу (появление грануляций) применяются мази, осмотическая активность которых незначительная (молекулярный вес 400) — Пронтосан, Аргосульфан, Бактробан, Фузимет. Нужно помнить, что местное лечение эффективно, если процесс локализованный и поверхностный.
Ферментативная очистка раны
При обширных ранах (карбункул, абсцесс) бывает недостаточно одних мазей на основе антибиотика, поскольку нужна еще ферментативная очистка раны. В таких случаях используют препараты с протеолитическими ферментами, которые ускоряют некролиз и оказывают противовоспалительное действие.
В фазе заживления подойдут все мази, содержащие метилурацил (Левомеколь, Метилурациловая мазь, Стизамет, Метуракол губка) и винилин. Мазь Метилдиоксилин является многокомпонентной (диоксидин + метилурацил + винилина и гидрофобная эмульсионная основа с наличием касторового масла). Композиция с эмульгатором и ПЭГ-400 в качестве основы мази позволила снизить осмотическую активность этого препарата до такого уровня, чтобы новая мазь не пересушивала молодую грануляционную ткань.
Сложнее удалить гной из закрытой раны. Обычно хирурги ждут стадии размягчения (флуктуации), а тогда проводят разрез и очищение раны. При небольших гнойных очагах многие задаются вопросом, что приложить, чтобы «прорвало». В домашних условиях для вытягивания гноя из закрытой раны применяется Ихтиоловая мазь и мазь Вишневского. Данные мази пользуются популярностью, о чем свидетельствуют отзывы. В медицинской практике они почти утратили свою значимость, как мази с антибактериальным действием, поскольку к их составляющим сформировалась резистентность (нечувствительность) микроорганизмов. Однако эти препараты могут применяться как бюджетные средства для раневых повязок.
Для чего применяется ихтиоловая мазь? Инструкция указывает на то, что это противовоспалительный и противомикробный препарат. Оказывает анестезирующее действие и ускоряет созревание фурункулов. К показаниям к применению есть указание на лечение фурункулов. Ихтиол имеет природное происхождение — смесь солей сланцевого масла, которое имеет специфический запах.
Для чего применяется мазь Вишневского? Линимент относится к антисептическим средствам, поскольку в его составе ксероформ и деготь, а также масло касторовое масло. Применяется препарат при воспалительных заболеваниях кожи — фурункул, абсцесс, раны, язвы, лимфаденит, лимфангит. На рану накладывают марлю, сложенную в несколько слоев и пропитанную линиментом.
Как лечить нарыв на пальце возле ногтя
Что делать, если только начинается воспалительный процесс около ногтей? На этой стадии помогут теплые солевые ванночки, компрессы с антисептиками и мазевые повязки (Левомеколь, Фузидин, Бактробан). Процесс на ладонной поверхности пальцев и нарыв на пальце возле ногтя с тыльной стороны протекает по-разному из-за различия в строении подкожной клетчатки. На тыле кисти гнойный экссудат распространяется по ровной плоскости, а на ладонной — стремительно распространяется в глубину, вовлекая сухожилия и кость.
При наличии нарыва на пальце, особенно при длительном гнойном процессе на пальце возле ногтя (область ногтевой фаланги), есть риск развития костного панариция. В этой зоне процесс быстро распространяется до кости и вылечить его самостоятельно не удастся. В связи с этим нужно не затягивать с визитом к врачу. Некрэктомия (удаление некротизированных тканей) — обязательное условие хирургического лечения панариция на пальце руки, а также флегмон кисти. В поликлинике выполняют удаление гнойников, расположенных поверхностно, например, поверхностные формы панариция. В случае глубоких форм панарициев больные госпитализируются.
Удаление нежизнеспособных тканей на пальцах выполняется при полном обескровливании — это достигается наложением жгутика на палец. Лечение после некрэктомии заключается в обработке антисептиками и заполнением раны полосками бинта с мазями Левосин или Левомеколь. Применение линимента по Вишневскому и ихтиоловой мази неприемлемо, поскольку на этом этапе они вызывают прогрессирование гнойного процесса.
На ноге чаще, чем на верхних конечностях, встречаются гнойные процессы. Ноги травмируются тесной обувью, часто возникают порезы при ходьбе без обуви. Если вы обнаружили припухлость и покраснение на большом пальце ноги, примите срочные меры, чтобы воспаление не развивалось дальше. Хирурги советуют делать теплые солевые ванночки с добавлением хозяйственного мыла, после чего прикладывать любую мазь с антибиотиком (Бактробан, Банеоцин) или антисептиком (Браунодин, Диоксидин). Такие процедуры нужно выполнять дважды в день, что поможет не допустить нагноения.
При инфекции легкой и средней тяжести лечение Бактробаном (крем или мазь) настолько же эффективно, как и лечение таблетками эритромицина и цефалексина внутрь. Местные антибиотики удобны для применения, поэтому при возможности выбора больные отдают предпочтение местному лечению. При местном лечении риск появления общих побочных эффектов минимальный. При приеме внутрь антибиотик действует на микрофлору кишечника, что влечет появление резистентных штаммов микроорганизмов, которые заселяют кишечник. При применении Бактробана устойчивость развивается медленно, а концентрация антибиотика в ране создается более высокая. При применении мази Эритромицина, Гентамицина и геля Клиндамицина местно развивается системное действие, поэтому наблюдается резистентность возбудителей. Если появился гной под ногтем и распространился под большей частью ногтевой пластины, то такое лечение будет неэффективным и необходимо обратиться к хирургу. Врач под местной анестезией удалит часть ногтя и очистит рану, после чего назначит перевязки.
Лечение абсцессов
Как лечить абсцесс в домашних условиях? Нельзя пытаться лечить абсцессы самостоятельно, поскольку гнойный процесс быстро распространяется, интоксикация нарастает и, если затянуть время, может развиться сепсис. При сформированном гнойном очаге (абсцессе) проводится радикальное вмешательство — вскрытие гнойника в хирургическом отделении. После вскрытия следует санация раны — удаление гноя и некротических тканей. Рану тампонируют марлей, пропитанной гипертоническим раствором, ежедневно делают промывание антисептиками, а для оттока содержимого вставляют перфорированный силиконовый дренаж. Помимо того, что местно назначается антибактериальное лечение врач дополнительно назначает антибиотики при абсцессе внутрь, поскольку патологический процесс находится глубоко в тканях и поражение занимает большую площадь. Если есть системные проявления инфекции (лихорадка, лимфаденопатия) также назначаются антибиотики внутрь. Это желательно делать с учетом чувствительности микрофлоры к антибиотикам.
Чаще всего применяются:
Цена вскрытия абсцесса зависит от его размера: вскрытие образования до 2-х см составляет 3 000 рублей, цена вскрытия образования более 2-х см — 5 000 рублей.
Народные средства от нарывов
Народные средства (лепешки с медом, лист капусты, сок алоэ, каланхоэ, подорожника) можно применять в комплексе с медикаментозным лечением и только при поверхностных гнойных очагах. При глубоких и обширных гнойных поражениях от этих средств нужно отказаться. Самым распространенным народным средством для вытягивания гноя является запеченный лук. Несмотря на простоту метода, многие по своему опыту утверждают, что печеный лук для вытягивания гноя — самое лучшее средство.
Как запечь лук для этой процедуры? Не имеет значения каким способом он запекался — можно в разрезанном виде запечь в духовке, можно на сковороде при небольшом нагреве газовой плиты, а можно в микроволновой печи. Главное, чтобы он стал мягким, податливым и его удобно было приложить к месту воспаления. Поверх луковицы накладывают пергаментную бумагу (кусок целлофана) и прибинтовывают. Носить повязку нужно постоянно, меняя луковицу, до получения результата.