Малоинвазивными методами что это
Начнем с того, что любые консервативные методы (медикаментозное лечение, компрессионная терапия) в лечении варикозной болезни играют только второстепенную роль. Если у человека имеются варикозно расширенные вены, их обязательно нужно удалять. Одним лишь консервативным лечением можно только уменьшить проявления варикоза. Тогда, как риск развития осложнений останется прежним. А то и вовсе будет увеличиваться по мере прогрессирования патологии.
К счастью, современная хирургия варикозной болезни характеризуется большим числом разнообразных методик. И это не только операции в традиционном понимании этого слова (то есть, вмешательства в организм пациента, предполагающие разрезы биологических тканей), но и инновационные малоинвазивные методы: эндовенозная лазерная коагуляция и склеротерапия.
Но, прежде чем мы перейдем к описанию малоинвазивных методик, несколько слов о комбинированной флебэктомии – классической операции по устранению варикозных вен, которая достаточно широко распространена в больницах всего постсоветского пространства.
Справедливости ради отметим, что в ряде случаев флебэктомия действительно является единственно возможным методом избавления пациента от варикоза – поэтому врачи так рьяно настаивают на своевременной диагностике варикоза (чем раньше вы обратитесь к врачу, тем выше шансы устранить патологический сосуд при помощи лазерного излучения или склерозанта). Пациенты, из безалаберности затягивающие с визитом в больницу, в большинстве своем, обречены на скальпель, общий наркоз и соответствующую послеоперационную реабилитацию.
Итак, комбинированная флебэктомия, как правило, состоит из трех этапов:
Таким образом хирурги нормализуют циркуляцию крови в конечности, но при этом сохраняют неизмененные венозные участки.
В числе характерных минусов традиционной флебэктомии называют достаточно большое число противопоказаний к ее проведению. Поскольку сама операция является инвазивной, она имеет высокий операционно-анестезиологический риск. При наличии у пациента сопутствующих патологий средней и тяжелой степени тяжести, хирург не станет рисковать и проводить оперативное вмешательство.
Кроме того, комбинированная флебэктомия характеризуется достаточно тяжелым реабилитационно-восстановительным процессом – по сравнению с малоинвазивными вмешательствами. В среднем, пациент проводит в стационаре порядка недели после операции.
Поскольку флебэктомия подразумевает выполнение разрезов биологических тканей пациента, следует понимать, что хирург будет накладывать швы. Современный шовный материал позволяет выполнить наложение косметических швов, однако определенные следы на коже все-таки останутся.
В числе возможных осложнений комбинированной флебэктомии называют:
Развитие данных осложнений, как правило, сопряжено с двумя факторами: во-первых, с высокой травматичностью операции, а во-вторых, с нарушением техники ее проведения.
Эндовенозная лазерная облитерация
В отличие от флебэктомии, выполнение эндовенозной лазерной облитерации (ЭВЛО) не требует разрезов биологических тканей. Но, вместе с тем, по эффективности этот инновационный метод практически не уступает традиционному оперативному вмешательству. По сути, роль скальпеля при выполнении ЭВЛО выполнят лазер, который, благодаря своему тепловому излучению, «запаивает» вену изнутри. Но обо всем по порядку.
Изначально методика устранения варикоза при помощи лазера получила широкое распространение на Западе – в Европе и США.
В числе первых специалистов России, которые опубликовали в научно-исследовательских трудах преимущества использования лазера во флебологии, был и научный руководитель Центра АНТИРЕФЛЮКС, доктор медицинских наук К. В. Мазайшвили. Так, 2010 году в свет вышло пособие «ЛАЗЕРНАЯ ХИРУРГИЯ ВАРИКОЗНОЙ БОЛЕЗНИ» под редакцией Константина Витальевича.
На сегодняшний день на базе Центра АНТИРЕФЛЮКС проводятся курсы усовершенствования врачей по специализации «Эндовенозная лазерная облитерация». Сотни хирургов со всей страны приезжают к нашим специалистам, чтобы перенять их навыки и мастерство. Высокая квалификация врачей АНТИРЕФЛЮКСа не оставляет сомнений. Это подтверждает огромное число благодарственных отзывов от излеченных от варикозной болезни пациентов.
Если говорить вкратце, то суть ЭВЛО заключается в следующем: хирург постепенно вводит лазер в просвет пораженного варикозом сосуда – и, проводя светодиод по ходу вены, добивается ее полной облитерации (закрытия просвета).
Под воздействием теплового излучения лазера в крови сосуда образуются микроскопические пузырьки пара. Кровь вступает в контакт с эндотелием вены, разрушая его белок. Благодаря повреждению сосудистых стенок, происходит их склеивание между собой. Таким образом, стенки вены «завариваются», и наступает полная окклюзия просвета варикозного сосуда.
После окончания процедуры на ногу пациента надевается компрессионный трикотаж, и он сразу же может вставать с кушетки.
Преимущества лазерной коагуляции перед другими видами лечения:
Кстати, выполнение ЭВЛО в Центре АНТИРЕФЛЮКС происходит амбулаторно. Это не только весьма удобно для пациента (нет необходимости в госпитализации), но и избавляет от риска развития госпитальной инфекции.
Кроме того, находясь в нашем Центре, пациент постоянно контактирует со своим врачом и имеет возможность задать любые интересующие его вопросы. В Центре АНТИРЕФЛЮКС отсутствует принцип «обезличенности» медицины, столь привычный для больниц с «большой проходимостью».
Наверняка многим знакома ситуация, когда выходишь в больничный коридор и в растерянности ищешь по всем кабинетам своего врача. А единственная возможность получить мало-мальски подробную консультацию – утренний обход, которого ждешь, как Манны небесной. Так, вот: в АНТИРЕФЛЮКСе вы с этим точно не столкнетесь.
Микропенная склеротерапия
Еще один малоинвазивный метод, о котором хотелось бы рассказать – это эхоконтролируемая микропенная склеротерапия. Данное вмешательство считается наиболее «щадящим»: облитерация просвета пораженной варикозом вены достигается за счет введения в вену микропенного склерозанта.
Под контролем УЗ-датчика хирург-флеболог пунктирует вену в месте ее варикозного расширения и вводит преобразованный в микропену склерозант (в разных клиниках используют склерозант различной концентрации – однако именно микропена позволяет наиболее быстро достичь облитируемого эффекта).
Введение склерозанта останавливается после того, как пена «доберется» до соустья сосуда (процесс продвижения пены по сосуду прекрасно виден на УЗ-мониторе). Затем хирург выполняет мануальные воздействия (массаж конечности) с целью скорейшей реакции склерозанта с эндотелием вены. Массаж выполняется вдоль проекции вены.
Далее на ногу пациента надевается эластичная компрессия – на срок от 3 до 5 суток (режим ношения компрессии определяется индивидуально). Сразу после проведения процедуры врач просит пациента прогуляться пешком в течение сорока минут – чтобы избавить глубокие вены от остатков склерозирующего вещества.
Характерные особенности и преимущества склеротерапии:
Одним из немногих противопоказаний к проведению склеротерапии является диаметр вены свыше 10 мм. В контексте этого факта еще раз обращаем ваше внимание на важность своевременного обращения к врачу: варикозные вены обычно расширяются постепенно – поэтому не так сложно захватить момент «до 10 мм».
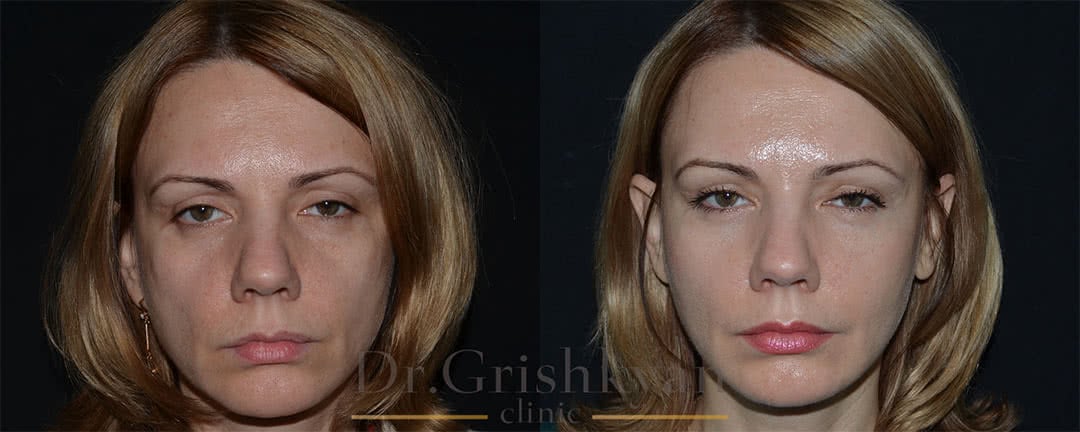
О малоинвазивных технологиях при лицевой пластике
Малоинвазивные или безоперационные технологии пользуются популярностью в сфере пластической хирургии, в особенности при контурной пластике лица. Такая популярность связана с тем, что малоинвазивная пластика предполагает отсутствие или минимум хирургического вмешательства — маленькие надрезы или проколы, непродолжительные по времени операции, а также минимум крови.
С помощью такой пластики возможно не только избавиться от возрастных и мимических изменений кожи лица, а также исправить и сами черты лица. Чаще всего пациенты обращаются в клиники для проведения различных эстетических коррекций, например, разглаживания морщин и носогубных складок, коррекции скул и овала лица. Поэтому в этой статье мы расскажем о процедурах, которые относятся к малоинвазивной пластике.
Биоармирование
Малоинвазивная пластика включает в себя такое направление как биоармирование. Проще говоря, это инъекции различных биологически совместимых наполнителей в подкожные слои тканей лица. Чаще всего такие инъекции еще называют филлерами. Они помогают восстановить ушедшие с возрастом объемы на лице, разглаживают морщины и визуально омолаживают кожу.
Филаментлифтинг
Помимо биоармирования к малоинвазивной хирургии относится еще и филаментлифтинг. Эта процедура направлена на подтяжку тканей лица или тела при помощи специальных био-рассасывающихся нитей. Нити вводят под кожу через небольшие разрезы и закрепляют на микроскопических крючках. Со временем от разрезов не остается и следа, а нити рассасываются. Однако на протяжении этого времени нити активируют клетки кожи под названием “фибробласты”, которые вырабатывают коллаген. Поэтому кожа лица становится более упругой и выглядит моложе.

Липофилинг (липомоделирование)
Липофилинг — это процедура по коррекции какого-либо участка лица посредством инъекций собственного жира пациента. Она почти безболезненна и не вызывает аллергических реакций после инъекций, ведь пациенту вводят под кожу его же биоматериал. В результате липомоделирование помогает сделать, например, скулы и нижнюю треть лица более четкой, или изменить форму и размер губ.
Имеются противопоказания, требуется консультация специалиста.
Современные малоинвазивные технологии в лечении патологии позвоночника
Дегенеративные заболевания позвоночника представляют одну из наиболее частых причин обращения к неврологу. Практически у всех таких пациентов на томограммах выявляются грыжи межпозвонковых дисков. Если в начальной стадии эффективно помогает лекарственная терапия, дополненная физиотерапией и мануальными методиками, то сдавление нервных корешков требует уже более серьезных лечебных подходов.
Лечение дегенеративного заболевания позвоночника предполагает преемственность и соблюдение принципа в медицине: от простого к сложному. Отсутствие полноценного успеха в консервативном лечении, как говорилось выше, обусловлено наличием сдавления нервных корешков. В случаях, когда межпозвонковая грыжа небольшая и лишь прикасается к корешку, вызывая при этом боль, могут использоваться малоинвазивные методики.
Вначале используется лечебная блокада с введением анестетика и стереоида. Здесь очень важно максимально адресно подвести лекарственную смесь. В случаях корешковых болей, лекарства нужно ввести в эпидуральное пространство непосредственно к нервному корешку. Это обеспечивает «контактное» воздействие лекарственной смеси непосредственно с корешком. Этот момент точного подведения иглы в эпидуральное пространство нужного уровня на нужной стороне должен обеспечиваться современным визуализационным оборудованием. Таким оборудованием является мультиспиральный компьютерный томограф. Томограф позволяет точно видеть структуры позвоночника, включая дужки позвонков, фасеточные суставы, эпидуральное пространство, дуральный мешок, межпозвонковое отверстие, иглу. При необходимости может быть введено контрастное вещество для подтверждения правильности нахождения кончика иглы. Однако, иглу нужно очень точно ввести через мягкие ткани, мышцы, чтобы ее кончик находился в нужном месте. Точность измеряется в миллиметрах. Точность попадания иглы в нужное место определяется правильным выбором места входа иглы на коже, правильным углом наклона иглы и отсутствием на пути прохождения иглы костных структур.
В клинике Северная в настоящее время имеются уникальные возможности для выполнения таких процедур. Они представлены не только современным компьютерным томографом, но и наличием уникального робота-ассистента «Максио», совмещенного с томографом. В чем уникальность? А в том, что томограф позволяет получить изображение позвоночника, а робот, основываясь на этих изображениях указывает и задает направление и глубину проникновения иглы. Конечно, все этапы делает врач нейрохирург: он на мониторе робота, который уже получил снимки пациента из томографа, выбирает место входа иглы и прослеживает траекторию для иглы, чтобы попасть в нужное место. Робот запоминает эту информацию, просчитывает глубину проникновения иглы.
Далее робот-ассистент устанавливает свою «руку» в нужном месте над пациентом и лазером указывает место вкола иглы. Кожа обрабатывается, анестезируется. В «руку» робота вставляется фиксатор для иглы. И по этому фиксатору врач нейрохирург вводит иглу, что обеспечивает точность попадания иглы в «мишень». Опять выполняется томография для контроля положения кончика иглы. Теперь можно смело вводить лекарственную смесь в зону «заинтересованного корешкового нерва». Адресная доставка лекарственной смеси обеспечена. Пациент встает со стола и после недлительного наблюдения со стороны лечащего врача отпускается домой. В клинике уже проведено несколько таких эпидуральных блокад с хорошим клиническим эффектом.
Второе достоинство использования комплекса «томограф-робот» это малоинвазивные операции удаления грыж межпозвонковых дисков. Аналогичным образом делается пункция диска. А затем в полость диска к межпозвонковой грыже вводится гидронож. После резекции грыжи можно проконтролировать ее удаление с помощью дискографии, выполненной на томографе. Следует заметить, что такая методика подходит только для грыж не превышающих 7 мм. Пациент может в этот же день уйти домой. На усмотрение врача может быть выполнена лазерная нуклеопластика пораженного диска.
Крупные же грыжи, секвестрированные требуют операции микродискэктомии с эндоскопической ассистенцией. В таких случаях требуется извлечение грыжевого секвестра, визуальный контроль за полнотой удаления грыжи, за сохранностью нервного корешка. Методика микродискэктомии, используемая в клинике Северная, предусматривает сохранение как мышц, так и костных структур позвоночника, что позволяет сразу активизировать пациента и вскоре выписать. Послеоперационный койко-день: 1.5-2 суток.
Использование комплекса «томограф-робот» обеспечивают точность выполнения таких малоинвазивных процедур, как вертебропластика при гемангиомах, метастатическом поражении позвоночника, компрессионных переломах при остеопарозе позвонков, при блокадах фасеточных суставов для лечения спондилоартроза. Все эти процедуры амбулаторные, выполняются под местной анестезией или под внутривенной седацией по желанию пациента.
Малоинвазивное лечение рака простаты
В настоящее время все чаще и чаще локализованный рак простаты диагностируется у мужчин молодого возраста. Перед урологами стоит сложная задача по выбору между тактикой активного наблюдения, которая нередко способствует развитию более агрессивной опухоли предстательной железы, и радикальными методами лечения, которые в свою очередь обладают некоторыми побочными эффектами. Таким образом, традиционный выбор между радикальной терапией и активным наблюдением не всегда хорош для мужчин молодого возраста с локализованным раком простаты. Это заставляет врачей искать малоинвазивные методики лечения рака простаты, позволяющие контролировать патологический процесс, особенно когда речь идет о старческом возрасте, когда выполнение радикального оперативного лечения невозможно по витальным противопоказаниям.
Криотерапия, высокочастотная ультразвуковая терапия (HIFU), фотодинамическая терапия и нано-нож – методы малоинвазивного лечения рака простаты.
Узнать о возможный вариантах лечения рака простаты вы сможете из этой статьи.
В данной статье, мы бы хотели описать возможные методики лечения рака простаты с наименьшей инвазией на организм пациента.
Малоинвазивное лечение рака простаты ассоциировано с меньшей частотой развития осложнений лечения, а также с более коротким периодом госпитализации и восстановления. Новейшие исследования свидетельствуют о том, что эффективность малоинвазивных методик лечения рака простаты сопоставима с традиционными, например, простатэктомией или радиационной терапией. Кроме того, малоинвазивное лечение может быть альтернативой радикальной простатэктомии для мужчин, у которых риск операции значительно превышает пользу, например, у пациентов с тяжелыми сопутствующими заболеваниями.
Преимущества малоинвазивного лечения рака простаты:
Недостатки малоинвазивного лечения рака простаты:
Криотерапия рака простаты
Криотерапия рака простаты заключается в замораживании раковых клеток до экстремально низких температур (-40 С°), выполняемом под контролем трансректального ультразвука. Впервые криотерапия выполнялась в 1961 году с использованием жидкого азота. Однако отсутствие надежного способа контроля над заморозкой тканей предстательно железы было ассоциировано с высокой частотой осложнений (ректоуретральные фистулы, недержание мочи, стриктуры уретры). Внедрение в повсеместную практику трансуретрального ультразвукового исследования позволило сделать методику криотерапии более управляемой и безопасной. В дальнейшем благодаря современным медицинским технологиям были разработаны новейшие аппараты и компьютерные установки, соединяющие в себе несколько функций и позволяющие сделать процедуру максимально безопасной.
Более подробную информацию о данной методике малоинвазивного лечения рака простаты вы сможете прочитать в статье: криотерапия рака простаты.
HIFU-терапия рака простаты
HIFU-терапия рака простаты – малоинвазивный метод лечения рака простаты, не требующий выполнения разреза или пункции кожи для доступа к предстательной железы. Высокочастотные ультразвуковые волны, излучаемые трансректальным датчиком, поглощаются тканями предстательной железы, в результате чего они нагреваются до 100 С° с развитием коагуляционного некроза. Ультразвуковые волны с большой точностью фокусируются исключительно на области простаты, что предотвращает повреждение рядом расположенных тканей, в том числе и стенки прямой кишки.
Впервые HIFU-терапия была проведена в 1994 году Мадербахером для лечения доброкачественной гиперплазии предстательной железы, и в 1996 году Гелетом, для лечения опухоли предстательной железы.
В настоящее время существует два вида аппаратов для проведения HIFU-терапии рака простаты: это Ablatherm (Edap-Technomed, Лион, Франция) и Sonablate (Focus Surgery, Индианополис, США). Каждая медицинская установка прошла ряд усовершенствований, что сделало лечение максимально безопасным. Существует ряд отличий в технике проведения HIFU-терапии: во время лечения установка Ablatherm доставляет запланированную врачом (еще до начала процедуры) энергию к простате, в то время как система Sonablate позволяет модифицировать в процессе процедуры интенсивность доставляемой к простате энергии, основываясь на изменениях в железе, регистрируемых с помощью УЗИ-датчика. Обе установки широко используются в клиниках Европы, Японии, США.
Более подробную информацию о HIFU-терапии, показаниях, методике проведения, побочных эффектах и осложнениях, вы сможете найти в статье: HIFU-терапия рака простаты.
Нано-нож при раке простаты
Технология нано-нож, или необратимая электропорация, была разработана в 2007 году командой биохимиков-инженеров США. В 2008 году нано-нож был одобрен Управлением по контролю над продуктами и лекарствами (США) для лечения рака почек, печени, легких и предстательной железы. Данная методика особенно полезна для терапии так называемого неоперабельного рака и опухоли, доступ к которой невозможен даже при других малоинвазивных методах лечения.
Работа нано-ножа основана на излучении электрического поля, которое целенаправленно и избирательно разрушает раковые клетки, нанося минимальный вред рядом расположенным здоровым тканям. С помощью специальных электродов к простате посылаются электро-импульсы (длительностью 100 микросекунд), которые создают электрическое поле с напряжением до 3000 вольт, что в свою очередь приводит к образованию микро-пор в стенках раковых клеток с последующим их разрушением (апоптозом). После лечения на месте разрушенных клеток появляются здоровые клетки предстательной железы.
Преимущества методики нано-нож:
Нано-нож в большинстве случаев помогает избежать развития таких осложнений, как импотенция и недержание мочи.
Недостатком методики необратимой электропорации является отсутствие данных о долгосрочных, отдаленных результатах лечения.
Малоинвазивная хирургия позвоночника
Малоинвазивная хирургия позвоночника
Малоинвазивная хирургия позвоночника
Малоинвазивная хирургия позвоночника приводит к гораздо меньшей травме и повреждению мышц, сухожилий, связок и суставов, а также костей позвоночника. Эта хирургия также дает возможность меньше повреждать и окружающие ткани.
Доступ к позвоночнику проводится с помощью небольшого разреза, через который вводится эндоскоп с камерой, которая подключена в свою очередь к микроскопу и изображение внутренних тканей визуализируется, что очень удобно для хирурга для проведения процедуры. Кроме того, некоторые хирурги могут использовать данные КТ или МРТ для просмотра 3D компьютерных моделей позвоночника их пациента, и корректировать данные инструментальных методов обследования с визуальными данными.
Кроме того, существуют заболевания, которые не всегда могут быть излечены с помощью малоинвазивных процедур, и включают некоторые случаи значительной дегенерации фасеточных суставов с выраженным стенозом, тяжелую степень сколиоза и необходимость резекции интраспинальных опухолей.
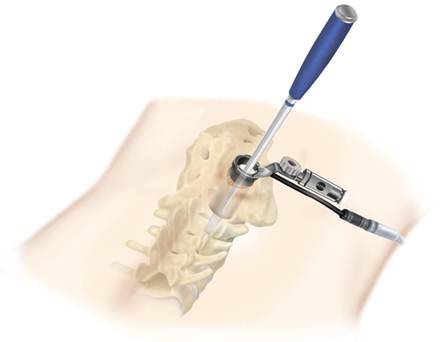
Необходимые разрезы при использовании эндоскопических методик, как правило, небольшие. Например, при малоинвазивной методике, которая называется баллонная кифопластика, требуются разрезы толщиной несколько миллиметров. Даже при такой операции как, спондилодез, при которой при стандартной операции требовались 4-6 дюймовые разрезы, теперь при использовании эндоскопических техник требуются всего ½-1 дюймовые разрезы.
Мышечные волокна при использовании малоинвазивной хирургии раздвигаются, а не разрезаются и мышцы после удаления инструментов возвращаются в свои позиции и полноценно функционируют. Это означает, что пациент испытывает меньшую боль и меньшее образование рубцов после проведения малонвазивной операции.
Специалисты, занимающиеся малоинвазивной хирургией позвоночника
Многие специалисты участвуют в лечении пациентов при использовании методов малоивазивной хирургии:
Показания для малоинвазивной хирургии позвоночника
Есть целый ряд заболеваний позвоночника, при которых показано малоинвазивная хирургия. Они включают в себя:
Заболевания, при которых малоинвазивная хирургия не показана
Некоторые состояния не могут в настоящее время рассматриваться для использования малоинвазивной хирургии. Это может быть связано с рядом причин, включая тяжесть состояния пациента и времени, необходимого для выполнения хирургической процедуры.
Например, у пациентов с выраженным вторичным стенозом из-за гипертрофии фасеточных суставов не может быть проведена малоинвазивная хирургическая операция, так как требуется задний доступ.
Виды малоинвазивных хирургических операций на позвоночнике
Следующие процедуры могут быть выполнены с использованием минимально инвазивной хирургии позвоночника:
Преимущества малоинвазивной хирургии позвоночника
Малоинвазивная хирургия позвоночника позволяет добиться более быстрого восстановления, и часто пациенты могут вернуться домой в тот же день после операции. Ранее, пациенты, после открытой хирургии позвоночника должны были оставаться в стационаре больницы 4-6 дней.
Потеря крови при малоинвазивной хирургии, как правило, значительно снижается и общая нагрузка на организм является менее выраженной. Кроме того, риск инфекции значительно ниже. Также гораздо менее заметны рубцы.
И самое главное, при меньшем повреждении тканей позвоночника потенциальные послеоперационные осложнения сведены к минимуму и вероятность повреждения нервов, как в краткосрочной перспективе, так и в долгосрочной значительно снижается.
Еще одним преимуществом малоинвазивной хирургии позвоночника является то, что такие операции могут проводиться пациентам, которым в силу определенных причин противопоказаны открытые хирургические вмешательства на позвоночнике.
Осложнения малоинвазивной хирургии позвоночника
Малоинвазивная хирургия позвоночника является технически сложной процедурой и основная причина осложнений это отсутствие достаточных навыков у оперирующего хирурга.