Малигнизация процесса что это
Пилородуоденальные стенозы являются следствием рубцевания при заживлении язвы или плотного инфильтрата в области активной язвы. С клиникой картины стеноза могут протекать также шмиденовские деформации желудка. Наиболее часто стриктура располагается в луковице двенадцатиперстной кишки или в области пилорического канала. В зависимости от степени нарушения эвакуации из желудка различают компенсированные и декомпенсированные стенозы.
Компенсированные стенозы характеризуются умеренным нарушением эвакуации (барий задерживается до 4—6 ч). Вначале может отмечаться даже ускоренная эвакуация из желудка. В этом периоде наблюдается усиленная перистальтика гипертрофированных мышц желудка. За счет этого, несмотря на сужение, хотя и значительно медленнее, желудок еще справляется с эвакуацией пищи. Клинически в этой стадии отмечаются тяжесть после еды в эпигастральной области, иногда видимая на глаз перистальтика. Из-за повышения давления в желудке н гнпермоторики нередко развивается картина недостаточности кардии (изжога, срыгивание пишей, отрыжка). Временами может наблюдаться рвота, но она еще не носит регулярного характера.
Заболевание можно заподозрить уже при опросе больного. Диагноз подтверждается рентгенологическим исследованием, при котором выявляются задержка эвакуации бария и гипермоторпка желудка. Важно тщательно изучить облаете» сужения, определить точное местоположение стриктуры, протяженность ее и по возможности, особенно при наличии выраженного болевого синдрома, указывающего па активную язву, постараться выявить ее.
Декомпенсированный стеноз характеризуется резким нарушением эвакуации из желудка (барии задерживается в желудке свыше 6 часов, в течение суток и более), резким расширением желудка, его атонией, значительным ухудшением общего состояния больных. Пиша в желудке застаивается: нередко в резко растянутом желудке содержится несколько литров застойного, зловонного содержимого, появляется отрыжка с запахом тухлых яиц. Больной жалуется на выраженную тяжесть в эпигастрии, отрыжку тухлым, регулярную рвоту, которая вначале возникает непроизвольно. Позднее, с нарастанием атонии желудка, больной сам вызывает рвоту. Натощак отмечается симптом «шума плеска». Вследствие потери большого количества жидкости, белка и солей больные быстро истощаются. Боли, которые наблюдались ранее, нередко стихают и превалируют симптомы нарушения эвакуации. В других случаях, когда стеноз обусловлен язвенным инфильтратом, болевой синдром может быть резко выражен. Отмечаются сгущение крови, снижение содержании хлоридов и калия в крови, развивается ацидоз. Диурез уменьшается. Кислотность желудочного сока при рП-метрнн обычно повышена.
В терминальной стадии наступают резкое обезвоживание и истощение (кахексия), развивается тяжелый энтероколит, который проявляется диареей, дерматитом, деменцией. В некоторых случаях из-за потери кальция может разниться тетания. Прогноз в таких запущенных случаях определить весьма сложно, но все же благодаря современным реанимационным мероприятиям ряд больных удастся вывести из крайне тяжелого состояния и успешно оперировать.
Обычно диагноз легко установить клинически, исходя из симптомов нарушения эвакуации из желудка и клиники язвенной болезни в анамнезе. При рентгенологическом исследовании определяются нарушение эвакуации из желудка, расширение и атония его. Дифференциальный диагноз следует проводить со злокачественной опухолью, в пользу которой могут говорить короткий анамнез и отсутствие в прошлом классической клиники язвенной болезни. Диагноз уточняют при гастроскопическом исследовании.
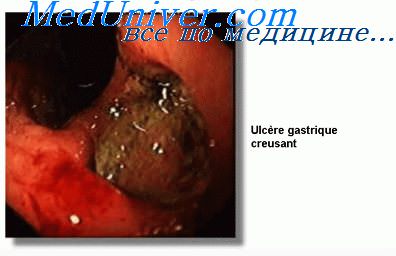
Малигнизация язвы
Язвы желудка в 15—20% случаев подвергаются раковой дегенерации. Особо неблагоприятны в этом плане язвы большой кривизны и препилорического отдела желудка. Около 90% язв большой кривизны оказываются злокачественными. Малигнизации чаще подвергаются каллезные язвы у больных старше 40 лет. Язва диаметром более 1,5 см должна рассматриваться как потенциально злокачественная. Малигнизация чаше начинается в крае язвы, реже со дна се.
Совершенно надежных признаков раковой дегенерации нет. Отчетливые симптомы ее, как правило, появляются слишком поздно. И все же некоторые признаки могут помочь врачу установить озлокачествление язвы, во всяком случае заподозрить его и подвергнуть больного тщательному обследованию: 1) локализация язвы (язвы большой кривизны, препилорические и кардиальные следует считать потенциально злокачественными н особенно тщательно обследовать подобных больных); 2) диаметр язвы более 1,5 см; 3) длительный язвенный анамнез; 4) доказанное снижение желудочной кислотности. Последний признак следует принимать во внимание только в том случае, если исследование желудочного сока проведено достаточно надежными способами (рН-метрия, фракционное исследование). Важным указанием на возможность малигнизации служит изменение характера болевого синдрома, которое обычно проявляется исчезновением его периодичности и постоянными тупыми болями. Иногда боли почти полностью исчезают. Во всяком случае следует принимать во внимание любое изменение характера привычных болей, что больные обычно отмечают достаточно отчетливо. Неэффективность 4—6-недельного курса интенсивного лечения также должна вызывать подозрение на малнгнизацию.
Необходимо помнить, что ликвидация язвенной ниши, устанавливаемая при контрольном рентгенологическом исследовании, может наступить вследствие заполнения ее растущей опухолью.
Начальные признаки малигнизации рентгенологически уловить практически не удается. Рентгенологические признаки (подрытость краев язвы, инфильтрация, дефект наполнения) появляются позже. Ведущее значение в диагностике начальной стадии малигнизации принадлежит гастроскопии с биопсией. Для исследования надо брать кусочки ткани из нескольких мест язвы, помня о том, что малигнизация может начинаться в какой-либо одной точке. Отрицательный ответ биопсии еще не означает, что малигнизации нет, поскольку пораженный участок может не попасть в зону биопсии. Если клинически, рентгенологически и эндоскопически у такого больного все же невозможно исключить озлокачествлеиие, эндоскопию и биопсию следует повторить. Если и после повторного исследования остаются сомнения, больного следует оперировать, так как не только доказанная малигнизация, но и обоснованное подозрение на нее служит показанием к оперативному вмешательству. Только такой подход позволит избежать роковых ошибок.
Малигнизация
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Малигнизация – отклонение развития клетки организма человека, обусловленное обретением тканевого материала нормальной или патологически преобразованной структуры.
В основе этого явления лежит сбой в процессе реализации генетически обусловленной программы формирования специализированного фенотипа клеток, а так же активизация разрастания ткани организма путем размножения клеток делением.

Причины малигнизации
Несмотря на упорные многолетние исследования, на сегодняшний день лекарства, способного победить рак, не существует. И немалая доля в отсутствии решения приходится на неустановленность причин, по которым происходит дезинтеграция и дедифференцирование здоровых клеток.
Каковы же предполагаемые причины озлокачествления? На сегодняшний день насчитывается множество различных гипотез, но доподлинного подтверждения ни одна из них, пока, не нашла. Ясно только, что наступает определенное сочетание неблагоприятных факторов, которое и запускает процесс перерождения.
Предположительно, причины малигнизации делят по направленности воздействия:
Естественно, это не полный список предполагаемых причин, из-за которых наблюдается озлокачествление клеток, ведущих за собой такие страшные последствия.

Малигнизация клеток
Малигнизация клеток – это автономно прогрессирующий процесс появления в человеческом организме раковых новообразований, путем перерождения в них здоровых клеток, либо уже патологически измененных клеток, но доброкачественного характера. Перестройке подвергается вся структура перерождаемой клетки, она активно начинает разрастаться. На начальном этапе больной не испытывает дискомфорта, даже не догадываясь о своем заболевании. На данном этапе затруднена и диагностика патологии.
В большинстве своем, озлокачествлению подвержены структуры, отягощенные эрозиями, язвенными поражениями, а так же полипами и опухолями доброкачественного генезиса. Процесс злокачественного перерождения клеток является нерегулируемым и необратимым, создавая все новые очаги поражения (метастазы), что способствует стремительному росту процента летальных исходов.
Причина такого сбоя может быть как генетического характера, так и связанная с внешними и внутренними факторами. Купирование ранних стадий заболевания, делает дальнейший жизненный прогноз достаточно благоприятным.

Признаки малигнизации
Во многом, симптоматика заболевания зависит от места локализации патологии. Раковые клетки, поражающие определенный орган, дают симптоматику поражения данного места. Но существуют признаки малигнизации, которые сродни каждой патологии:
Малигнизация полипа
Например, при единичных наростах, диагностируемых в толстой кишке, озлокачествление полипа составляет два – семь процентов. В случае скопления полипов, процесс перерождения встречается гораздо чаще и достигает 95%. Если же диагностирован папилломатоз, являющийся симптоматикой синдрома Тюрко, уровень перерождения – 100%. Исходя из этого, врачами выработана своя тактика лечения, которая и зависит от принадлежности полипов к тому или иному типу.
За редким исключением, полипы всех категорий подлежат иссечению и тщательному гистологическому исследованию. Инновационная эндоскопическая аппаратура дает возможность осуществлять данную процедуру быстро и безболезненно, в условиях поликлиники.
В случае обширного поражения папилломатозом (полипозом) кишечника, когда уровень перерождения обозначается как 100%, медиками назначается классическая полосная операция, предполагающая резекцию части пораженного кишечника с последующей восстановительной пластикой.
Малигнизация язвы желудка
Не редки случаи (от 3 до 15%) перерождения язвенных патологий желудочного тракта в раковые опухоли – этот процесс и называют малигнизация язвы желудка. На сегодняшний день досконально не известны причины, катализирующие развитие рака, но множественные исследования с большой долей вероятности позволяют констатировать неправильное питание, бедное овощами и фруктами, употребление большого количества жареной, копченой пищи, а так же наследственная предрасположенность.
Симптоматика озлокачествления язвы желудка такова:
Диагностируют злокачественное перерождение данного органа теми же методами, что и в случае с язвой желудка.
Малигнизация аденомы
Уже изначально аденому относят к настоящим опухолям. По статистике их раз в 16 реже диагностируют чем, например, констатируют диагноз гиперплазиогенные полипы или фовеолярная гиперплазия. Но озлокачествление аденомы, в зависимости от места ее локализации, встречается в широком процентном диапазоне – от 6 до 75%. Например, у больных, страдающих на рак желудка, озлокачествление аденомы наблюдается в 29 – 59 случаях из ста. Во многом процесс перерождения зависит от размера новообразования.
Наиболее опасными в смысле трансформации являются новообразования диаметром более двух сантиметров. Исходя из этого, можно утверждать, что проведенная эндоскопическая полипэктомия небольших полипов способна снизить процент малигнизированных аденом.
Малигнизация невуса
Родинка на лице может придать шарма ее обладателю, а может обезобразить. Но с медицинской точки зрения, обладатель невусов является потенциальным претендентом на развитие меланомы кожи, пожалуй, самого опасного ракового новообразования. Риск перерождения тем больше, чем значительнее количество родинок на теле человека. Во многом злокачественное перерождение невуса зависит и их формы. Риск перерождения больше у тех новообразований, которые имеют выступающую над поверхностью кожного покрова форму.
Катализатором озлокачествления невуса может стать:
Наиболее подвержены озлокачествлению два типа невусов: врожденные и диспластические. При стечении определенных факторов, малигнизация показывает 100% перерождение клеток в злокачественные опухоли, особенно это касается диспластических невусов.
В связи с тем, что в половине случаев меланома перерождается из невусов – их рассматривают как предраковые новообразования. Поэтому онкологи рекомендуют, по возможности, удалить все выпуклые невусы на теле.
Малигнизация папилломы
На сегодняшний день известно около 70 видов вируса папилломы человека, среди которых наблюдаются и те, которые обладают высокой предрасположенностью к онкологии. Попадая в организм человека, провоцируется малигнизация папилломы. То есть папиллому так же можно назвать предраковым образование, при определенных условиях провоцирующих развитие рака кожи. Хотя онкогенез папилломы и происходит достаточно редко.
Записаться на осмотр к дерматологу должна заставить следующая симптоматика:
Озлокачествление папилломы связывают с ростом активности вируса папилломы человека. Причинами, провоцирующими эту активизацию, называют гормональные сбои в организме, воспалительные процессы хронического характера, подавление иммунитета. Определить причину патологии сможет только врач. Пройдя необходимое обследование, можно выявить признаки раковых преобразований. Только после этого онколог сможет назначить необходимое лечение. Обычно доктор рекомендует в срочном порядке удалить и доброкачественные и малигнизированные папилломы.
Малигнизация узла щитовидной железы
Обнаружение в процессе обследования доброкачественных образований на щитовидной железе побуждает доктора более внимательно относиться к такому пациенту. С этого момента он должен находиться под постоянным медицинским контролем. Ведь такие опухоли могут расти, увеличивая давление на близлежащие органы, что существенно сказывается на их работе. Хоть и незначительна, но существует вероятность озлокачиствления узлов. Озлокачествление узла щитовидной железы выявлена лишь у 5% пациентов, тогда как вообще узлы на щитовидке находят у 95% населения. Но даже такого незначительного процента перерождений достаточно, чтобы не выпускать пациента из поля зрения онкологов, хотя малигнизация узла щитовидной железы большинством оппонентов и отрицается.
Малигнизация миомы
Миома – это уже доброкачественное новообразование, культивирующее на слизистой матки, и состоящее из мышечных волокон или соединительных тканей. Достаточно сильно миома колеблется и в размерах: от нескольких миллиметров до размера кулака взрослого человека. Преимущественно данная патология встречается в лоне матки, меньше на шейке матки. Реже встречаются одиночные миомы (они «любят» соседство себе подобных).
Причиной развития миомы у женщины, гинекологи называют:
Структура миомы неоднородна и их патологичность достигает 75 %, но лишь один процент из них подвергается озлокачествлению.
Малигнизация миомы матки
Миому матки относят к доброкачественным новообразованиям. Данное заболевание составляет треть всех гинекологических заболеваний и обнаруживается в основном у женщин от 30 до 45 лет. Морфологическая неоднородность структур миомы делит ее на три формы:
Малигнизация эпителия эндометрия
Гипертрофия эндометрия (утолщение) развивается за счет увеличения объемов межклеточных структур, количественного и размерного роста клеточного эпителия железистых и соединительных тканей. Гипертрофические изменения и приводят к гиперплазии эндометрия. Наиболее опасным осложнением развития данной патологии является малигнизация эпителия эндометрия, то ест его озлокачествление.
В зависимости от возраста женщины, тяжести ее анамнеза и темпов развития заболевания, озлокачествление эпителия эндометрия проявляется в 1 до 55 случаев из ста.
К гиперплазии эндометрия могут привести:
Малигнизация родинки
Меланома или рак кожи – это результат озлокачествлевания доброкачественного образования (родинки) или малигнизация родинки. Причиной данного процесса считают стремительный неконтролируемый рост меланоцитов в кожных структурах человека. В норме меланоциты производят пигмент меланин, который отвечает за темный оттенок кожи. Под воздействием прямых солнечных лучей выработка этого пигмента усиливается, кожа приобретает темный оттенок (загар). Меланин является защитой организма от солнечного излучения. Превышение меланина в определенном участке кожи и образует родинку.
Раковая меланома – это наиболее тяжелый случай онкологического заболевания кожи. При несвоевременном удалении злокачественной родинки, раковая опухоль начинает очень быстро метастазировать.
Наибольший риск озлокачествления родинки:
Зачастую злокачественная меланома возникает в области родинки (хотя может поразить и любой другой участок кожи). Злокачественное перерождение родинки можно наблюдать и визуально:
Малигнизация эпителия шейки матки
Эндометрий шейки матки – наиболее частая область локализации злокачественных новообразований репродуктивной системы женщины. Малигнизация эпителия шейки матки происходит путем преобразования элементов многослойного плоского эпителия, либо клеток железистой эпителиальной ткани, устилающих полость цервикального канала.
Обычно процессу озлокачествления эпителия шейки матки предшествуют другие болезни органов малого таза:
Все эти заболевания, при сложившихся условиях способны озлокачествливаться, перерождаясь в рак шейки матки.
Диагностика малигнизации
Способы распознания озлокачествления в различных органах человека несколько отличны, но все же существуют какие-то устоявшиеся методики, с помощью которых и ведется диагностика малигнизации.

Подозрение на малигнизацию
Диагностические критерии, вызывающие подозрение на малигнизацию при разной ее локализации несколько разнятся:
К кому обратиться?
Лечение малигнизации
Однозначно описать лечение малигнизации достаточно проблематично в связи с широкой морфологией и «географией» поражения. Ведь человек может долгие годы жить с родинками и папилломами, не чувствуя дискомфорта. В этом случае никакого лечения не требуется, но если есть подозрение или диагностировано озлокачествление образования, его необходимо удалить. Таких современных методик достаточно много. Один из наиболее эффективных методов – это удаление новообразований путем их выжигания (лазерная терапия, криодеструкция, электрокоагуляция и другие).
Магализированные новообразования однозначно подлежат удалению. Лечение малигнизации – это лечение непосредственно того органа, клетки которого начали озлокачествляться. Методы удаления новообразований различны и применяются в зависимости от их большей эффективности в том или ином случае.
Например, протокол лечения в случае озлокачествления язвенной болезни желудка идентичен курсу лечения рака желудка. Даже в случае отсутствия однозначной симптоматики озлокачествления язвенных структур в рак, хирургическое вмешательство все равно показано. В данном случае онкологи пользуются простым медицинским постулатом: чем глубже и обширнее поражение, чем больше возраст больного, чем ниже уровень кислотности желудочного сока, тем меньше времени до эффективного оперативного вмешательства.
Профилактика малигнизации
Для того чтобы избежать или хотя бы диагностировать патологию на ранних сроках развития, необходима профилактика малигнизации.
Придерживаясь этих несложных правил можно, если и не предотвратить озлокачествление здоровых или доброкачественных клеток, то, хотя бы диагностировать ее на ранней стадии перерождения.
Прогноз малигнизации
Применение современных методов диагностики и лечения онкологических заболеваний делает прогноз малигнизации более благоприятным. Важным для его оценки является локализация патологии, степен злокачественности, временной фактор ее обнаружения. Не последнее место в прогнозе на будущее занимает возраст пациента, а так же его общее состояние здоровья.
После своевременного удаления перерожденной папилломы или невуса, человек может долго и счастливо прожить до глубокой старости. В случае же озлокачествления язвы желудка, тут прогноз не менее оптимистичен, но качество жизни страдает. При этом не стоит забывать, что если не провести своевременной диагностики и лечения, результат один – летальный исход.