Аллергические реакции
Аллергия – патологический процесс, проявляющийся сверхчувствительной реакцией иммунной системы на попадание в организм вещества, к которому сформировалась сенсибилизация при первом взаимодействии. Она проявляется в младенчестве и детстве, и исчезает с возрастом (либо не исчезает), или настигает уже взрослого человека. Патология может незначительно влиять на пациента или серьезно отравлять повседневную жизнь – зависит от аллергена.
Аллергическая реакция выражается резью в глазах, насморком, крапивницей, респираторными проблемами и набором прочих симптомов. В качестве аллергена выступает все от вдыхаемой пыльцы трав до металлов, красителей, лекарственных препаратов, продуктов питания, ядов насекомых, бытовой химии.
Этиология
Гиперчувствительность выражается в повышенном отклике иммунитета на не представляющее для него угрозы вещество. Классификация аллергических реакций включает 5 типов гиперчувствительности, которые делятся на две подгруппы:
В приведенных аббревиатурах «Г» означает «гиперчувствительность». В первую подгруппу входят типы аллергических реакций 1, 2, 3, во вторую группу 4 и 5.
При анафилактическом типе при первом взаимодействии с веществом образуется IgE. IgE – антитела, прикрепляющиеся к тучным клеткам и базофилам. Когда вещество еще раз попадает в тело, эти клетки чрезмерно активируются. В результате возникают риниты, поллиноз, дерматит, крапивница, бронхиальная астма и другие.
Следующий (второй) тип – цитотоксический, в нем участвуют антитела IgG и IgM, которые провоцирует антиген с клеточной мембраны. В качестве аллергенов воспринимаются собственные клетки тела, изменившиеся под воздействием, например, после введения определенных лекарств или воздействия паразитов, бактерий, вирусов. После обнаружения антигена на мембране клетки, последняя разрушается одним из трех возможных способов. Эти процессы проявляются лейкопенией, гемолитической анемией, тромбоцитопенией.
Третий тип – иммунокомплексный. Происходит развитие с участием IgG и IgM. Иммунные комплексы антиген-антитело с большим количеством антигенов образуются в тканях или кровотоке и задерживаются там, впоследствии при определенных условиях вызывая воспаление. Примеры –конъюнктивиты, дерматиты, сывороточная болезнь, ревматоидные артриты.
Четвертый тип – возникает при взаимодействии антигена и Т-лимфоцита, которое провоцирует воспаления. Эта реакция замедленная, поэтому проявления видны только через 1-3 суток. Они затрагивают кожу, дыхательные органы и ЖКТ, но возможен отклик со стороны любых тканей.
Пятый тип – это клеточно-опосредованные реакции, аутосенсибилизация, вызываемая антителами к антигенам клеточной поверхности. Реакция опосредована сенсибилизированными Т-лимфоцитами. В качестве примера можно привести чрезмерную активность щитовидки при болезни Грейвса.
Причины увеличения количества пациентов с аллергией
Рост заболеваемости аллергией особо заметен в последние несколько десятков лет. Выделяют две основные причины такого развития событий, о которых мы подробнее поговорим ниже – растущий уровень гигиены и усиленное использование химической продукции.
Гипотеза гигиены выдвинута британским эпидемиологом Дэвидом Стрэченом. Согласно ей, регулярное ограждение себя от возбудителей инфекций путем чрезмерного соблюдения гигиенических принципов предотвращает взаимодействие с антигенами, которые должны «натренировать» иммунную систему.
Иммунная система запрограммирована реагировать на угрозы извне, и ими в отсутствие реальных патогенных возбудителей становятся безобидные вещества из пищи или воздуха. Теория в частности подтверждает тот факт, почему в многодетных семьях аллергии возникают реже, чем в семьях с одним ребенком.
Она имеет подтверждения:
Гипотеза не подтверждена и не опровергнута на 100%. Исследования в этой области продолжаются.
Гипотеза растущего использования товаров химпромышленности указывает на то, что химические продукты нарушают функции эндокринной и нервной системы. У этого принципа есть доказательства и опровержения. Не все люди в одинаковой степени подвергаются воздействию этого фактора. Внезапное появление аллергии никак не связано с состоянием здоровья человека.
Виды реакций по МКБ
Существует документ, в который входят признанные мировым сообществом болезни, он называется Международный классификатор болезней (МКБ). Аллергические реакции в МКБ обозначены под цифрой 10, а конкретные проявления имеют более частные коды в виде букв и чисел в промежутке 00.0 – 99.9. Входящие сюда виды аллергических реакций перечислены ниже.
L23 – контактный дерматит
Он входит в ГЗТ – кожные проявления появятся примерно через 2 недели после контакта. Запустить клеточный ответ иммунитета могут более трех тысяч аллергенов. Пациенты реагируют на металлы, лекарства, консерванты, компоненты косметики, красители и т.д.
Различаются хронические и острые аллергические реакции. Для развития первых необходим постоянный контакт (характерно для людей, работающих с опасными соединениями), для последних –единичный.
L50 – крапивница аллергическая
Код крапивницы, которая проявляется в результате ответа на аллерген – L50.0. Согласно статистическим данным от ВОЗ по меньшей мере 90% людей сталкивались с высыпаниями.
В острой стадии проявляются следующие аллергические реакции на коже:
Если острую стадию не удается купировать за 1,5 месяца, она может перейти в хроническую. На этой стадии добавляются психологические проблемы, нарушения сна, проблемы в общении с людьми, стыдливость и страх.
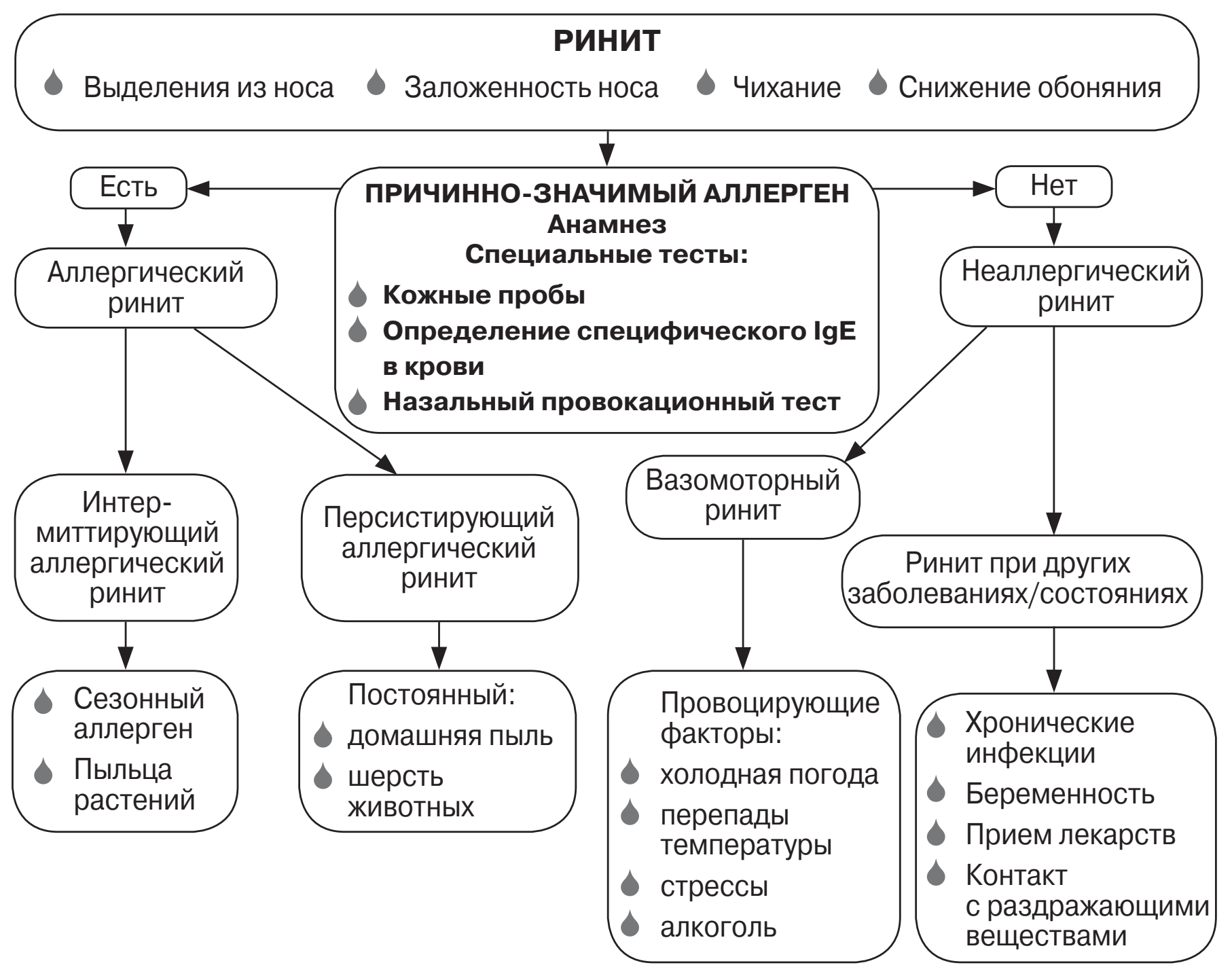
J30 – ринит аллергический
В группу включены несколько кодов в зависимости от аллергенов, которые вызывают проявления. Они маркированы буквой J и цифрами:
Проявления ринитов знакомы всем – чихание, выделения из носа, отечность, сложности с дыханием. Если к этим симптомам добавляется кашель – возможно развитие астмы.
K92.8 – дисбактериоз
Учёные отмечают прочную связь между дисбактериозом и аллергиями, которые могут провоцировать друг друга. Проявления аллергического дисбактериоза неспецифичны, поэтому при появлении симптомов необходимо обратиться к врачу (иногда они указывают на инфекционное заболевание или отравление):
Диарея – более серьезная проблема для ребенка, нежели для взрослого. Обезвоживание и накопление токсических веществ особенно негативно влияет на детский организм. При появлении затяжной диареи у ребенка посещение врача обязательно.
T78 – неклассифицированные неблагоприятные эффекты
Эффекты, возникающие под воздействием аллергенов, имеют свои коды – 0, 1, 2, 3, 4, 8, 9. Например, под цифрой «0» обозначен анафилактический шок от продуктов питания, под цифрой «2» – неуточненный анафилактический шок, «4» – неуточненная аллергия.
Стадии развития аллергии
Медицинская классификация предусматривает 3 стадии аллергических реакций:
Отдельно выделяется четвертая стадия – клиническая.
В целом иммунный ответ, выраженный в аллергических реакциях, вызывает поражение собственных клеток. Однако и в этом случае организм воспринимает этот факт, как защитную реакцию.
Наиболее распространенные виды аллергических реакций
Пищевые продукты часто становятся причиной аллергий. К ним относятся орехи, морепродукты, яйца, молоко, бобы, злаки, цитрусы, мед. Чтобы избежать аллергии, достаточно контролировать питание и избегать вызывающих аллергию продуктов.
Ряд аллергенов находится в воздухе и провоцирует систему после вдыхания. Это пыльца (поллиноз), пыль и клещи, обитающие в ней, частички животного эпителия.
Еще одну группу включают аллергены, вызывающие отклик после соприкосновения с кожей – латекс, бытовая химия, металлы, красители и т.д.
Аллергическая реакция на лекарства проявляются на пенициллины, сульфаниламиды, салицилаты, анестетики. Частично она выражается в токсико-аллергических реакциях (ТАР). Они имеют иммунные и не иммунные механизмы и проявляются четырьмя степенями тяжести. В зависимости от степени меняются показатели лихорадки, наличие/форма поражения слизистых и кожи, систем, органов, ЦНС, крови.
Диагностика аллергии в клинике НИАРМЕДИК
Задача аллергика установить вид аллергена, получить рекомендации по экстренным мерам реагирования на ситуацию с обострением аллергии, интегрировать в жизнь профилактические мероприятия. В клиниках сети проводят необходимые тесты и анализы для установления причины, типа, тяжести реакции и аллергенов, ее запускающих и разрабатывают план рекомендаций, либо план лечения.
Мы используем современное оборудование и новейшие методики лечения, включая аллерген-специфическую иммунотерапию. Запишитесь на прием по телефону или через форму на сайте. Формы записи к специалистам, кандидатам и докторам наук, их фото и рабочие биографии размещены внизу страницы. В разделе «Клиники» указаны все филиалы Москвы с адресами и телефонами для записи. Нужна консультация? Позвоните по бесплатному номеру для уточнения деталей.
Аллергический ринит
Общая информация
Краткое описание
Аллергический ринит – воспалительное заболевание слизистой оболочки носа, характеризующееся IgE-опосредованным воспалением слизистых оболочек носовой полости и наличием ежедневно в течение часа и более хотя бы двух из следующих симптомов: заложенности (обструкции) носа, выделений (ринореи) из носа, чихания, зуда в носу (International Consensus EAACI, 2000 г.)
Название протокола: Аллергический ринит
Код протокола:
Код (коды) по МКБ-10:
J30. Вазомоторный и аллергический ринит.
J30.1 – Аллергический ринит, вызванный пыльцой растений.
J30.2 – Другие сезонные аллергические риниты.
J30.3 – Другие аллергические риниты
J30.4 – Аллергический ринит неуточненный.
Дата разработки протокола: апрель 2013 г.
Категория пациентов: взрослые, больные аллергическим ринитом на всех этапах оказания медицинской помощи (поликлиника, дневной стационар, стационар).
Пользователи протокола: медицинские работники, участвующие в оказании медицинской помощи пациентам с аллергическим ринитом.
Указание на отсутствие конфликта интересов: отсутствует.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация ВОЗ (ARIA, 2007):
по течению:
1.Интермиттирующий (менее 4 дней в неделю или менее 4 недель).
2.Персистирующий (более 4 дней в неделю или более 4 недель).
по тяжести:
1. Легкий (все ниже перечисленное: нормальный сон, нет нарушения жизнедеятельности, занятий спортом и трудового режима).
2. Средней степени и тяжелый (одно или более из ниже перечисленного: нарушение сна, жизнедеятельности, занятий спортом и трудового режима, изнуряющие симптомы).
Диагностика
Перечень диагностических мероприятий:
Основные:
1. Общий анализ крови.
2. Определение содержания общего IgE в сыворотке или плазме крови.
3. Цитологический анализ мазка (смыва, соскоба) из носа.
Дополнительные:
1. Специфическая аллергодиагностика in vitro и/или in vivo.
2. Пикфлоуметрия, риноманометрия (по показаниям).
3. Спирография (по показаниям).
4. Рентгенография пазух носа (по показаниям).
5. Консультация ЛОР-врача (по показаниям).
Диагностические критерии:
Жалобы и анамнез:
Заложенность (обструкция) носа – полная, частичная или попеременная, в разное время дня, в зависимости от этиологии и режима.
Выделения из носа (ринорея) – обычно водянистого или слизистого характера.
Зуд в носу, чувство жжения, давления в носу.
Чихание – приступообразное, не приносящее облегчения.
Могут быть дополнительные жалобы – головная боль, слабость, раздражительность, слезотечение (из-за чихания), першение в горле, сухой кашель (из-за раздражения нижних дыхательных путей, мокроты), чувство нехватки воздуха и т.п.
В аллергологическом анамнезе необходимо обратить внимание на давность заболевания, сезонность, суточную цикличность, связь со специфическими и неспецифическими (жара, холод, резкие запахи, духота и т.п.) провоцирующими факторами, профессиональными вредностями, эффектом от медикаментов (местных и системных).
Физикальное обследование:
При общем осмотре может обратить на себя внимание краснота и раздраженность кожи носа и носогубного треугольника (за счет ринореи), темные круги под глазами (за счет венозного застоя и ухудшения качества сна), т.н. «аллергический салют» (потирание кончика носа ладонью), полное или частичное отсутствие носового дыхания, изменения тембра голоса, «аденоидное лицо» (при развитии круглогодичного ринита с детского возраста – сонное выражение лица с одутловатостью и открытым ртом).
При риноскопии видны отечные бледно-розовые или застойного цвета носовые раковины, слизистое отделяемое.
Лабораторные исследования:
Общий анализ крови – содержание эозинофилов не является достоверным диагностически значимым показателем.
Цитологическое исследование отделяемого из носа с окраской по Райту или Ханселу (мазок, смыв или соскоб) – эозинофилия (более 10%).
Определение общего IgE в сыворотке – повышение (более 100 МЕ/мл).
Специфическая аллергодиагностика in vitro с основными группами аллергенов (бытовыми, эпидермальными, пыльцевыми, инфекционными, пищевыми, лекарственными) – установление этиологических моментов позволяет выставить полный диагноз, повысить эффективность профилактических и лечебных мероприятий, сделать прогноз, определить возможность проведения аллергенспецифической иммунотерапии (АСИТ).
Инструментальные исследования:
Риноманометрия – частичное или полное проходимости носовых ходов, резкое повышение сопротивления носовых ходов (симметричное или с превалированием одной стороны).
Рентгенография – отсутствие признаков органических поражений носа и придаточных пазух, отек слизистой носа.
Специфическая аллергодиагностика in vivo – кожные пробы, провокационные пробы с экстрактами аллергенов (проводятся в специализированных процедурных кабинетах только в период полной ремиссии заболевания под контролем врача и мед.сестры) – позволяют верифицировать тесты in vitro, определить этиологию заболевания, определить порог чувствительности и стартовые концентрации аллергенов при АСИТ.
Показания для консультации специалистов:
Оториноларинголог – в случае наличия гнойного отделяемого, наличия в анамнезе травм носа и хронических инфекционных заболеваний носа и придаточных пазух в анамнезе, полипоза слизистой носа и пазух; в случае отсутствия видимой связи с провоцирующими факторами при длительном течении заболевания; в случае подозрения на профессиональный генез.
Дифференциальный диагноз
| Признак | Сезонный АР | Круглогодичный АР | Вазомоторный ринит | Эозинофильный неаллергический ринит | Инфекционный ринит |
| Аллергия в анамнезе | часто | часто | редко | может быть | редко |
| Аллергия в семейном анамнезе | часто | часто | редко | может быть | редко |
| Течение | четкая сезонность | обострения в любое время года | обострения в любое время года | обострения в любое время года | Спорадические случаи |
| Лихорадка | нет | нет | нет | нет | часто |
| Этиологические факторы | контакт с аллергенами | контакт с аллергенами | раздражающие вещества | нет | инфекционные агенты |
| Выделения из носа | обильные водянистые | слизистые | водянистые или слизистые | обильные водянистые | слизистые или гнойные |
| Аллергический салют | часто | часто | редко | может быть | редко |
| Конъюнктивит | часто | может быть | редко | редко | редко |
| Слизистая носа | бледная, рыхлая, отечная | разнообразная картина | розовая, отечная | бледная, рыхлая, отечная | гиперемированная, отечная |
| Мазок из носа | эозинофилия | эозинофилия | характерных изменений нет | эозинофилия | эпителий, нейтрофилы лимфоциты |
| Общий IgE | часто повышен | часто повышен | норма | норма | норма |
| АС-IgE | имеются | имеются | Обычно отсутствуют | Обычно отсутствуют | Обычно отсутствуют |
| Эффективность антигистаминных средств | высокая | умеренная | умеренная | низкая | низкая |
| Эффективность деконгестантов | умеренная | умеренная | низкая | умеренная | умеренная |
Лечение
Цели лечения:
Купировать симптомы, восстановить проходимость носовых ходов и носовое дыхание (особенно ночное), улучшить качество жизни, восстановить трудоспособность.
Тактика лечения:
Немедикаментозное лечение:
— охранительный режим (избегать контакта с аллергенами, раздражающими агентами, переохлаждений, ОРВИ и т.п.);
— гипоаллергенная диета;
— устранение (элиминация) причинных и провоцирующих факторов;
— уменьшение контакта с причинным и провоцирующими факторами, в случае невозможности полной элиминации аллергена;
— дыхательная гимнастика.
Медикаментозное лечение:
1. Антибактериальные препараты не показаны.
2. Местные антисептические средства не показаны.
3. Иммуностимуляторы не показаны.
4. Системные ГКС не показаны.
5. Хирургическое лечение противопоказано.
Топические (интраназальные) глюкокортикостероиды. Базовое патогенетическое лечение аллергического ринита. Применяются курсами от 2 недель до 6 месяцев. Только эта группа препаратов обеспечивает комплексное лечение и профилактику осложнений АР (конъюнктивит, ларингиты, обструктивный синдром, бронхиальная астма и т.д.) Используются в качестве монотерапии или в комбинации с антигистаминными или антилейкотриеновыми препаратами per os.
Бетаметазон (100-400 мкг/сутки)
Мометазон (100-400 мкг/сутки)
Флутиказон (100-400 мкг/сутки)
Антилейкотриеновые препараты (антагонисты рецепторов лейкотриена). Базовое лечение АР, обструктивных нарушений, профилактика развития БА. Используются в комбинации с топическими интраназальными ГКС или в качестве монотерапии (редко).
Монтелукаст 4, 5 или 10 мг, в зависимости от возраста пациента, 1 раз в день, длительно (3-6 месяцев).
Антигистаминные средства 1-го поколения используются при остром течении средней или тяжелой степени в первые 3-5 дней с последующим переходом на препараты 2-го или 3-го поколения.
Хлоропирамин 25-75 мг/сут.
Хифенадин 25-75 мг/сут.
Мебгидролин 50-150 мг/сут.
Дифенгидрамин 50-150 мг/сут.
Клемастин 1-3 мг/сут.
Прометазин 25-75 мг/сут.
Антигистаминные средства 2-го или 3-го поколения. Базовое лечение аллергического ринита. Применяются курсами от 10 дней до нескольких месяцев. Используются в качестве монотерапии или в комбинации с топическими интраназальными ГКС.
Лоратадин 10 мг/сут.
Цетиризин 10 мг/сут.
Фексофенадин 120 мг и 180 мг/сут.
Эбастин 10-20 мг/сут.
Дезлоратадин 5 мг/сут.
Левоцетиризин 5 мг/сут.
Симпатомиметические средства для лечения заболеваний носа (деконгестанты) используются как симптоматическое средство для временного восстановления проходимости носовых ходов (например, перед приемом топических стероидов), а также при легком течении аллергического ринита не более недели (есть склонность к тахифилаксии)
Нафазолин 0,05%
Оксиметазолин 0,05%
Ксилометазолин 0,05%
Тетризолин 0,05%
Мембраностабилизаторы. Используются в основном местно, с профилактической целью. Эффективность системного применения в последние годы подвергается сомнению.
Кромоглициновая кислота 50-200 мг/сут.
Аллергенспецифическая иммунотерапия:
Проводится аллергологом после проведения САД in vitro и in vivo и установления причинно-значимых аллергенов при невозможности их элиминации и отсутствии противопоказаний. Только в период полной ремиссии. СИТ возможна несколькими путями – субкутанным, пероральным, сублингвальным, интраназальным. Используются высокоочищенные экстракты аллергенов, предназначенные для лечения, прошедшие клинические испытания и зарегистрированные в стране-производителе.
Другие виды лечения: нет.
Хирургическое вмешательство: не показано.
Профилактика
Пропаганда знаний об аллергическом рините среди населения и медицинских работников; раннее выявление гиперчувствительности; настороженность в случае имеющегося отягощенного семейного и личного аллергологического анамнеза, выявление и лечение хронических заболеваний верхних дыхательных путей; отказ от домашних животных; первичный и регулярные профосмотры; отказ от курения; изменение условий жизни и труда; здоровый образ жизни.
1. Наблюдение аллерголога в динамике.
2. Обучение пациентов в аллергошколе.
3. Выявление этиологических факторов (аллергенов) с их максимальной элиминацией.
4. Профилактическая обработка жилья и места работы.
5. Исключение контактов с провоцирующими факторами (бытовая химия, косметика, антибиотики, пыль и т.п.)
6. Курсы превентивной терапии при сезонном аллергическом рините.
7. Лечение очагов хронической инфекции.
8. Ношение специальных фильтров или масок.
9. Применение систем очистки/увлажнения воздуха и электронных фильтров.
10. Отказ от курения.
11. Санаторно-курортное лечение.
Информация
Источники и литература
Информация
Список разработчиков протокола:
1. Нурпеисов Т.Т. – Главный аллерголог МЗ РК, Республиканский научно-практический аллергологический центр НИИ кардиологии и внутренних болезней МЗ РК, д.м.н., доцент.
2. Нурпеисов Т.Н. Руководитель Республиканского научно-практического аллергологического центра НИИ кардиологии и внутренних болезней, д.м.н., профессор.
3. Акпеисова Р.Б. – Научный сотрудник Республиканского научно-практического аллергологического центра НИИ кардиологии и внутренних болезней,
4. Абдушукурова Г. Научный сотрудник Республиканского научно-практического аллергологического центра НИИ кардиологии и внутренних болезней,
Рецензенты
Испаева Ж.Б. – Главный внештатный детский аллерголог, д.м.н., профессор, зав.кафедрой модуля «Аллергологии» КазНМУ им. С.Д. Асфендиярова.
Указание условий пересмотра протокола: Пересмотр протокола производится не реже, чем 1 раз в 3 лет, либо при поступлении новых данных по диагностике и лечению соответствующего заболевания, состояния или синдрома.
АЛЛЕРГОЛОГИЯ
Федеральные клинические рекомендации
Главные редакторы акад. РАН Р.М. Хаитов, проф. Н.И. Ильина
Москва, 2014
ББК 52.6+55.83
А50
УДК 616-056.3(083,13)
Клинические рекомендации разработаны и рекомендованы российской ассоциацией аллергологов и Клинических иммунологов
Главные редакторы: акад. РАН Р.М. Хаитов, проф. Н.И. Ильина – М.: «Фармарус Принт Медиа», 2014. 126 с.
Издание содержит обновленные клинические рекомендации по наиболее распространенным аллергическим заболеваниям, подготовленные Российской ассоциацией аллергологов и клинических иммунологов. Клинические рекомендации включают алгоритмы действий врача при диагностике, лечении,профилактике и реабилитации и позволяют ему быстро принимать наиболее обоснованные клинические решения. Соблюдение международной методологии при подготовке данных клинических рекомендаций гарантирует их современность, достоверность, обобщение лучшего мирового опыта и знаний, применимость на практике, что обеспечивает их преимущества перед традиционными источниками информации (учебники, монографии, руководства). Предназначено аллергологам, клиническим иммунологам, дерматологам, педиатрам, терапевтам, студентам старших курсов медицинских вузов.
© Коллектив авторов, 2014
© РААКИ, 2014
© Фармарус Принт Медиа, 2014
Уважаемые коллеги!
Перед вами – Федеральные клинические рекомендации по аллергологии Российской ассоциации аллергологов и клинических иммунологов (РААКИ).
Клинические рекомендации – документы, разработанные по определенной методологии, описывающие действия в рача при диагностике, профилактике, лечениии реабилитации и позволяющие ему принимать правильные клинические решения. Во многих странах разработкой клинических рекомендаций по нашей специальности занимаются профессиональные общественные организации: например, в США – Американская академия по аллергии, астме и иммунологии, в Европе – Европейская академия аллергологии и клинической иммунологии, в Великобритании – Национальный институт здоровья и совершенствования клинической практики (NICE), Британское общество иммунологов.
В России ведущая организация-разработчик клинических рекомендаций по аллергологии – Российская ассоциация аллергологов и клинических иммунологов. В это издание вошло 7 обновленных клинических рекомендаций, основанных на доказательной медицине, по наиболее распространенным аллергическим заболеваниям (аллергический конъюнктивит, аллергический ринит, анафилактический шок, ангионевротический отек, атопический дерматит, крапивница и аллерген-специфическая иммунотерапия).
Эти рекомендации, безусловно, будут интересны аллергологам-иммунологам, врачам смежных специальностей, особенно первичного звена медицинской помощи (участковые терапевты, врачи общей практики).
Надеемся,что клинические рекомендации позволят врачам находить ответы на конкретные клинические вопросы, возникающие в момент оказания медицинской помощи. Разработчики и издатели клинических рекомендаций приглашают всех читателей к сотрудничеству. Мы с благодарностью рассмотрим все критические замечания, комментарии, которые позволят улучшить данное издание.
Академик РАН Р.М. Хаитов
Профессор Н.И. Ильина
Авторский коллектив
Данилычева Инна Владимировна, к.м.н., ведущий научный сотрудник отделения аллергологии и иммунотерапии ФГБУ «ГНЦ Институт иммунологии» ФМБА России
Елисютина Ольга Гурьевна, к.м.н., старший научный сотрудник отделения аллергии и иммунопатологии кожи ФГБУ «ГНЦ Институт иммунологии» ФМБА России
Курбачева Оксана Михайловна, д.м.н., профессор, зав. отделом клинико-эпидемиологических исследований ФГБУ «ГНЦ Институт иммунологии» ФМБА России
Латышева Елена Александровна, к.м.н., старший научный сотрудник отделения иммунопатологии взрослых ФГБУ «ГНЦ Институт иммунологии» ФМБА России
Латышева Татьяна Васильевна, д.м.н., профессор, зав. отделением иммунопатологии взрослых ФГБУ«ГНЦ Институт иммунологии» ФМБА России
Лусс Людмила Васильевна, д.м.н., профессор, зав. научно-консультативным отделением ФГБУ«ГНЦ Институт иммунологии» ФМБА России
Павлова Ксения Сергеевна, к.м.н., старший научный сотрудник отдела клинико-эпидемиологических исследований ФГБУ «ГНЦ Институт иммунологии» ФМБА России
Польнер Сергей Александрович, д.м.н., ведущий научный сотрудник отделения бронхиальной астмы ФГБУ«ГНЦ Институт иммунологии» ФМБА России
Феденко Елена Сергеевна, д.м.н., профессор, зав. отделением аллергии и иммунопатологии кожи ФГБУ«ГНЦ Институт иммунологии» ФМБА России
Шульженко Андрей Евгеньевич, д.м.н., профессор, зав. отделением аллергологии и иммунотерапии ФГБУ«ГНЦ Институт иммунологии» ФМБА России
Научные редакторы
Хаитов Рахим Мусаевич, д.м.н., профессор, акад. РАН, директор ФГБУ «ГНЦ Институт иммунологии» ФМБА России
Ильина Наталья Ивановна, д.м.н., профессор, заместитель директора, главный врач клиники ФГБУ«ГНЦ Институт иммунологии» ФМБА России
Рецензенты
Астафьева Наталья Григорьевна, д.м.н., профессор, зав. кафедрой клинической иммунологии и аллергологии Саратовского государственного медицинского университета
Горячкина Людмила Александровна, профессор, зав. кафедрой клинической аллергологии РМАПО
Емельянов Александр Викторович, д.м.н., профессор, зав. кафедрой пульмонологии с курсом аллергологии Северо-Западного государственного медицинского университета им. И.И. Мечникова, Санкт-Петербург
Пампура Александр Николаевич, д.м.н., зав. отделением аллергологии и клинической иммунологии обособленного структурного подразделения – Научно-исследовательский клинический институт педиатрии ГБОУ ВПО «ГБОУ ВПО РНИМУ им. Н.И. Пирогова»
Фассахов Рустэм Салахович, доктор медицинских наук, профессор, главный специалист аллерголог-иммунолог Министерства здравоохранения Республики Татарстан и Приволжского федерального округа, директор ФБУН Казанский НИИ эпидемиологии и микробиологии Роспотребнадзора
1. Методология
Методы, использованные для сбора/селекции доказательств
Поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств
Представлено в начале каждой главы.
Методы, использованные для оценки качества и силы доказательств
Исследования оценивали с использованием методологического перечня для рандомизированных контролируемых исследований (РКИ) в соответствии с принятыми критериями для исследований в области клинической медицины. На основании этих критериев и типа исследования определяли уровень доказательств (от 1а до 4), что приводило к классу рекомендаций (A–D) (1+ – 4) (табл. 1). При подготовке рекомендаций необходимо отличать силу рекомендаций от качества соответствующих доказательств. Данная система позволяет обосновать сильные рекомендации доказательствами низкого или, значительно реже, очень низкого качества, полученными в РКИ более низкого уровня или в наблюдательных исследованиях. Одновременно слабые рекомендации могут основываться на высококачественных доказательствах. Первая ситуация складывается в редких случаях, когда нет доказательства из включенных исследований, а другие факторы определяют силу рекомендаций, в то время как вторая ситуация отмечается не так редко.
Сила рекомендаций может быть оценена как «сильная» и «слабая».
«Сильная» рекомендация может быть интерпретирована как:
Большинство людей могут получить это вмешательство.
Большинство хорошо информированных людей согласились бы с таким воздействием, меньшинство – отказались бы.
Может использоваться как тактическое руководство или как показатель качества.
«Слабая» рекомендация может быть интерпретирована как:
Большинство хорошо информированных людей согласились бы следовать предложенному варианту действия, значительная часть – нет.
Широкий диапазон ценности и преимуществ.
Разработка тактического руководства или показателя качества требует широкого обсуждения заинтересованных лиц.
Слова «мы рекомендуем» используются для «сильных» рекомендаций, слова «мы предлагаем» – для «слабых» рекомендаций.
Cистематический обзор когортных исследований
Единичные когортные исследования и/или РКИ с высоким риском систематической ошибки
Систематический обзор исследований, имеющих структуру случай-контроль
Единичные исследования, имеющие структуру случай-контроль
Не аналитические исследования, например, сообщение о случае, ряде случаев, или когортные исследования ограниченного качества
Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок
Качественно проведенные мета-анализы, систематические или РКИ с низким риском систематических ошибок
Мета-анализы, систематические или РКИ с высоким риском систематических ошибок
Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Не аналитические исследования (например: описания случаев, серий случаев)
Основана на заключениях систематических обзоров рандомизированных контролируемых испытаний. Систематический обзор получают путем системного поиска данных из всех опубликованных клинических испытаний, критической оценки их качества и обобщения результатов методом мета-анализа (1a, 1b)
Основана на результатах по меньшей мере одного независимого рандомизированного контролируемого клинического испытания (2a, 2b, 3a, 3b)
Основана на результатах по меньшей мере одного клинического испытания, не удовлетворяющего критериям качества, например, без рандомизации (4)
Утверждение основано на мнении экспертов; клинические исследования отсутствуют (мнение экспертов)
Экономический анализ
Анализ стоимости не проводился, и публикации по фармакоэкономике не анализировались.
Консультация и экспертная оценка
Последние изменения в настоящих рекомендациях были представлены для обсуждения в предварительной версии на совещании Рабочей группы, Президиума РААКИ и членов Профильной комиссии в октябре 2013 года. Предварительная версия была выставлена для широкого обсуждения на сайте РААКИ для того, чтобы лица, не участвующие в совещании, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Проект рекомендаций был рецензирован также независимыми экспертами, которых попросили прокомментировать доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Рабочая группа
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематической ошибки при разработке рекомендаций сведен к минимуму.
Метод валидизации рекомендаций
Внешняя экспертная оценка
Внутренняя экспертная оценка
Описание метода валидизации рекомендаций
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых попросили прокомментировать прежде всего то, насколько интерпретация доказательств, лежащих в основе рекомендаций, доступна для понимания.
Получены комментарии со стороны врачей первичного звена и терапевтов в отношении доходчивости изложения рекомендаций и их оценки важности рекомендаций как рабочего инструмента повседневной практики.
Предварительная версия была также направлена рецензенту, не имеющему медицинского образования, для получения комментариев с точки зрения перспектив пациентов.
Комментарии, полученные от экспертов, тщательно систематизировались и обсуждались председателем и членами рабочей группы. Каждый пункт обсуждался, и вносимые в рекомендации изменения регистрировались. Если же изменения не вносились, то регистрировались причины отказа от внесения изменений.
АЛЛЕРГИЧЕСКИй КОНЪЮНКТИВИТ
Методы, использованные для сбора/селекции доказательств
Доказательной базой для рекомендаций служили публикации, вошедшие в Кохрайновскую библиотеку, в базы данных EMBASE и PubMed/MEDLINE, данные международных согласительных документов по аллергическому риниту и конъюнктивиту (EAACI//WAO, ARIA 2008).
Введение
Аллергические заболевания глаз являются важной проблемой практической офтальмологии и аллергологии, и по данным зарубежных эпидемиологических исследований их распространенность среди населения западных стран составляет около 15–20%. Current ocular therapy (2000). Анализ недавно проведенного в США исследования NHANES III (Third National Health and Nutrition Examination Survey) показал, что такие симптомы, как «эпизоды слезотечения, зуда глаз в течение последних 12 мес» беспокоят 40% взрослой популяции, причем показатели распространенности подобных симптомов с возрастом достоверно не менялись. Клинические симптомы АК обусловлены реакциями гиперчувствительности, запускаемыми иммунологическими механизмами. У большинства пациентов АК развивается по IgE-зависимому механизму. Взаимодействие специфического аллергена с IgE– АТ, фиксированными на высокоаффинных рецепторах этого иммуноглобулина(Fcε-рецепторы I типа – FCεRI), представленных на тучных клетках и базофилах, приводит к активации и высвобождению из клеток-мишеней аллергии медиаторов (гистамин, серотонин, фактор активации тромбоцитов, лейкотриены, простагландины, хемотаксические факторы, протеогликаны, ферменты и др.), ответственных за развитие симптомов болезни.
Определение терминов
Аллергический конъюнктивит – заболевание, характеризующееся аллергическим воспалением конъюнктивы глаз, вызванное этиологически значимым аллергеном.
Код по МКБ-10
Н10 – конъюнктивит, Н10.1 – острый атопический конъюнктивит, Н10.2 – другие острые конъюнктивиты, Н10.3 – острый конъюнктивит неуточненный, Н10.4– хронический конъюнктивит, Н10.9 – конъюнктивит неуточненный.
Профилактика
Первичная профилактика направлена на предупреждение развития АК, которая в первую очередь включает формирование у пациентов грамотного отношения к своему здоровью, знакомство с причинами и механизмами развития заболевания на основе широкой информации об особенностях развития АК, возможных этиологических и провоцирующих факторах, необходимости проведения элиминационных мероприятий и обязательного выполнения назначений врача. Первичную профилактику следует проводить, начиная с периода беременности и с первых дней жизни. Во время беременности необходимо обеспечить правильное и разнообразное питание, соответствующее по объему и соотношению пищевых ингредиентов возрасту, массе тела, сопутствующим заболеваниям и энергетическим затратам, требуется строгое исключение активного и пассивного курения и др. Необходимо бороться и поддерживать мотивацию за грудное вскармливание детей. Для младенцев и детей с высоким риском развития астмы и аллергии (к ним относятся дети из семей, где хотя бы один из родителей или братьев/сестер имеет аллергию) предлагаются многосторонние мероприятия по уменьшению воздействия в ранний период жизни клещей домашней пыли, например, постельные чехлы и специальные покрытия для родительской и детской кровати, стирка постельных принадлежностей и мягких игрушек при температуре, превышающей 60 ºС, использование акарицидов, гладкие полы без ковров и т. д.
Вторичная профилактика – профилактика обострения АК у тех лиц, которые страдают аллергией:
тщательно собирать и анализировать аллергологический, фармакологический и пищевой анамнез;
максимально ограничить контакт с причинно-значимым аллергеном;
не назначать лекарственные препараты, изготовленные или содержащие растительное сырье, у пациентов с сезонным АК, обусловленным сенсибилизацией к пыльце растений;
пациентам с АК, обусловленным сенсибилизацией к медикаментам, не назначать эти лекарственные препараты и сходные с ними по химической структуре, и уточнять синонимы лекарств, поскольку лекарственный препарат, производимый разными фирмами, может иметь разные торговые названия;
не использовать косметические средства, содержащие растительное сырье, у пациентов с сезонным АК, обусловленным сенсибилизацией к пыльце растений;
не употреблять пищевые продукты растительного происхождения, имеющие перекрестные реакции с причинно-значимыми пыльцевыми или грибковыми аллергенами.
Третичная профилактика важна для лиц, перенесших тяжелые, осложненные проявления АК, и включает разработку мероприятий по долговременному контролю над симптомами заболевания:
постоянное наблюдение у аллерголога-иммунолога;
наличие у больного письменного плана лечения;
обучение и тренинг пациентов, в т. ч. в аллергошколах.
Всем пациентам с АК необходимо выдавать «Паспорт больного аллергическим заболеванием» по установленной форме.
Скрининг
Скрининг(от англ. screening– «отбор, сортировка»)– стратегия в организации здравоохранения, направленная на выявление заболеваний у клинически бессимптомных лиц в популяции. Термин «скрининг» используется также в смысле «диспансеризация».
Цель скрининга (или диспансеризации) – по возможности раннее выявление АК среди АЗ, что позволяет обеспечить раннее начало лечения в расчете на облегчение состояния пациентов и снижение смертности.
Методы скрининга: сбор аллергологического анамнеза, прик-тесты с различными группами аллергенов, провокационный конъюнктивальный тест с аллергенами. Сила рекомендаций (С, D), уровни доказательств.
Классификация
Унифицированной классификации АК нет. Аллергический конъюнктивит классифицируют по форме, по механизмам развития, по степени тяжести и стадии течения.
Сила рекомендаций (С, D), уровни доказательств.
Классификация АК по форме.
Сезонный АК
Развивается при сенсибилизации к пыльцевым (пыльца деревьев, злаковых, сорных трав и др.) и грибковым (споры грибов Cladosporium, Penicillium, Alternaria и др.) аллергенам.
Характеризуется сезонностью клинических проявлений, совпадающей с периодом пыления причинно-значимых аллергенов.
Круглогодичный АК
Развивается при сенсибилизации к аллергенам домашней пыли, клещам домашней пыли, библиотечной пыли, шерсти, перхоти, слюне животных, пуху и перу птиц, плесневым грибам, пищевым аллергенам, инсектным, профессиональным и другим аллергенам. Характеризуется отсутствием сезонности и круглогодичным течением.
Классификация АК по механизмам развития
По механизмам развития, по аналогии с механизмами развития АР, выделяют:
IgE-обусловленные АК, к которым относятся острый аллергический конъюнктивит, сезонный аллергический конъюнктивит и круглогодичный аллергический конъюнктивит.
Смешанные – IgE и клеточно (Th2) обусловленные АК. К ним относятся гигантский сосочковый конъюнктивит (ГСК), весенний кератоконъюнктивит (ВКК), aтопический кератоконъюнктивит (AKК).
Не-IgE-обусловленный – дерматоконъюнктивит/аллергический контактный конъюнктивит.
Классификация АК по степени тяжести:
Классификация АК по стадии течения:
Диагностика
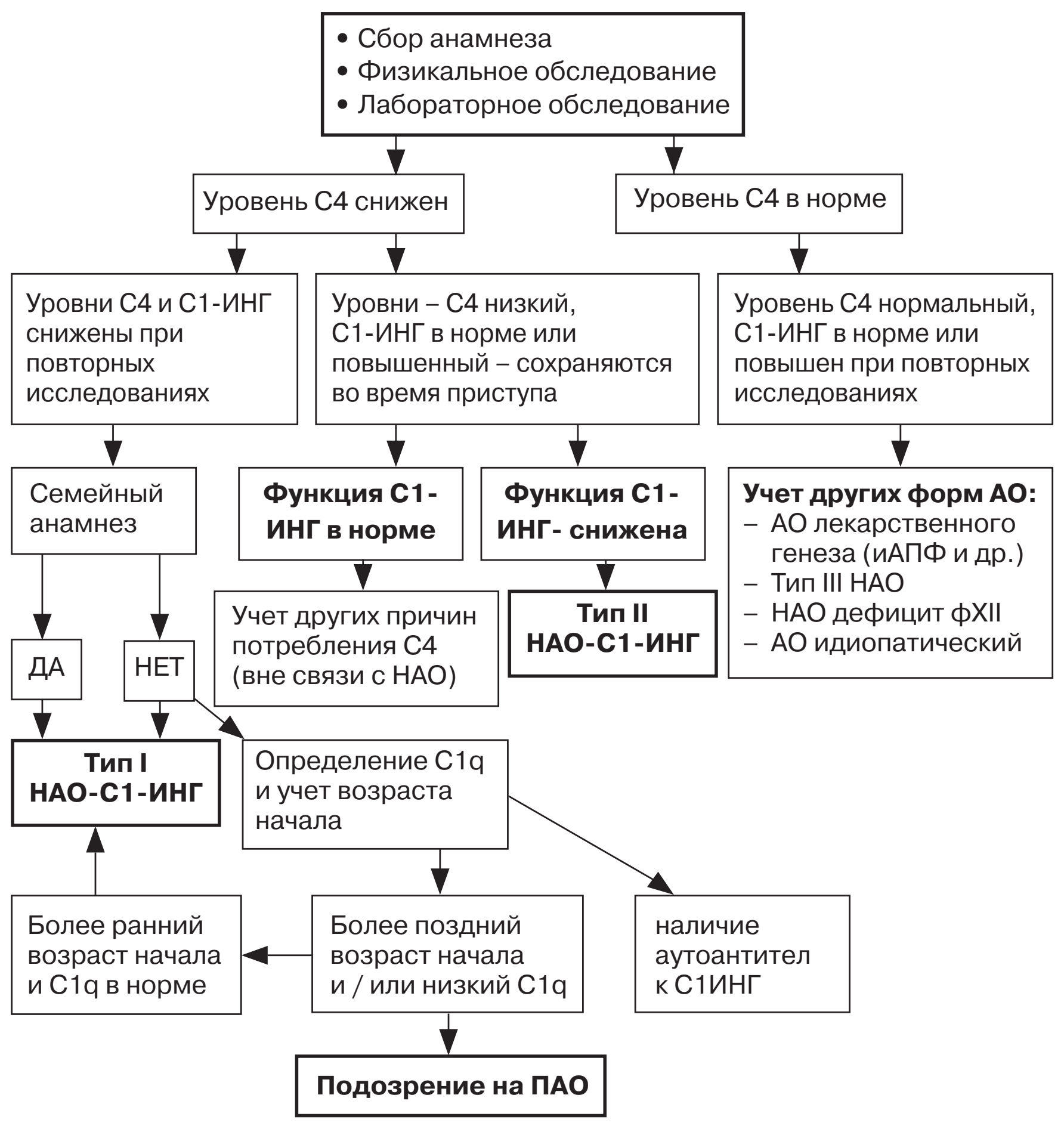
Диагноз АК основывается на результатах анализа комплексного обследования, включающих следующие данные:
физикальных данных (клинических проявлений);
результаты клинико-лабораторного обследования;
результаты аллергологического обследования (таблица).
Показатель
Характеристика
Сезонный
Круглогодичный
Тесная связь развития симптомов с воздействием аллергенов (пылением) пыльцы растений (деревья, злаковые, сорные травы и др.) и грибов (споры грибов Cladosporium, Penicillium, Alternaria и др.)
Характерна. Часто начинается весной или летом, на улице, в солнечную погоду – усиление проявлений
Отсутствует.
Симптомы чаще появляются в доме, в пыльном помещении. Обострения осенью и зимой
Двухстороннее (как правило)
Двухстороннее (как правило)
Чаще острое
В регионах с длительным сезоном палинации «виновных» растений может принимать хроническое течение
Отечность, гиперемия и разрыхленность конъюнктивы, ангиоотек век, иногда лица. При исследовании передней камеры глаза: гиперсекреция водянистой влаги без патологических примесей (кровь, гной и т. п.)
Симптоматика более скудная. Умеренная/слабая отечность и гиперемия конъюнктивы, ангиоотек век.
Разрыхленность конъюнктивы
Цитологическое исследование водянистой влаги передней камеры глаза
Большой процент эозинофилов (от 10 до 100%)
Повышено содержание эозинофилов
Кожные тесты с причиннозначимыми аллергенами
Специфические IgE АТ к причиннозначимым аллергенам
Провокационные тесты с причиннозначимыми аллергенами
Сила рекомендаций (В, С), уровни доказательств (2+, 2–, 3, 4).
Отдельно выделяют атопический кератоконъюнктивит.
Код по МКБ Н10.1 – острый атопический конъюнктивит.
Известны две формы атопического кератоконъюнктивита: детская и взрослая.
Детская форма развивается у детей до 5 лет.
У взрослых чаще развивается в возрасте 35–40 лет.
Причины и механизмы развития атопического кератоконъюнктивита те же, что и АК.
Имеется тесная связь с воздействием аллергена и отмечается эффект элиминации.
Поражение глаз двухстороннее. В отличие от АК при офтальмоскопии отмечается бледность конъюнктив и наличие желтовато-белых точек в области лимба (точки или зерна Трантаса, пятна Хорнера, которые представляют собой точечные очажки из дегенеративно измененных эозинофилов).
Клинико-лабораторные и аллергологические показатели при атопическом кератоконъюнктивите такие же, как при АК.
Дифференциальный диагноз
Необходимо исключить неаллергические формы конъюнктивитов и кератоконъюнктивитов:
вирусные, бактериальные, хламидийные конъюнктивиты и кератоконъюнктивиты;
ирритантные, лекарственные конъюнктивиты;
синдром «красного глаза»;
синдром «сухого глаза», сухой кератоконъюнктивит;
блефароконъюнктивит, увеиты, поражения роговицы;
конъюнктивиты при системных заболеваниях, аутоиммунных заболеваниях и др.
Лечение
Показания к госпитализации
Как правило, лечение АК проводится в амбулаторно-поликлинических условиях.
Госпитализация показана только при тяжелом и/или осложненном течении АК, угрожающем нарушением зрения.
Госпитализация также показана при необходимости проведения АСИТ ускоренным методом.
Немедикаментозное лечение
Элиминационные мероприятия (D). Устранение контакта с аллергеном (например, прекращение контакта с домашними животными и создание гипоаллергенного быта при бытовой и эпидермальной аллергии, элиминационные диеты при пищевой аллергии, устранение профессионального контакта с причинным аллергеном и т. д.).
Образовательные программы(аллергошколы) для пациентов (D).
Медикаментозное лечение
Лечение сезонного конъюнктивита
За 2–3 нед до начала предполагаемого обострения АК назначается профилактическая терапия (препараты кромоглициевой кислоты в виде глазных капель, АГП неседативные 2-го поколения (С, D).
Лечение обострения АК
Препараты для местного применения
препараты кромоглициевой кислоты (В) в виде глазных капель, в дозе 1–2 капли 4–6 раз в сут.
АГП и комбинированные препараты в виде глазных капель:
азеластин (А), в дозе 1 капля в каждый конъюнктивальный мешок 2 раза в сут;
олопатадин гидрохлорид, в виде глазных капель, в дозе по 1 капле 2 раза в день в конъюнктивальный мешок. Перед применением встряхнуть флакон.
кетотифен, глазные капли, взрослым и детям по 1 капле в каждый конъюнктивальный мешок 2 раза в сутки;
дифенгидрамин (D), в дозе 1капля 0,2% и 0,5% раствор вкаждый конъюнктивальный мешок 2–5 раз в сут. Капли, содержащие дифенгидрамин: полинадим (дифенгидрамин – 1 мг, нафазолин – 0,25 мг) в дозе по 1 капле каждые 3 ч в конъюнктивальный мешок до уменьшения отека и раздражения глаза, затем по 1 капле 2–3 раза/сут до исчезновения клинических симптомов. Не применять полинадим более 5 дней без согласования с врачом.
бетадрин (дифенгидрамина гидрохлорид 1 мг, нафазолина нитрат 330 мкг) по 1–2капли в нижний конъюнктивальный мешок, не чаще чем через каждые 6–8 ч. Длительность применения – 3–5 дней;
окуметил – комбинированный препарат дифенгидрамин+ нафазолин+цинка сульфат в виде глазных капель, в дозе 1 капля в каждый конъюнктивальный мешок 2–3 раза в сут (D).
При присоединении вторичной инфекции назначаются комплексные препараты, включающие антибактериальные и ГКС-составляющие.
При АК средней и тяжелой степени тяжести используются следующие ЛС:
дексаметазон в виде глазных капель, в дозе 1–2 капли 0,1% раствора 4–5 раз в сут в течение двух дней, затем 3–4 раза в сут, но не дольше 3–6 нед;
гидрокортизон в виде глазной мази, 2–3 раза в су, в течение 2–3 нед.
ГКС для местного использования противопоказаны при конъюнктивитах вирусного генеза.
ЛС системного действия
Блокаторы Н1-рецепторов – антигистаминные препараты (АГП) (В):
АГП: лоратадин, дезлоратадин, цетиризин, фексофенадин, хифенадин, сехифенадин, эбастин, левоцетиризин, рупатадин. При АК предпочтение отдается АГП второго поколения (неседативные). Назначаются АГП в соответствии с инструкцией по применению препаратов.
При необходимости парентерального введения АГП– блокаторы Н1-рецепторов гистамина 1-го поколения: клемастин(В), в/м, в дозе 1 мг 2–3 раза в сут, хлоропирамин (D), в дозе 25 мг 2–3 раза в сут. При тяжелой форме АК: клемастин (В), вводится в/м, в дозе 2 мг 1–2 раза в су, хлоропирамин (D), в дозе 40 мг 1–2 раза в сут.
Лечение круглогодичного конъюнктивита
В качестве базисной терапии назначают:
ЛС системного действия
Блокаторы Н1-рецепторов (В)
АГП: лоратадин, дезлоратадин, цетиризин, фексофенадин, хифенадин, сехифенадин, эбастин, левоцетиризин, рупатадин. При АК предпочтение отдается АГП второго поколения (неседативные). Назначаются АГП в соответствии с инструкцией по применению препаратов;
АГП со стабилизирующим действием на мембраны тучных клеток: кетотифен в дозе 1 мг 2 раза в сут на протяжении 3 мес;
препараты кромоглициевой кислоты(В), в виде глазных капель.
Лечение обострения круглогодичного АК проводится по схеме, аналогичной сезонному АК.
Основной патогенетический метод лечения АК – АСИТ.
АСИТ назначает и проводит врач аллерголог-иммунолог.
Прогноз
Прогноз АК при адекватной терапии и профилактике, как правило, благоприятный.
Чего нельзя делать
Назначать ГКС при конъюнктивите вирусного генеза. Назначать глазные капли и глазные мази, содержащие антибиотики, противогрибковые и противовирусные средства, при не осложненных формах АК.
Нельзя назначать плановые оперативные вмешательства на газах больным с сезонным АК в сезон пыления этиологически-значимых аллергенов.
Показания к консультации других специалистов, когда нужен консилиум
При присоединении вторичной инфекции, развитии кератита, снижения зрения необходима консультация офтальмолога.
Дальнейшее ведение
Больной с АК подлежит наблюдению аллерголога-иммунолога и окулиста:
назначение АСИТ вне сезона пыления аллергенов;
диспансеризация (скрининг): за 2–3 нед до сезона пыления растений, коррекция терапии при круглогодичном течении АК, контроль за адекватностью терапии сопутствующих АЗ;
обучение в аллергошколе.
АЛЛЕРГИЧЕСКИЙ РИНИТ
Описание методов, использованных для сбора/селекции доказательств
Доказательной базой для рекомендаций служили публикации, вошедшие в Кохрайновскую библиотеку, в базы данных EMBASE и PubMed/MEDLINE, данные международных согласительных документов по аллергическому риниту (EAACI//WAO, ARIA 2008). Глубина поиска составляла 10 лет.
Определение
АР — заболевание, характеризующееся наличием иммунологически обусловленного (чаще всего IgE-зависимого) воспаления слизистой оболочки носа, вызванного причинно-значимым аллергеном, и клинически проявляющееся ежедневно в течение не менее часа двумя и более симптомами: обильной ринореей, затруднением носового дыхания, зудом в полости носа, повторяющимся чиханием и нередко аносмией.
Код по МКБ-10
J30– вазомоторный и аллергический ринит. J30.1– аллергический ринит, вызванный пыльцой растений. J30.2 – другие сезонные аллергические риниты. J30.3 – другие аллергические риниты. J30.4 – аллергический ринит неуточненный.
Профилактика
исключение контакта с неспецифическими раздражителями (табачным дымом, выхлопными газами и др.), факторами профессиональной вредности;
соблюдение безаллергенной диеты с учетом спектра сенсибилизации;
исключение диагноза АР у больных БА;
обязательное аллергологическое обследование больных с «вазомоторным» ринитом;
проведение лечебных и диагностических мероприятий (кожные и провокационные пробы, АСИТ) только в специализированных стационарах и кабинетах под контролем врача аллерголога-иммунолога;
для больных с диагностированным АР: постоянное наблюдение у аллерголога-иммунолога, наличие у больного письменного плана лечения, обучение и тренинг пациентов, в т. ч. в аллергошколах;
исключение контакта с причинно-значимыми аллергенами (элиминационные меры);
как мера вторичной профилактики у лиц с атопией исключение контакта с аллергенами и факторами, которые потенциально могут стать сенсибилизирующими (домашние животные, растения, фитотерапия, неблагоприятные бытовые и производственные условия и др.).
Скрининг
Цель скрининга – по возможности раннее выявление АР среди АЗ, что позволяет обеспечить раннее начало лечения в расчете на облегчение состояния пациентов и снижение осложнений. Методы скрининга: сбор аллергологического анамнеза, прик-тесты с различными группами аллергенов, провокационный назальный тест (С, 2+).
Классификация
АР классифицируют по форме, характеру, тяжести течения, стадии заболевания. (С, 2+)
Формы аллергического ринита:
САР возникает при сенсибилизации к пыльцевым (поллиноз) и грибковым аллергенам: пыльце деревьев, злаковых и сорных трав, спорам грибов Cladosporium, Penicillium, Alternaria и других.
КАР развивается у пациентов с сенсибилизацией к аллергенам клещей домашней пыли, библиотечной пыли, эпидермальным аллергенам животных и птиц, инсектным аллергенам, аллергенам плесневых грибов, пищевых продуктов и лекарственных препаратов при постоянном их приеме, профессиональным аллергенам.
Классификация международных согласительных документов по АР (EAACI//WAO, ARIA 2008), которой в настоящее время отдается предпочтение, предлагает разделять:
По характеру течения: интермиттирующий АР (симптомы беспокоят менее 4 дней в нед или менее 4 нед в году), персистирующий АР (симптомы беспокоят более 4 дней в нед или более 4 нед в году).
По тяжести течения: легкая степень тяжести АР (у пациента имеются лишь незначительные клинические проявления болезни, не нарушающие дневную активность и сон); средней степени тяжести АР (симптомы нарушают сон пациента, препятствуют работе, учебе, занятиям спортом). Качество жизни существенно ухудшается; тяжелая форма АР (симптомы настолько выражены, что пациент не может нормально работать, учиться, заниматься спортом или проводить досуг и спать ночью, если не получает лечения).
По стадии течения АР подразделяется на: стадию обострения и стадию ремиссии.
Диагностика
Жалобы: на заложенность носа, чихание, обильное отделяемое, зуд в полости носа. Часть больных в большей степени беспокоят ринорея (водянистый секрет) и чихание; в ночное время состояние может улучшаться. В других случаях сильнее выражена заложенность носа, назальный секрет при этом вязкий, тягучий, в ночное время состояние может ухудшаться; при длительном течении заболевания возникает аносмия.
Часто присутствует как назальная, так и бронхиальная гиперреактивность (усиленный ответ на неспецифические раздражители, проявляющееся в виде обострения АР при контакте со средствами бытовой химии, с резкими запахами, табачным дымом, холодным воздухом, при смехе, плаче, физической нагрузке, изменении положения тела и др.). (A, 1+).
Типичные симптомы АР: ринорея, чихание, затруднение носового дыхания и зуд часто сочетаются с глазными симптомами, особенно у пациентов с повышенной чувствительностью к пыльцевым аллергенам. Диагностика облегчается при использовании стандартизированных вопросников. Ответы на ключевые вопросы выявляют спектр возможных причин, хотя и не являются заменой для аллерген-специфической диагностики.
Появление сезонных симптомов в одно и то же время года – возможный индикатор роли пыльцы или спор плесеневых грибов; ухудшение в домашних условиях – показатель сенсибилизации к эпидермальным аллергенам или клещам домашней пыли; при ухудшении на работе нельзя исключить роль профессиональных аллергенов.
Особенности ринореи – задняя ринорея – приводит к синдрому так называемого «постназального стекания». Если характер выделений прозрачный – инфекция маловероятна, если выделения желтые или зеленые – инфекция весьма вероятна. Примесь крови в назальном секрете с обеих сторон может указывать на неправильное применение назального спрея или наличие гранулематозного процесса, а также возможное нарушение свертывания крови и патологию сосудов в слизистой оболочке носа. Односторонние симптомы при АР либо указывают на устойчивый «назальный цикл» у пациента, либо требуют исключения нарушения анатомической структуры полости носа или инородного тела, опухолей, полипа верхнечелюстной пазухи (antrochoanal polyps), в редких случаях, как правило, после травмы головы, истечения цереброспинальной жидкости (ликвореи). Двусторонние симптомы указывают либо на сигмовидное искривление перегородки, либо наналичие полипоза носа, обтурирующего оба носовых хода. Попеременная заложенность – на генерализованный ринит с меняющимся носовым циклом.
Образование носовых корок может быть при гранулематозе Вегенера, саркоидозе, других васкулитах, озене и хроническом риносинусите. Редко могут вызывать образование корок ИНГКС. При АР возможны: храп, нарушение сна, сопение, гнусавость голоса, которые могут наблюдаться и при любых ринитах, сопровождающихся заложенностью носа. У некоторых пациентов с САР при попадании в организм перекрестно-реагирующих антигенов, содержащихся в некоторых фруктах, овощах и орехах, развивается оральный аллергический синдром (ОАС) (симптомы ОАС развиваются в первые минуты после употребления свежих фруктов или овощей, реже – спустя один-два часа). Характерно появление отечности, покалывания, зуда и жжения в области языка, десен, неба, губ, а также эритематозных элементов в периоральной области, на шее. Нередко наблюдается усиление заложенности носа, насморк, чихание, явления конъюнктивита. В большинстве случаев симптомы кратковременные и купируются самостоятельно, однако в отдельных случаях возможно сочетание с бронхообструктивным синдромом, системными реакциями). При АР возможны: кашель, свистящие хрипы, заложенность в грудной клетке.
Аллергологический анамнез
КАР. Заболевание носит круглогодичный характер.
Пациенты обнаруживают связь между возникновением симптомов и воздействием аллергена (контакт с шерстью животных, со старыми книгами, уборка помещения и др.). Симптомы заболевания присутствуют постоянно либо с эпизодическим ухудшением состояния или появляются лишь при контакте с причинным аллергеном.
Заболевание может протекать без резких обострений, что не позволяет предположить причинно-значимый аллерген без проведения специфического аллергологического обследования.
Возможно наличие других аллергических заболеваний (чаще АК, БА, АД).
САР. Заболевание носит четкий сезонный характер (симптомы появляются в один и тот же сезон года). Сезонность четко прослеживают при анализе дневника больного АЗ.
Могут беспокоить симптомы конъюнктивита, БА, системных проявлений: утомляемость, отсутствие аппетита, депрессия, приступы мигрени. Характерный признак пыльцевой сенсибилизации — ухудшение состояния при выходе на улицу из помещения, в сухую ветреную погоду, во время пребывания в загородной зоне и других местах, где цветение более активное. Могут отмечаться различные реакции при использовании косметических средств и ЛС, содержащих экстракты растений, а также при употреблении в пищу продуктов, содержащих растительные компоненты, меда и т. д.
При наличии грибковой сенсибилизации обострение чаще возникает весной и осенью (для средней полосы России это время наиболее активного спорообразования грибковых микроорганизмов); симптомы могут сохраняться весь теплый период года, особенно при высоком уровне влажности.
Возможно ухудшение состояния при контакте с прелым сеном и травой, в период пребывания в сырых, плохо проветриваемых помещениях, при употреблении продуктов, подвергшихся ферментации, – пива, кваса, дрожжевого теста, сыра и других.
Клинические проявления гиперчувствительности к клещевым аллергенам могут носить сезонный характер (весна и осень — периоды активного размножения клещей домашней пыли).
Наиболее часто АР сочетается с АК, БА, АД, АКР. Нередко эти заболевания протекают длительно, без постоянной и выраженной симптоматики, а потому не являются столь беспокоящими пациента, как АР. Следует иметь в виду, что нередко не удается заподозрить ведущий причинно-значимый аллерген, поскольку у пациента имеется полисенсибилизация к аллергенам различных групп. Пациент может иметь сочетанную сенсибилизацию к аллергенам, с которыми он контактирует ежедневно и присутствующим в воздухе только в определенный сезон. В этом случае проявления ринита носят круглогодичный характер с сезонным ухудшением состояния. Затрудняет выявление аллергена и наличие гиперреактивности слизистой оболочки носа.
Риском развития АР является атопия, следует обратить внимание на наличие АЗ у ближайших родственников – АР, БА, АД и на наличие других АЗ у самого больного АР, неблагоприятные экологические, бытовые и производственные условия.
Физикальное обследование
Обращают внимание на затрудненное носовое дыхание; приступообразное чихание; постоянное обильное отделение водянистого секрета из полости носа; в случае присоединения вторичной инфекции выделяемый секрет может носить слизисто-гнойный характер.
Лабораторные исследования
Цитологическое исследование секрета из полости носа (мазок) на наличие эозинофилии (характерно увеличение относительного количества эозинофилов до 10% и более) (В, 2++). Общий анализ крови проводят с целью выявления эозинофилии (чаще обнаруживают в период обострения заболевания).
Обязательные инструментальные исследования
При передней риноскопии отмечают значительное количество водянистого секрета, резкий отек носовых раковин, ярко-красный цвет слизистой оболочки в период обострения САР, серый или цианотичный цвет – при КАР, наличие характерной «мраморности» слизистой оболочки (симптом Воячека).
Дополнительные инструментальные исследования
Рентгенологическое исследование полости носа и ОНП. А(1+).
Компьютерная томография полости носа и ОНП. (В, 2++).
Передняя риноманометрия. (С, 2+).
Эндоскопическое исследование полости носа. Аппликационная проба с раствором адреналина гидрохлорида 0,1 % для демонстрации обратимости назальной обструкции. (С, 2+).
Обязательные аллергологические исследования
Кожные тесты с атопическими аллергенами. (А, 1++).
Дополнительное аллергологические и иммунологические исследования
Определение уровня аллерген-специфических IgE в сыворотке крови. (В, 1+).
Провокационные назальные тесты с атопическими аллергенами. (В, 1+). Окончательный диагноз выставляют только после сопоставления результатов обследования с данными анамнеза заболевания.
Дифференциальный диагноз
АР дифференцируют с некоторыми хроническими заболеваниями полости носа. Чаще всего с ринитом, вызванным анатомическими аномалиями строения носовой полости, или инфекционным ринитом. Для неаллергического эозинофильного ринита характерно высокое содержание эозинофилов (до 80–90%) при цитологическом исследовании, при этом не удается выявить сенсибилизацию ни одним из методов аллергодиагностики, при риноскопии характерна бледная рыхлая отечная слизистая оболочка носа, возможно дальнейшее развитие полипоза.
При вазомоторном (идиопатическом) рините слизистая полости носа бледная, отечная; отделяемое из носа водянистого или слизистого характера, не имеется признаков атопии.
Ринит неаллергического характера может быть вызван патологией эндокринной системы, приемом медикаментов, психогенными факторами, беременностью и др.
Учитывают данные анамнеза и результаты клинического и аллергологического обследований, наличие сопутствующей патологии и прием медикаментов, которые могут привести к появлению симптомов ринита. Пациенты с подозрением на АР ведут дневник, в котором они ежедневно регистрируют выраженность симптомов, влияние условий окружающей среды на течение заболевания, а также указывают лекарственные препараты, которые были использованы в этот день. Анализ полученных из дневника сведений позволяет предположить аллергическую природу заболевания и причинный аллерген, эффект от применения препаратов. При сезонном течении необходимо сопоставить календарь цветения растений в данной климатической зоне с моментами появления и исчезновения симптомов у пациента.
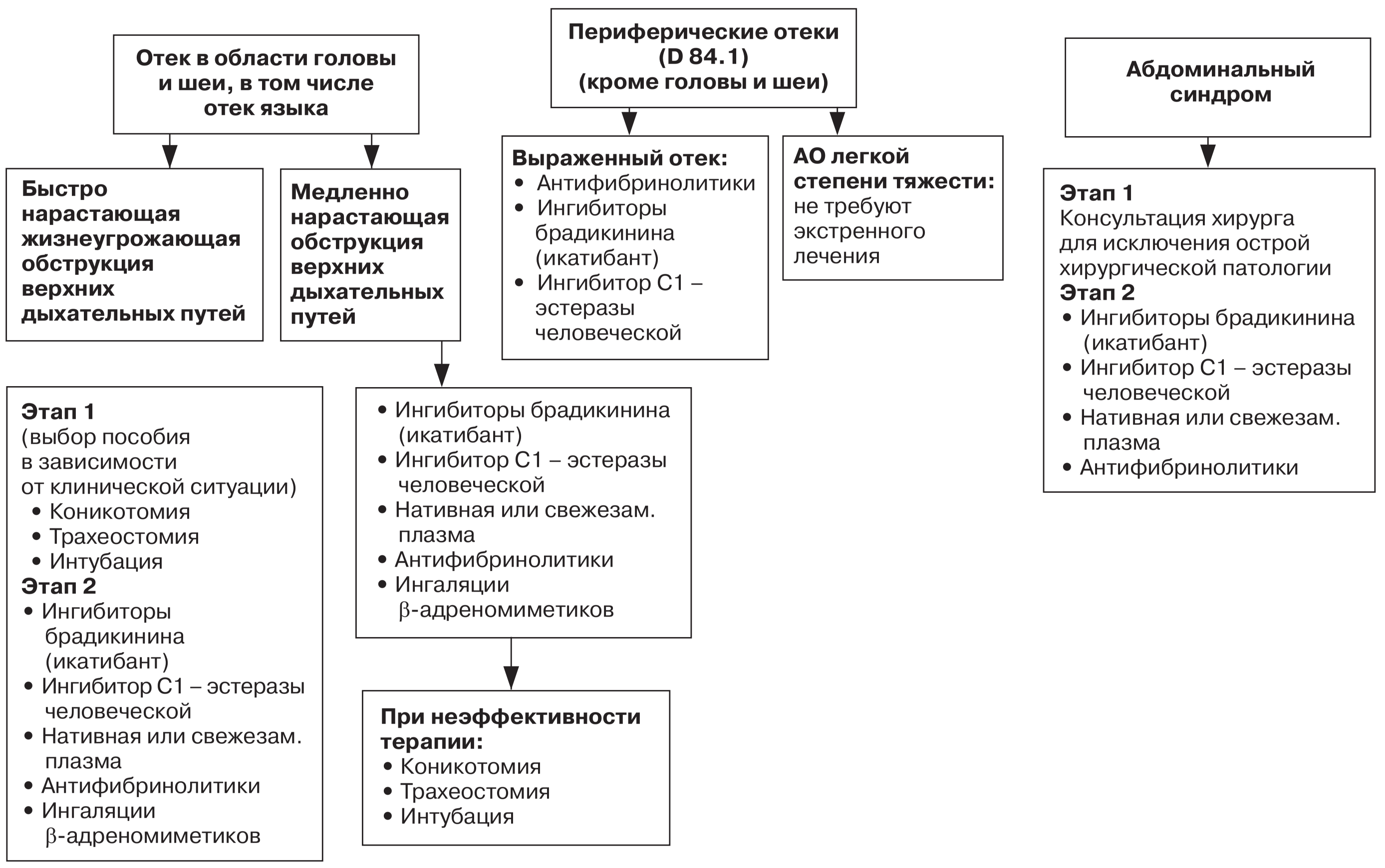
Лечение АР
Цель лечения — полный контроль над симптомами АР.
Лечение в большинстве случаев проводят в амбулаторно-поликлинических условиях. Госпитализация в стационар показана при тяжелом и/или осложненном течении заболевания, а также при необходимости проведения ускоренного курса АСИТ.
Образовательные программы
Пациент или родители детей должны быть проинформированы о природе заболевания, причинах и механизмах ринита, симптомах и доступных методах лечения. Необходимо предоставить информацию о способах элиминации или ограничения контакта с аллергеном, лекарственной терапии. Эффективность терапии зависит от правильной техники использования препаратов местного применения, которой следует научить больного. Пациенты должны быть осведомлены о возможных осложнениях АР, в том числе синусите, среднем отите и сопутствующих заболеваниях, таких как БА. Пациенты должны иметь представление о том, как распознавать признаки осложнений, для своевременного обращения к врачам-специалистам, а также получить информацию о возможных негативных влияниях ринита на качество жизни и преимуществах соблюдения врачебных рекомендаций. Необходимо ориентировать больного на реалистичные ожидания и понимание того, что хронические заболевания не излечиваются, поэтому требуется долгосрочное врачебное наблюдение и рациональная терапия.
| Группа | Непатентованное название | Механизм действия | Побочные эффекты | Комментарии | ||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Показание | Препарат | Режим применения | |||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Группа лекарственных средств | Препарат | Режим применения | ||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Возрастные периоды | Морфологическая характеристика | Локализация | ||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
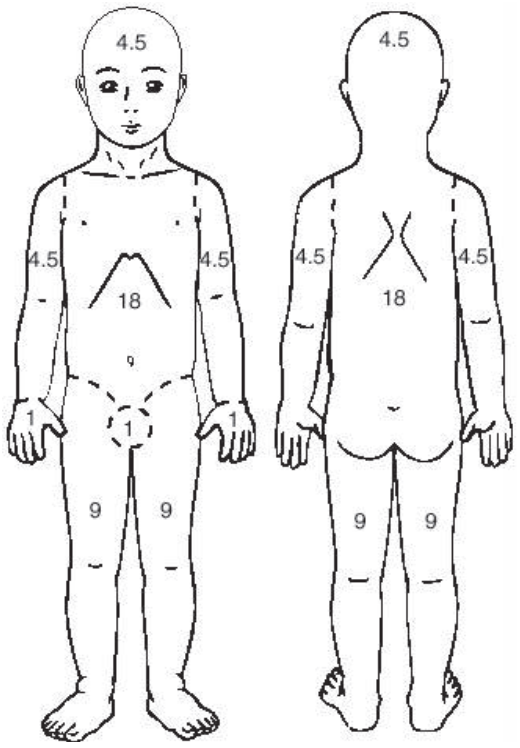
А площадь поражения (оценивается врачом)
Площадь поверхности кожи
Площадь проявлений атопического дерматита
Участки тела
Площадь поражения
Передняя поверхность головы (4,5%)
Задняя поверхность головы (4,5%)
Передняя поверхность туловища (18%)
Задняя поверхность туловища (18%)
Передняя поверхность левой руки (4,5%)
Задняя поверхность левой руки (4,5%)
Передняя поверхность правой руки (4,5%)
Задняя поверхность правой руки (4,5%)
Передняя поверхность левой ноги (9%)
Задняя поверхность левой ноги (9%)
Передняя поверхность правой ноги (9%)
Показатель А = _______
В интенсивность клинических проявлений (оценивается врачом)
Клинические проявления
Оценка в баллах
Способ оценки:
0 = отсутствие проявлений
1 = легкие проявления
2 = умеренные проявления
3 = тяжелые проявления
Отек или папулезность
Показатель В = ______
С выраженность субъективных симптомов (оценивается пациентом)
Показатель С = _______ SCORAD=А/5+7*В/2+С= ______
При значении индекса SCORAD до 20 баллов течение АтД определяют как легкое, от 20 до 40 баллов – как средней тяжести, выше 40 баллов как тяжелое.
АтД нередко осложняет вторичная инфекция: бактериальная, грибковая или вирусная. В первом случае возникают пиодермии: фолликулиты, реже импетиго, фурункулез. Грибковая инфекция, обусловленная Malassezia spp., Candida spp., чаще поражает кожу волосистой части головы, лица, шеи и воротниковой зоны. У больных АтД нередко возникает распространенная герпетическая инфекция; в особо тяжелых случаях – герпетиформная экзема Капоши, которая может привести к летальному исходу при отсутствии надлежащего лечения, особенно у детей раннего возраста.
Анамнез (см. «Аллергологическое обследование»)
Физикальное обследование
При физикальном обследовании нужно обратить внимание на характер и локализацию высыпаний, наличие или отсутствие расчесов, свидетельствующих об интенсивности кожного зуда, признаки инфицирования кожи, на симптомы АР, конъюнктивита и БА.
Клинико-лабораторные исследования
Аллергологическое обследование
Включает сбор аллергологического анамнеза, обследование in vivo(кожные тесты, провокационные тесты), а также лабораторную диагностику in vitro.
Аллергологический анамнез – обязательный этап, помогающий выявить причинно-значимый аллерген и другие провоцирующие факторы.
Семейный анамнез – история развития кожного процесса у больного АтД (включая выявление бактериальной, вирусной и грибковой инфекции), установление сезонности обострений, связи с воздействием аллергенов.
Наличие респираторных симптомов;
Анамнестические сведения о факторах риска АтД: течение беременности и родов у матери, питание во время беременности, профессиональные вредности родителей, жилищно-бытовые условия, характер вскармливания ребенка, перенесенные инфекции, сопутствующие заболевания, пищевой и фармакологический анамнез, выявление возможных провоцирующих факторов и другое.
Кожные тесты. При отсутствии противопоказаний больным проводят кожное тестирование: prick-тесты, или скарификационные тесты со стандартным набором ингаляционных аллергенов.
При наличии диффузного кожного процесса или других противопоказаний к аллергологическому обследованию in vivo проводят лабораторную диагностику – определение уровня общего сывороточного IgE (в большинстве случаев существенно превышает нормальные значения, но не является специфическим признаком) и антител изотипа IgE к аллергенам с помощью различных методов.
При подозрении на сопутствующие заболевания и очаги хронической инфекции проводится обследование в соответствии с существующими стандартами. Иммунологическое обследование не обязательно. Определение содержания IgА, IgМ и IgG в сыворотке полезно, в том числе для исключения селективного дефицита IgA, сопровождающегося признаками АтД.
Дифференциальная диагностика
Дифференциальную диагностику АтД проводят со следующими заболеваниями:
ограниченный нейродермит (лишай Видаля);
розовый лишай Жибера;
лимфома кожи в ранней стадии;
герпетиформный дерматит Дюринга;
синдром гипериммуноглобулинемии E;
селективный дефицит IgA;
десквамативная эритродермия Лейнера–Муссу.
Лечение
Цели лечения
Достижение клинической ремиссии заболевания.
Воздействие на состояние кожи: устранение или уменьшение воспаления и кожного зуда, предупреждение и устранение вторичного инфицирования, увлажнение и смягчение кожи, восстановление ее защитных свойств.
Профилактика развития тяжелых форм АтД.
Профилактика развития и лечение респираторных проявлений у больных АтД.
Восстановление утраченной трудоспособности.
Улучшение качества жизни.
Основные принципы комплексного подхода к лечению больных АтД
элиминация раздражителей кожи и аллергенов;
наружная терапия и рациональный уход за кожей;
физиотерапевтические методы лечения;
реабилитация и профилактика.
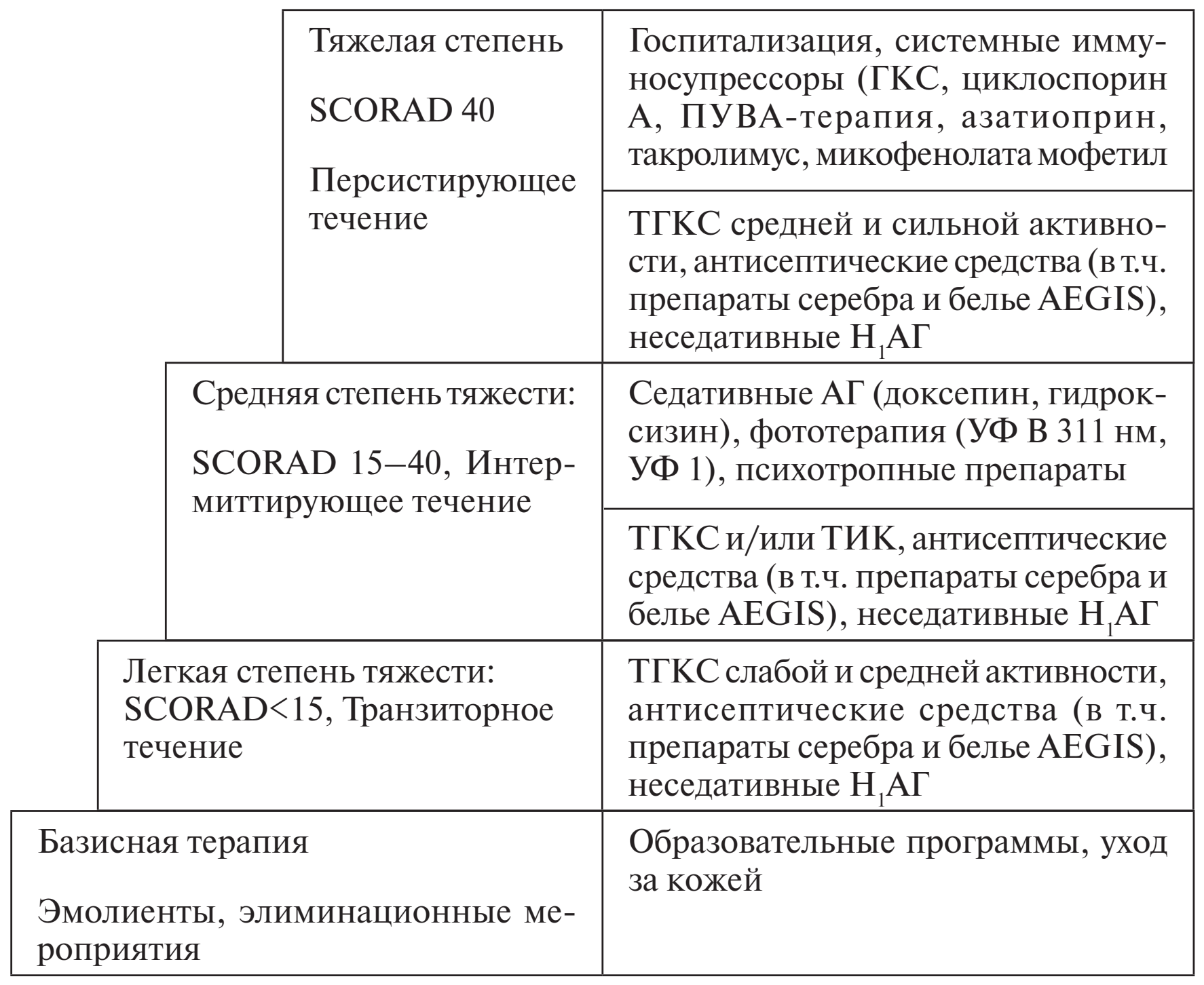
В настоящее время принят ступенчатый подход к терапии АтД, предложенный в 2012 году Международным консенсусом Европейских научных ассоциаций, в состав которых входили: Европейский Дерматологический Форум (European Dermatology Forum (EDF); Европейская Академия Дерматологии и Венерологии (European Academy of Dermatology and Venereology [EADV]);Европейская Федерация Аллергии (European Federation of Allergy [EFA]); Европейская Комиссия по Атопическому Дерматиту (European Task Force on Atopic Dermatitis [ETFAD]); Европейской Общество Педиатрической Дерматологии (European Society of Pediatric Dermatology [ESPD]); Global Allergy and Asthma European Network (GA 2 LEN) (табл. 4).
 |
|---|
Ступенчатый подход к лечению АтД предусматривает поочередное включение в схему лечения различных терапевтических методов воздействия в зависимости от степени тяжести заболевания. В случаях присоединения вторичной инфекции необходимо включение в схему лечения антисептических и противомикробных средств на любой стадии заболевания. В случаях подтвержденной клинически значимой сенсибилизации к конкретным аллергенам показано проведение АСИТ. В случаях неэффективного лечения необходимо учитывать приверженность больного к лечению, а также тщательное проведение дифференциальной диагностики.
Ниже представлены отдельные методы лечения.
Элиминация причинно-значимых аллергенов и триггеров
Среди провоцирующих факторов принято выделять специфические (причинно-значимые аллергены) и неспецифические провоцирующие факторы. Их воздействие на кожу больного АтД может провоцировать обострение заболевания, поэтому соблюдение элиминационных мероприятий является одним из важнейших методов лечения АтД.
К неспецифическим провоцирующим факторам относят:
физические (механические раздражители – одежда из грубых тканей, шерсть и т. п.);
химические (кислоты, детергенты, мыла, отбеливатели и т. п.);
биологические (инфекционные агенты);
факторы окружающей среды (летучие органические вещества, табачный дым и пр.).
К специфическим факторам относят причинно-значимые аллергены,такие как бытовые, эпидермальные, пыльцевые, пищевые и микробные.
Уменьшение влияния провоцирующих факторов, таких как потливость, стресс, резкие колебания температуры окружающей среды, грубая одежда, использование мыла и детергентов и т.д. (D).
Соблюдение неспецифической гипоаллергеной диеты.
Соблюдение индивидуальной гипоаллергенной диеты с исключением определенных продуктов при доказанной пищевой аллергии (с помощью провокационных тестов) (2b, B).
Элиминация причинно-значимых аллергенов (индивидуальные охранительные режимы):
Соблюдение элиминационных мероприятий против клеща домашней пыли может улучшать течение АтД (2b, B).
Гипоаллергенный быт и элиминация клещей домашней пыли в сочетании с высокогорным климатом также приводит к улучшению течения АтД (2b, 3b,B).
Уменьшение или избегание контакта с пыльцой растений у больных с пыльцевой сенсибилизацией, с шерстью животных – у больных с эпидермальной сенсибилизацией, с контактными аллергенами – у больных с контактной гиперчувствительностью (например, к никелю) (D).
Наружная противовоспалительная терапия
Требования к наружной терапии:
устранение или уменьшение кожного зуда;
купирование воспалительных реакций и стимулирование репаративных процессов в коже;
предупреждение и устранение вторичного инфицирования;
увлажнение и смягчение кожи;
восстановление защитных свойств кожи.
Основные принципы применения средств для наружной терапии:
достаточная сила действия ЛС;
достаточная доза ЛС;
правильное применение ЛС.
Средства для наружной противовоспалительной терапии АтД:
ТГКС являются препаратами первой линии для лечения АтД (1b, А).
ТГКС подразделяют по силе противовоспалительной активности на низкоактивные (класс 1), умеренно активные (класс2), активные (класс 3) и высокоактивные (класс 4).
Применение низко- и умеренно активных ТГКС показано уже при легком течении АтД (SCORAD>15), а при среднем и тяжелом течении АтД целесообразно применение активных и высокоактивных ТГКС в минимально эффективных дозах.
Рассчитано еженедельное безопасное количество ТГКС, в зависимости от длительности применения и силы его противовоспалительной активности (табл. 5).
Продолжительность применения
Степень противовоспалительной активности
Умеренная
Сильная
Очень сильная
Таблица 6. Основные ошибки и методы их коррекции
Назначение только наружной терапии
Назначение комплексного лечения
Ограничение применение ТГКС и ТИК или отказ от них при наличии показаний
Полноценная диагностика и своевременное назначение лекарственных средств для купирования проявлений заболевания
Неоправданно длительное использование ТГКС, игнорирование базисной патогенетической терапии
Соблюдение режима применения препаратов
Назначение элиминационных диет на основании выявления в крови пациента IgG антител к широкому спектру пищевых аллергенов
Элиминационные диеты показаны только при клинически значимой и доказанной с помощью провокационных тестов или выявления специфических IgE антител пищевой аллергии
Применение без веских показаний системных ГКС
Своевременное купирование обострения, назначение адекватной наружной терапии, использование комплексного подхода к терапии
Назначение системной антибактериальной терапии без подтверждения неэффективности лечения комбинированными наружными препаратами
Применение комбинированных ТГКС, антибактериальных наружных средств, правильный уход за кожей
Назначение АСИТ больным, не прошедшим предварительный диагностический и лечебный этап
АСИТ назначают только после подготовительного этапа, заключающегося в проведении аллергологического обследования, подтверждения атопической природы заболевания, купирования обострения, санации очагов хронической инфекции и коррекции выявленных сопутствующих заболеваний, в условиях элиминации аллергенов
Обучение и реабилитация пациентов
Цель обучения – сообщить пациенту с АтД и членам его семьи информацию, необходимую для максимально эффективного лечения. Обучение предусматривает проведение просветительской работы среди всех участников лечебного процесса: самого больного АтД, членов его семьи, медицинских работников.
Образовательные программы (такие как аллергошколы, различные тренинги) для детей с АтД, их родителей и взрослых доказали свою целесообразность во многих странах (1a, A).
Прогноз
Прогноз заболевания благоприятный. Поскольку АтД – хроническое заболевание, протекающее с периодами обострений и ремиссий, следует стремиться к достижению длительных ремиссий.
КРАПИВНИЦА
Описание методов, использованных для сбора/селекции доказательств
Доказательной базой для рекомендаций являются публикации, вошедшие в базы данных EMBASE и PubMed/MEDLINE, данные международных согласительных документов по крапивнице/ангиоотеку (EAACI/GA 2 LEN/EDF/WAO guidelines on urticaria 2009).
Определение
Крапивница (от лат. Urtica – крапива) – группа заболеваний, характеризующаяся развитием волдырей и/или ангиоотеков.
Состояния, при которых волдыри являются симптомом (кожные тесты, аутовоспалительные синдромы (заболевания, вызванные мутациями в протеин-кодирующих генах, играющих ведущую роль в регуляции воспалительного ответа), анафилаксия, наследственный ангиоотек и т. п.), не относятся к крапивнице.
Код по МКБ-10
L50 Крапивница (L50.0 – аллергическая, L50.1 – идиопатическая, L50.2 – вызванная воздействием низкой или высокой температуры, L50.3 – дермографическая, L50.4 – вибрационная, L50.5 – холинергическая, L50.6 – контактная, L50.8 – другая, L50.9 – неуточненная).
Профилактика
Устранение или ограничение воздействия физических или иных триггеров крапивницы (холод, тепло, физическая нагрузка, ингибиторы АПФ, НПВС и т. п.).
Скрининг
Классификация
Крапивницу классифицируют по продолжительности течения, по типам и подтипам. Уодного больного могут быть две и более разных форм крапивницы. В практической деятельности российские врачи используют две классификации (классификация, описанная в Российском Национальном согласительном документе по крапивнице/ангиоотеку от 2007 года, и классификация, изложенная в Европейском согласительном документе по крапивнице/ангиоотеку от 2009 года (табл. 1). Необходимо отметить, что принципиальных различий в обеих классификациях нет.
Отдельно рассматриваются заболевания, исторически относящиеся к крапивнице, но не являющиеся крапивницей, и синдромы, включающие крапивницу/ангиоотек.
Острая спонтанная
Хроническая спонтанная
Длительность болезни менее 6 нед
Длительность болезни более 6 нед
Холодовая контактная
Замедленная крапивница от давления**
Тепловая контактная
Солнечная крапивница
Дермографическая крапивница
Вибрационная крапивница/ангиоотек
Холодные предметы, ветер, жидкость
Локальное давление (тяжести, тесная одежда и т. п.), возникает через 3–12 ч
Локальное воздействие тепла
УФ и/или видимый свет
Механическое штриховое раздражение
Вибрация, например, пневматический молоток
Аквагенная крапивница
Холинергическая крапивница
Анафилаксия/крапивница, вызываемая физической нагрузкой
Вода
Повышение температуры тела, например, вследствие физической нагрузки
Воздействие на кожу уртикарогенными веществами
Физическая нагрузка
* В России используется термин «идиопатическая крапивница».
** Замедленная крапивница от давления представляет собой отек на фоне эритемы в месте воздействия давления.
Оценка активности крапивницы
Оценка активности крапивницы рекомендуется для использования в клинической и исследовательской деятельности. Для этой цели используется простая балльная система – UAS 7 (urticaria activity score 7) или Индекс Активности Крапивницы для оценки тяжести заболевания и результатов лечения спонтанной крапивницы. UAS 7 предполагает суммарную оценку основных симптомов заболевания (количество высыпаний и интенсивность зуда) самим пациентом каждые 24 ч за 7 последовательных дней (табл. 3).
| Балл | Волдыри | Зуд (интенсивность) | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Тип | Подтип | Обязательное диагностическое обследование | Расширенное диагностическое обследование | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Тип | Подтип | Обязательное диагностическое обследование | Расширенное диагностическое обследование в зависимости от анамнеза и проведения дифференциальной диагностики | ||||
|---|---|---|---|---|---|---|---|
| Выборка пациентов | Лечение | Качество доказательств | Сила рекомендаций |
|---|---|---|---|
| Тип крапивницы | Лечение | Качество доказательств | Сила рекомендаций |
|---|---|---|---|