Почему мы чихаем
Каждому знакомо это чувство – сначала начинает нестерпимо щекотать в носу, затем идёт мощный глоток воздуха, и наконец облегчающий наши страдания чих. Будь то аллергия или просто яркий свет – многие вещи могут вызвать этот яростный выброс слюны и слизи.
Но почему же люди и другие животные чихают? Как далеко и насколько быстро путешествует по воздуху наш чих? Мы попытаемся ответить на эти вопросы.
Многие факторы могут спровоцировать чих. Это и банальная простуда, и аллергия и грязный воздух, и физические раздражители, такие как пыль, холодный воздух или яркое солнце.
Процесс чиханья начинается с раздражения дыхательного эпителия, который с помощью тройничного нерва подаёт мозгу сигнал о необходимости прочистить носоглотку. При чиханье воздух вылетает из нашего носа со скоростью 150 километров в час!
Чих заставляет сокращаться мышцы по всему нашему телу – буквально с головы до пят. Почему так происходит науке неизвестно. Возможно из-за особенности человеческой нервной системы. Почему-то она считает, что при очищении носоглотки требуется, в частности, дополнительная защита глаз.
Как мы знаем, чихать можно по-разному: интеллигентно в ладошку или на всю комнату с диким рёвом. И дело тут не только в воспитании, но и в анатомии. Одно исследование доказало, что 45% чихают на улице не так как дома. Стесняются.
Некоторые люди чихают затяжными сериями по два, три и больше раз. Чаще всего это вызвано аллергией или эпилептической болезнью. В обычных случаях он может быть вызван желанием организма избавиться от накопившейся в носу пыли.
Теперь вы знаете про чиханье всё, ну или почти всё. Не забудьте поделиться своим знанием с друзьями)
Лечение ринита при острых респираторных вирусных инфекциях антигистаминными препаратами I поколения
Наиболее частыми причинами развития заболеваний дыхательной системы являются острые респираторные вирусные инфекции (ОРВИ). По данным Всемирной организации здравоохранения, взрослый человек переносит ОРВИ дважды в год. У детей заболеваемость ОРВИ в сре
Наиболее частыми причинами развития заболеваний дыхательной системы являются острые респираторные вирусные инфекции (ОРВИ). По данным Всемирной организации здравоохранения, взрослый человек переносит ОРВИ дважды в год. У детей заболеваемость ОРВИ в среднем в 3 раза выше, чем у взрослых. Временная нетрудоспособность взрослого населения вследствие ОРВИ в России ежегодно составляет 25—30% от общей временной нетрудоспособности и обусловливает большой экономический ущерб. Больные ОРВИ — основной контингент пациентов поликлиники, поэтому одной из главных задач врача является снижение заболеваемости ОРВИ и уменьшение сроков временной нетрудоспособности, а это может быть достигнуто лишь при своевременном выявлении и, главное, при оптимальном лечении этой категории больных.
Группу ОРВИ составляют этиологически самостоятельные заболевания, важнейшими из которых являются грипп, парагрипп, РС-вирусная, риновирусная и аденовирусная инфекция; объединяют их два основных признака: единый механизм передачи возбудителей и сходные клинические проявления инфекционного процесса.
Действительно, различные группы респираторных вирусов могут вызвать практически одинаковые поражения, этиологический же диагноз можно поставить лишь по результатам серологической диагностики, выполняемой только в порядке контроля эпидемиологической обстановки, что, к сожалению, не всегда достижимо в амбулаторно-поликлинических условиях.
Одним из основных и наиболее важных проявлений большинства ОРВИ является ринит. Международная группа по лечению ринитов определяет его как «воспаление слизистой оболочки полости носа, характеризующееся одним или несколькими симптомами: заложенность носа, ринорея, чихание, зуд в носу». Обычно заболевание дебютирует появлением недомогания, ощущения сухости в носу, чиханием. Затем быстро нарастает отек слизистой оболочки носовой полости, появляется ринорея.
Лечебная тактика зависит от тяжести патологического процесса. При достаточно легком течении заболевания, отсутствии угрозы осложнений целесообразно применение немедикаментозных методов лечения (паровые ингаляции, полоскания, горячие ножные ванны, сухое тепло на поясницу и стопы, потогонные процедуры), показана витаминотерапия. При резко выраженной симптоматике острого ринита страдает общее самочувствие больного, снижается его работоспособность, ухудшается качество жизни. Из-за отека слизистой оболочки придаточных пазух носа, евстахиевых труб появляется головная боль в области лба, ощущение заложенности в ушах. Возможно сужение или закупорка слезно-носового канала, что проявляется обильным слезотечением, болезненной припухлостью слезного мешка, возникает угроза развития осложнений со стороны околоносовых пазух и среднего уха. Именно вероятность перехода процесса в хроническую форму и развития осложнений обосновывает целесообразность применения при остром рините лекарственных препаратов. Однако при этом нужно учитывать особенности психологии большинства пациентов, предпочитающих использовать одно, максимум два «всеисцеляющих» средства. Назначение 3—4 лекарственных препаратов, которые необходимо принимать несколько раз в день, ведет к тому, что пациент начинает сомневаться в правильности назначений врача, нарушать режим приема препаратов и как результат снижается эффективность лечения. Таким образом, в амбулаторной практике наиболее предпочтительным можно считать назначение средств, обладающих достаточной широтой терапевтического действия, купирующих основные симптомы заболевания, перекрывающих патогенетически значимые пути его развития и позволяющих свести к минимуму количество приема лекарственных препаратов.
Являясь постоянной составной частью почти всех органов, тканей, жидких сред и выделений организма человека, гистамин опосредует свои физиологические и патологические эффекты через три вида мембранных рецепторов (Н1, Н2, Н3), расположенных на клетках гладкой мускулатуры внутренних органов и кровеносных сосудов, клетках эндотелия, нервных окончаниях, лейкоцитах периферической крови. Сокращение гладкой мускулатуры, повышение проницаемости сосудов, усиление слизеотделения в верхних дыхательных путях, повышение внутриклеточной концентрации цГМФ, легочная вазоконстрикция, усиление хемотаксиса эозинофилов и нейтрофилов, усиление продукции тромбоксана, простогландинов F2a, E2 и аналогичных производных арахидоновой кислоты реализуются через активацию Н1-гистаминовых рецепторов [1, 2].
Необходимостью устранения патологических эффектов гистамина обусловлен поиск, а затем и внедрение в клиническую практику лекарственных препаратов, конкурентно блокирующих Н1-гистаминовые рецепторы. Однако термин «антигистаминные» не полностью отражает суть этих препаратов, так как они вызывают ряд других фармакологических эффектов. Отчасти это обусловлено структурной близостью таких местных гормонов, как гистамин, адреналин, серотонин и ацетилхолин: вещество, устраняющее эффекты одного стимулятора, может блокировать действие другого [3]. Сопутствующие фармакологические эффекты антигистаминных препаратов I поколения считались нежелательными, что и обусловило внедрение в клиническую практику антигистаминных препаратов следующих генераций. Однако Н1-блокаторы I поколения, обладающие свойствами холинолитиков, нашли применение в качестве cредств медиаторной терапии при ОРВИ.
Применение при ОРВИ антигистаминных препаратов I поколения бромфенирамина, хлорфенирамина, хлоропирамина, в отличие от Н1-блокаторов II поколения, высокоэффективно уменьшает такие симптомы ринита, как отек слизистой оболочки и заложенность носа, ринорея, чихание и зуд в носу [5—8]. Механизмы действия антигистаминных препаратов I поколения связаны как с их способностью блокировать Н1-гистаминовые рецепторы, так и с конкурентным антагонизмом по отношению к мускариновым рецепторам, которые опосредуют парасимпатическую стимуляцию секреции желез и вазодилатацию. Кроме того, благодаря способности этих препаратов проникать через гематоэнцефалический барьер, они оказывают влияние на соответствующие рецепторные образования в продолговатом мозге и гипоталамусе [9].
Общая оценка эффективности лечения ОРВИ, независимо проводимая пациентами и лечащими врачами по 4-балльной шкале (0 — нет эффекта, 1 — умеренный эффект, 2 — хороший эффект, 3 — отличный эффект), при использовании супрастина составляет в среднем 2,6 балла, что значительно превосходит аналогичный показатель в группе пациентов, не использовавших супрастин (1,9 балла).
Таким образом, антигистаминные препараты I поколения (например супрастин) являются высокоэффективными лекарственными средствами и могут быть рекомендованы для симптоматической и патогенетической терапии ринита при острых респираторных вирусных инфекциях. Небольшие дозировки и возможность назначения препаратов короткими курсами позволяют избежать появления побочных эффектов или минимизировать их [4].
Литература
А. А. Стремоухов, доктор медицинских наук
Е. Б. Мищенко, кандидат медицинских наук
Когда чихать на всё хотел: мифы и правда о чихании
У нас принято говорить «Будь здоров!» тому, кто рядом чихнул. Хотя если чихающий человек при этом не прикрыл рот, беспокоиться следует о собственном здоровье, ведь чихание при простуде может быть опасным. Инфекция с чихом разлетается с невероятной скоростью не меньше чем на два метра. Почему человек чихает при простуде, останавливается ли сердце при чихании, зачем мы чихаем и вообще чихание при простуде это хорошо или плохо? Обо всем этом «Доктору Питеру» рассказал заместитель директора НИИ уха, горла, носа и речи профессор Сергей Рязанцев.

Фото: pixabay.com
Со скоростью «Сапсана»
Казалось бы, чихнул за секунду. А в организме в это время происходит настоящая «спецоперация». Начинается с раздражения слизистой оболочки носа (обычно в зоне нижней и средней носовых раковин, носовой перегородки). Нервные окончания на слизистой передают импульс в продолговатый мозг и «дыхательный центр», далее по передним корешкам спинного мозга сигнал идет к дыхательным мышцам. Мы делаем глубокий вдох, мягкое нёбо поднимается, спинка языка прижимается к твердому нёбу, закрывая носоглотку и ротовую полость, закрываются глаза. Далее наступает черед межреберных мышц, мышц диафрагмы, прямых мышц живота, гортани. Наконец, мы делаем сильный выдох через нос.
Можно ли чихнуть с открытыми глазами или во сне?
Многих интересует вопрос, что будет если чихнуть с открытыми глазами. На самом деле чихнуть с открытыми глазами невозможно. В момент спазма мышц, отвечающих за чихание, одновременно сокращаются мышцы, регулирующие движение глаз, заставляя их закрыться. То есть они закрываются рефлекторно, в том числе для защиты от повреждения глазных сосудов. Невозможно чихнуть и с открытым ртом – он закрывается «автоматически».
Еще многие спорят, чихает ли человек во сне. А некоторые даже утверждают, что во сне чихнуть нельзя. Но это миф. Заснуть так крепко, чтобы нервные сигналы полностью «отключились», можно лишь под наркозом. В обычной жизни сон не такой глубокий, «спит» только кора мозга, а подкорковые центры мозга продолжают работать. Просто ночью вокруг не так много раздражителей, поэтому и чихаем во сне мы не часто. Но если, например, человек будет спать на сене и в нос попадут пылевые частицы, он обязательно чихнет.
Еще раз, еще много-много раз
Очень редко высокая скорость чихания человека может говорить о неврологических нарушениях, при которых раздражаются «чихательные» центры в головном мозге. С этой патологией уже работают неврологи. Описан, например, случай, когда женщина чихала два дня подряд.
Не можешь чихнуть? Посмотри на солнце
Чихаем мы в 4 этапа: латентный (предвестник), подготовительный (замыкание голосовой щели и носоглотки с помощью небного клапана), собственно чихание (сильный выдох через нос) и последовательное расслабление мышц.
Бывает, что процесс застопоривается на втором этапе. Человек чувствует — вот-вот чихнет, но ничего не получается. Как заставить себя быстро чихнуть? Существует много способов как спровоцировать чихание. Если вы не знаете, как вызвать чихание, надо посмотреть на яркое солнце или что-нибудь блестящее. Это вызовет раздражение зрительных нервов, которые дополнят раздражение рецепторов в носовой полости и помогут чихнуть.
Чихание как способ «прочистить» мозги
Раньше люди специально вызывали чихание — это было модно. Но как чихнуть, если не получается. Для этого использовали нюхательный табак. Мода на него появилась в середине XVII века у богатых парижан и быстро распространилась по всей Европе, удержавшись почти два столетия. В России нюхательный табак тоже был очень популярен, в том числе у императоров. Особенно любили нюхать табак Елизавета Петровна и Екатерина II, после них в Золотой кладовой Эрмитажа осталась богатейшая коллекция табакерок. Зачем они это делали? Во время чихания сильная воздушная волна проходит по своду носоглотки, одновременно воздействуя на сосуды и активируя лимбическую систему в головном мозге (она отвечает за эмоции). Это вызывало прилив сил и бодрости, «прочищало мозги». Когда этот эффект заметили, то и стали вызывать чихание искусственно.
Сдерживать чихание: вредно или некультурно?
Почему нельзя сдерживать чихание? В целом сдерживать любые физиологические позывы организма для здоровья не очень полезно. Но это во многом определяется культурой и традициями. В некоторых странах не принято сдерживать выделение любых жидкостей и газов, и общество на это внимания не обращает. Наши же культурные традиции заставляют вести себя иначе — мы стараемся в публичных местах не сморкаться и сдерживать кишечные газы. Чихание все же лучше не останавливать. Высокое давление, которое создается внутри во время этого процесса, может спровоцировать разрыв микрососудов глаз или носа, вызвать головную боль. Важно только не забывать прикрывать рот, желательно бумажным платком.
От чихания можно умереть. Теоретически
В чихании и слезах от лука «виноват» нос
Слезоотделение, как и чихание, — один из назальных защитных рефлексов. Почему, когда мы режем лук, глаза слезятся, а очки при этом не помогают? Потому что частицы лука раздражают не столько глаза, сколько чувствительные окончания тройничного нерва в полости носа. Сигнал от них передается нервным волокнам, идущим к слезной железе. Выделяющаяся слеза стекает не только из глаза наружу. Львиная доля слез попадает в слезно-носовой канал, как бы «смывая» вредные вещества из носа (вот почему при плаче «хлюпают носом»). Такую же реакцию можно наблюдать, если резко вдохнуть нашатырный спирт.
Слезы образуются постоянно, только мы их не видим — они незаметно попадают в полость носа и очищают её. Также на ежедневное очищение работает и слизь, образующаяся за счет желез носа и бокаловидных клеток,— за сутки её выделяется примерно поллитра. Слизь распределяется по носовой полости в виде очень тонкой пленки, в которой собственно и задерживаются пыль, аллергены, грибки. Так называемые «реснички» на слизистой оболочке как по эскалатору продвигают попавшие внутрь частички в носоглотку, потом мы их проглатываем и уже в ЖКТ желудочный сок всё переваривает, убивая опасные бактерии и микробы.
Цените способность чихать. Её можно лишиться
Человек может потерять способность чихать, если слизистая оболочка полости носа перестанет нормально работать. Такое может произойти при различных заболеваниях. Например, при атрофическом рините или озене (прогрессирующий атрофический процесс в слизистой оболочке, хрящевых и костных структурах носа). Это заболевание (его еще называют зловонным насморком) в Петербурге встречается редко, больше распространено на западе Белоруссии и Украины. При озене слизистая покрывается громадным количеством корок, из-за чего нос перестает справляться со своей защитной функцией. Нет раздражения — нет чихания. Чихайте на здоровье!
Чихание
Чихание в норме происходит под действием химических или физических раздражителей слизистой оболочки носа, при нахождении в сухом помещении, беременности. Патологический симптом встречается при остром и хроническом рините, аллергическом насморке, синуситах и полипах носа. Диагностика включает переднюю и заднюю риноскопию, рентгенографию околоносовых пазух, микробиологический и цитологический анализ мазка из носа. Местная терапия проводится назальными каплями с гормонами, антибиотиками, иммуномодуляторами. Лечение дополняют антигистаминными и нестероидными противовоспалительными средствами, аллерген-специфической иммунотерапией, хирургическими методами.
Причины чихания
Физиологические факторы
Чихание — естественная защитная реакция органов дыхания на раздражители. Симптом провоцируется попаданием в нос частиц пыли, вдыханием резких запахов (сигаретный дым, парфюмерия). Люди чихают при выходе на холодный воздух из теплого помещения и наоборот. У 20-25% людей проявляется «световой чихательный рефлекс» — при взгляде на яркий свет или солнце. Раздражение нервных рецепторов при чистке ушей ватными палочками также стимулирует чихание.
Симптом зачастую наблюдается при длительном пребывании в помещении с сухим воздухом. Это особенно заметно зимой, когда работают радиаторы отопления, после установки кондиционера для нагрева помещения. Человек чихает периодически, ощущает постоянную сухость и дискомфорт в носу. При этом выделяется скудное количество вязкой слизи. Иногда пересыхание назальной слизистой приводит к повреждению капилляров и в выделениях становятся заметными прожилки крови.
Ринит беременных
Состояние чаще проявляется в третьем триместре. Чихание обусловлено гормональными перестройками в организме женщины, которые влияют на тонус сосудов назальной слизистой. Симптом отмечается периодически, дополняется заложенностью носа и незначительными слизистыми выделениями. Чихание появляется на фоне общего удовлетворительного состояния женщины без типичных признаков респираторной инфекции.
Ринит
Воспалительный процесс является наиболее распространенной причиной чихания. Насморк встречается преимущественно при респираторных инфекциях: гриппе, риновирусе, аденовирусе. Реже симптом связан с действием бактериальных возбудителей. Чихание — один из первых признаков начинающегося ринита, который сопровождается дискомфортом и щекотанием в носу, затруднением дыхания. Особенности клинических проявлений симптома зависят от характера насморка:
Аллергический насморк
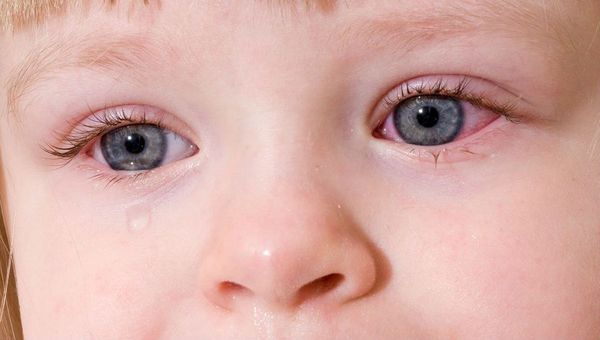
Чаще встречается сезонный ринит, характеризующийся приступами чихания в момент контакта с пыльцой деревьев и цветов. Пациент ощущает мучительный зуд и щекотание в носу, чихает беспрерывно по 15-20 раз и более. Чихание сочетается с обильными водянистыми выделениями из носа, слезотечением, покраснением глаз. После прерывания непосредственного контакта с аллергеном чихание прекращается, но чувство заложенности остается.
Круглогодичный аллергический ринит выявляется гораздо реже. Для него характерно возникновение пароксизмов чихания и затруднения носового дыхания вне зависимости от сезона. Болезнь вызвана аллергенами, которые присутствуют дома или в окружающей среде постоянно, поэтому труднее поддается лечению. При чихании человек выделяет водянистую или более густую слизь.
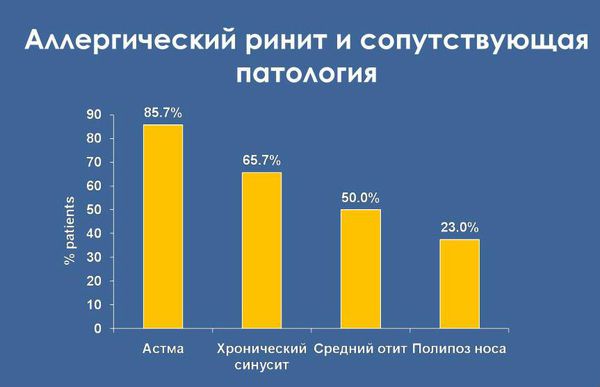
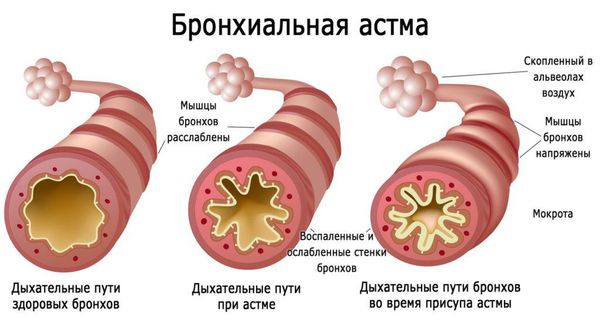
Бронхиальная астма
Симптом обычно наблюдается при аллергической форме заболевания. Чихание становится предвестником приступа бронхиальной астмы, сопровождается зудом в носу, першением в горле, покашливанием. Физиологический рефлекс провоцируется вдыханием холодного воздуха, табачного дыма, физическими нагрузками или стрессом. Спустя 5-10 минут чихание останавливается, Больной ощущает нехватку воздуха, одышку и другие типичные признаки пароксизма.
Синусит
При воспалении придаточных носовых пазух происходит одно-двукратное чихание, обусловленное стеканием слизи в носовые ходы. Затем отмечается выделение умеренного количества слизистого или гнойного секрета, в котором могут быть прожилки крови. Многократное чихание возникает после процедур по промыванию носа, что обусловлено раздражением слизистой оболочки.
Другие инфекционные болезни
Чиханием проявляются многие инфекции — краснуха, корь, мононуклеоз, которые более характерны для детского возраста. Симптом сопровождается слизистыми выделениями: при кори — обильными и водянистыми, при краснухе — скудными, более вязкими. Чихание развивается в продромальном периоде заболевания, спустя 2-3 дня выявляются типичные для каждой из инфекций признаки.
Носовые полипы
При доброкачественных новообразованиях небольшого размера пациенты жалуются на часто возникающее чихание и водянистые выделения из носа, которые не сочетаются с другими признаками ОРВИ. При разрастании полипов появляется чувство инородного тела в носовой полости, чихательный рефлекс включается реже, серозный секрет сменяется скудной мутноватой слизью. Типичны нарушения носового дыхания, отмечается гнусавость голоса.
Осложнения фармакотерапии
Периодическое чихание может быть симптомом медикаментозного ринита, возникающего из-за бесконтрольного применения назальных деконгестантов (сосудосуживающих капель). В результате беспокоит постоянная заложенность, дискомфорт, чихание с выделением незначительного количества слизи. Симптоматику уменьшает только закапывание капель, но эффект длится всего 1-3 часа, после чего человек снова вынужден воспользоваться лекарством.
Диагностика
Выяснением причин чихания занимается отоларинголог. На первом приеме врач уточняет у больного, как давно начались симптомы, проводилось ли лечение в домашних условиях. При объективном исследовании специалист обращает внимание на наличие кожных высыпаний, выслушивает легкие, чтобы вовремя обнаружить распространение заболевания на нижние дыхательные пути. Для диагностики применяются лабораторные и инструментальные методы:
Лечение
Помощь до постановки диагноза
При банальном насморке, вызванном ОРВИ, специальные лечебные мероприятия не требуются. Необходимо применять солевые растворы для промывания полости носа, чтобы удалить частицы возбудителя и экссудат, увлажнить слизистую оболочку. При ощущении заложенности и затрудненном дыхании можно использовать сосудосуживающие капли не дольше 7 дней, четко соблюдая инструкцию.
Чтобы уменьшить аллергическое чихание, следует ограничить контакт с раздражающими факторами: меньше бывать на улице в период цветения деревьев, регулярно делать влажную уборку для избавления от пыли. При обострении аллергического ринита желательно исключить продукты, усиливающие выработку гистамина (клубнику и цитрусовые, шоколад и кофе, арахис).
Консервативная терапия
Для уменьшения чихания и других назальных симптомов подбирается местное лечение. Существует несколько видов капель для носа, при выборе которых учитываются причины ринита. Больным с заболеванием бактериальной этиологии рекомендованы лекарства противомикробного действия, при вирусных болезнях — иммуномодуляторы, интерфероны. Чтобы быстро справиться с аллергическим чиханием, существуют назальные спреи с кортикостероидными гормонами.
Системные препараты назначают для лечения основного заболевания, запускающего чихательный рефлекс. В случае ОРВИ используются жаропонижающие средства, иммуностимуляторы, при гриппе — специфические противовирусные лекарства. Для терапии аллергических патологий показаны антигистаминные препараты, ингибиторы лейкотриенов. При их недостаточном эффекте прибегают к аллерген-специфической иммунотерапии (АСИТ).
При хроническом рините применяется назальный электрофорез с кальцием, димедролом или витаминами. Методика уменьшает сухость и отечность слизистой, нормализует тонус сосудов носовой полости. Из направлений физиотерапии при чихании лучше всего работают УВЧ, ОКУФ-терапия, парафинолечение и иглорефлексотерапия. В редких случаях лечение дополняется методами гомеопатической медицины.
Хирургическое лечение
Оперативное вмешательство требуется при хронических формах насморка (особенно при гипертрофической форме), когда невозможно восстановить дыхание медикаментозными методами. ЛОР-хирург применяет лазерную вазотомию, ультразвуковую дезинтеграцию носовых ходов или классическую подслизистую конхотомию. При озене показана обратная операция — уменьшение просвета назальных ходов.
Что такое аллергический ринит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 15 лет.
Определение болезни. Причины заболевания
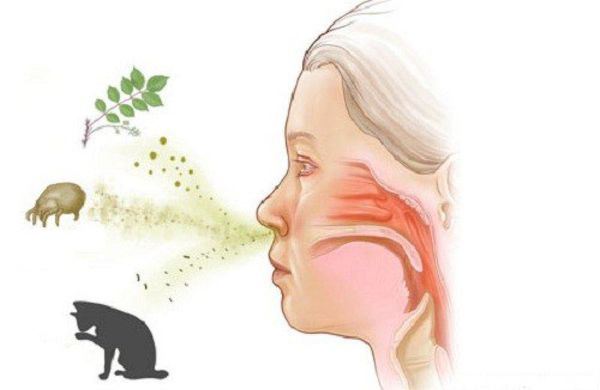
Аллергический ринит (АР) — хроническое воспалительное заболевание слизистой оболочки носа, вызванное воздействием причинно-значимого аллергена. Проявляется зудом, чиханием, ринореей (обильными выделениями из носа), заложенностью носа и иногда конъюнктивитом. Чаще симптомы появляются при контакте с пыльцой растений, пылью, шерстью животных или другими аллергенами.
Распространённость аллергического ринита
Рост урбанизации, изменение климата и повышение уровня жизни создали условия для высоких аллергенных нагрузок и увеличения числа аллергических заболеваний.
Причины аллергического ринита
Причиной аллергического ринита являются различные аллергены. Чаще всего аллергенами являются:
Факторами риска аллергического ринита является:
Симптомы аллергического ринита
Симптомы аллергического ринита у детей и взрослых одинаковы:
Часто больных аллергическим ринитом можно разделить на две группы: у одних преобладает чихание и зуд носа, другие в основном страдают от заложенности носа и насморка. Хотя возможны и смешанные варианты.
У пациента не всегда имеются все признаки аллергического ринита.
Патогенез аллергического ринита
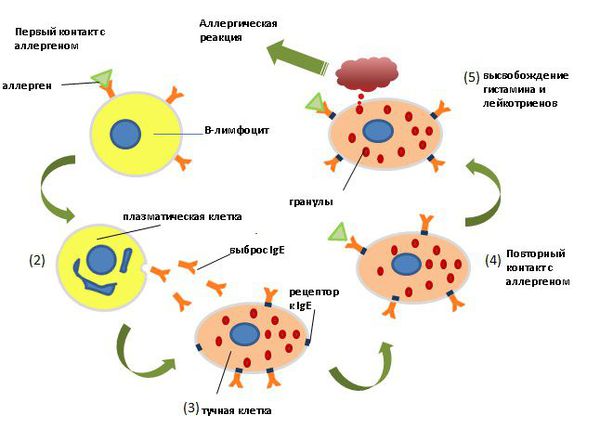
При действии причинно-значимого аллергена на организм развивается иммунопатологическая реакция 1 типа, проявляющаяся образованием и фиксацией на тучных клетках и базофилах специфических иммуноглобулинов класса Е (IgE). Повторная встреча с аллергеном приводит к иммуноглобулин Е-зависимой активации тучных клеток в слизистой оболочке дыхательных путей, что вызывает высвобождение воспалительных медиаторов из гранул тучных клеток и базофилов. Эти медиаторы приводят к расширению сосудов, отёку и утолщению слизистой оболочки дыхательных путей, усиливают секрецию слизи.
Первая фаза — это немедленный, острый ответ на аллерген. Эта фаза развивается в течение нескольких минут после воздействия аллергена. Происходит связывание аллергена со специфическими IgE, фиксированными на тучных клетках, что приводит к активации этих клеток и высвобождению из них медиаторов воспаления (таких как гистамин, триптаза, химаза, фактор активации тромбоцитов и др). Медиаторы воспаления воздействуют на нейрорецепторы и в результате происходит повышение сосудистой проницаемости, гиперсекреция слизи, сокращение гладкой мускулатуры, возникновение острых симптомов аллергических болезней: чихание, отёк слизистой носа и зуд носа.
Классификация и стадии развития аллергического ринита
В рекомендациях рабочей группы по изучению аллергического ринита и его влияния на астму (ARIA) [13] предложена классификация аллергического ринита, которая базируется на оценке влияний аллергического ринита на качество жизни больных:
По степени тяжести:
Однако у этой классификации аллергического ринита есть слабые места. Например, в ряде стран мира пыльца есть круглый год (странах Средиземноморья, Индии и др). Аллергия на клещей также может давать пики обострений не круглогодично, а только в сезон их максимального размножения — осенью-весной.
Аллергический ринит имеет две стадии:
Практически все больные с лёгким течением аллергического ринита считают, что с этим можно жить и без назначения лекарств и наблюдения у врача.
Осложнения аллергического ринита
Своевременно не выявленный аллергический ринит часто осложняется. Возможные осложнения:
Аллергический ринит и аденоиды
Аллергический ринит может привести к постоянному отёку и увеличению размеров носовых раковин и миндалин (гипертрофии). Это вызывает постоянную некупируемую заложенность носа, головную боль, частые инфекции придаточных пазух носа и среднего уха, апноэ во сне, развитие аномалий прикуса зубов (постоянное дыхание через рот приводит к деформации лицевого скелета). Эта проблема может потребовать хирургического лечения.
Бронхиальная астма
Диагностика аллергического ринита
1. Оценка жалоб пациента. Можно предложить пациенту заполнить визуальную аналоговую шкалу оценки симптомов (ВАШ). Эта шкала отражает влияние болезни на самочувствие пациента. Шкала представляет собой линию длиной 10 см (можно использовать обычную линейку) с расположенными на ней двумя крайними точками, где 0 — полное отсутствие жалоб на аллергический ринит, а 10 — максимально выраженные симптомы аллергического ринита. Каждый симптом оценивается отдельно по шкале от 0 до 10:
2. Сбор аллергологического анамнеза:
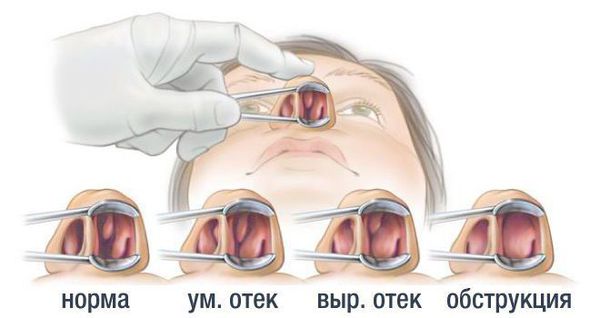
3. Осмотр. Выявление заложенности носа, ринореи, гнусавости, кашля, частого раздражения и покраснения кожи вокруг носа от постоянного высмаркивания. При проведении передней риноскопии наблюдается синюшность слизистых носа и обильные пенистые выделения.
4. Лабораторное обследование:
5. Провокационные пробы — эндоназальные провокационные пробы (ЭПП). В полость носа вводится раствор подозреваемого аллергена, после чего оценивается реакция на него.
6. Кожный тест (кожно-скарификационные пробы, прик-тесты). Это один из самых специфичных и простых в исполнении методов диагностики аллергических заболеваний. К кожным аллергологическим тестам относят прик-тест (от англ. prick — «укол»), внутрикожный и аппликационный. Прик-тест стали проводить вместо скарификационного теста. Он не имеет ограничений по возрасту, однако его не используют ранее 6 месяцев жизни в связи с низкой реактивностью кожи. Для проведения теста капли аллергенов (бытовых, пищевых, пыльцевых, эпидермальных и пр.) наносятся на кожу предплечья или спины. Обязательно используются два контрольных раствора: гистамина (положительный контроль) и 0,9 % натрия хлорид (отрицательный контроль). Далее через капли специальным прибором — приком — аллерген вносится на 1 мм вглубь кожи и уже через 10-15 минут можно по реакции кожи понять, есть ли у пациента та или иная сенсибилизация. Положительным ответом в прик-тесте считается наличие волдыря 3 мм и более.
Как отличить аллергический ринит от вазомоторного
При вазомоторном рините сосуды носа становятся крайне чувствительными и расширяются, что приводит к отёку, заложенности носа и нарушению носового дыхания. В отличие от аллергического ринита, развитие вазомоторного ринита не связано с каким-либо аллергеном.
Чаще всего к нему приводит:
Характерные для аллергического ринита симптомы: зуд в носу, частое чихание, обильные водянистые выделения из носа, зуд, покраснение и отёк глаз — при вазомоторном рините встречаются значительно реже.
Лечение аллергического ринита
Как лечить аллергический ринит
Лечение пациентов, страдающих аллергическим ринитом, должно назначаться с учётом индивидуальных особенностей организма. Оно будет включать в себя:
1. Антигистаминные препараты системного и местного действия. Направлены на подавление действия свободного гистамина. Выбор между пероральным (через рот) и интраназальным (через нос) антигистаминными препаратами (азеластин, левокабастин) зависит от предпочтений пациента, доступности и цены препаратов. Эти препараты эффективно и быстро снижают количество выделений из носа, заложенность и зуд носа.
Не рекомендуются антигистаминные препараты 1 поколения в связи с седативным эффектом, негативным влиянием на когнитивные функции, астму и другие сопутствующие заболевания. Примером седативных антигистаминных препаратов 1 поколения являются: «Димедрол», «Тавегил», «Пипольфен», «Прималин», «Супрастин», «Фенистил», «Атаракс», «Перитол», «Фенкарол», «Бикарфен».
Базовой терапией аллергического ринита являются антигистаминные препараты 2 поколения: «Кларитин», «Зиртек», «Телфаст», «Кестин», «Семпрекс», «Аллергодил», «Опатанол», «Эриус», «Ксизал», «Рупафин», лоратадин, дезлоратадин, цетиризин, левоцетиризин, фексофенадин.
2. Стабилизаторы мембран тучных клеток системного и местного действия. Это препараты, которые тормозят высвобождение из тучных клеток медиаторов воспаления — гистамина и др. К таким средствам относятся кромоны (кромогликат натрия и недокромил натрия). Это топические интраназальные формы, они безопасны, но оказывают не столь выраженный и длительный эффект. Чаще используются для терапии аллергического конъюнктивита и лёгких форм аллергического ринита.
3. Деконгестанты. Интраназальные сосудосуживающие спреи и капли применяются для снятия отёка слизистой (осксиметазолин, ксилометазолин). Используются только для облегчения симптомов заложенности носа, применяются коротким курсом (не более 3-7 дней). Деконгестанты не купируют аллергическое воспаление, поэтому при прекращении их приёма жалобы могут возобновиться.
6. Антилейкотриеновые препараты (антагонисты рецепторов лейкотриена — монтелукаст) уменьшают воспалительные процессы, которые имеют инфекционную или аллергическую причину. Это перспективные препараты, особенно показаны при сочетании аллергического ринита с бронхообструктивным компонентом и бронхиальной астмой. Обладают высоким профилем безопасности и эффективности. Могут быть использованы с двухлетнего возраста. Применяются курсами не менее 1-3 месяцев.
В будущем лечение аллергического ринита возможно будет связано с влиянием на воспалительный ответ — цитокины (пептидные молекулы, передающие сигналы с одной клетки на другую, побуждая её развить воспаление или наоборот его прекратить). Например, возможно применение моноклональных антител к цитокинам и их рецепторам, а также противовоспалительных цитокинов, ингибиторов цитокинов и пр. [24]
8. Хирургическое лечение аллергического ринита. Операцию проводят только при наличии у пациента сопутствующей патологии, например синусита и кисты околоносовой пазухи.
Лечение аллергического ринита у детей
Отличия в лечении указаны в инструкции к лекарственным препаратам, например Назонекс разрешён только с двух лет, Зиртек — с шести месяцев. Аллерген-специфическая иммунотерапия (АСИТ) в России может проводиться только с пяти лет.
Народная медицина при лечении ринита
Физиотерапия при рините
Электрофорез, фонофорез, лазерное лечение, точечный массаж не входят в клинические рекомендации по лечению аллергического ринита.
Прогноз. Профилактика
Прогноз при аллергическом рините зависит от множества факторов: индивидуального состояния иммунной системы пациента, условий окружающей среды, своевременности диагностики и адекватности проводимой терапии. Однако, как правило, прогноз благоприятный. При соблюдении рекомендаций по созданию гипоаллергенного режима и регулярном приёме назначенной врачом терапии уменьшаются клинические проявления заболевания, его возможные осложнения, а также снижается риск расширения спектра сенсибилизации.
При своевременном начале лечения облегчение может наступать достаточно быстро — обычно в течение нескольких часов. Если на фоне проводимой терапии в течение нескольких дней нет желаемого эффекта, необходимо выяснить, верно ли поставлен диагноз, правильно ли подобраны лекарства и дозировка, правильно ли пациент выполняет все рекомендации.
Профилактика аллергического ринита включает в себя: