Красные и белые пятна на теле после бани.
Цитата Ответить
Многим приходилось видеть, как у кого-то на теле появляются чередующиеся красные и белые участки кожи. Отдельные люди относятся к этому безразлично, другие с опаской.
Леопардовая расцветка кожи после бани
Такая «леопардовая» расцветка встречается не менее чем у 10% людей и, понятное дело, вызывает кучу вопросов.
Те участки, где кровь быстро расходится по своим капиллярам, начинают менять окрас до ярко красного. Участки слабым снабжением крови остаются бледными.
Да. Но на определённом этапе не критично.
По определенным причинам отдельные капилляры начинают хуже проводить кровь. Отчего? Причина множество: травма, воспаление, бляшки, солевые отложения, ожирение и т.д. Точно может определить только исследование. Сознательно не упоминаю дерматиты, грибковые заболевания, аллергические реакции – это несколько иная тема. В организме начинаются перераспределение крови через другие капилляры, так решается вопрос с кровообращением. Кстати, сосуды, которые не используются, могут и дальше забиваться различными «шлаками». Вот тут, пока дело не дошло до серьезного воспаления или до еще чего, к нам на помощь и может прийти баня, со своим воздействием на сосуды и выведением шлаков из организма. Только не нужно путать воздействие на организм паровой низкотемпературной бани и сухой высокотемпературной сауны.
Баня по своему воздействию расслабляет организм и увлажняет кожу, расширяет поры и сосуды, ускоряет кровеносные потоки и выделительные функции. Поэтому среди любителей мягкой паровой бани леопардовая расцветка встречается значительно реже чем у любителей высоких температур и это может говорить о каких-то нежелательных процессах внутри организма.
Хотя невежды, по этому поводу, выдвинули целую теорию о том, что, якобы, у нас в организме есть основные рабочие капилляры и резервные, и как бы резервные позже включаются. До какой степени нужно плохо знать физиологию, чтобы такое заявлять? Покажите мне в организме резервную ногу, руку, почку, легкое, глаз. В организме нет ничего резервного все работает одинаково, пока по определенным причинам не даст сбой.
Поэтому, дорогие друзья, ходите в баню, настоящую паровую для здоровья и за здоровьем, берегите себя.
Солнечный лишай: причины и симптомы заболевания
Летом большинство людей любит полежать на солнышке. Иногда после такого лежания на теле появляются непонятные пятна белого цвета. Они начинают шелушиться. Что же это такое и чем вызвано?
Эта болезнь носит название солнечный лишай. Возбудителями заболевания являются грибковые микроорганизмы, обитающие на кожном покрове. В обычном состоянии они безвредны.
После длительного нахождения на солнце грибок активизируется и поражает участки тела. Кожные покровы поражаются в основном в тёплое время года.
Заболевание это, относящееся к дерматологическим, не считается заразным. Человек может быть носителем грибка, но при этом не иметь симптомов заболевания.
Основные причины, провоцирующие болезнь:
При заболевании солнечным лишаем нельзя подвергать тело загару, это может вызвать обострение болезни.
Симптомы заболевания видны невооружённым глазом, о нём свидетельствуют появившиеся несимметричные с неровными краями пятна. Цвет их может быть разным. Это первая стадия заболевания.
По прошествии некоторого времени пятна могут потемнеть и слиться в одно целое. Они будут бросаться в глаза по причине того, что загар к ним не пристаёт. Это уже вторая стадия.
Пятна не воспаляются, не краснеют, не отекают, но на них образуются чешуйки, вызывающие зуд. Если их поцарапать, начинают шелушиться.
Появляются пятна в основном на груди, спине, боках, животе, шее. У детей и подростков основными местами локализации бывают голова, нижние и верхние конечности, подмышечные впадины.
Солнечный лишай считают пляжным заболеванием, поэтому при первых симптомах нужно перестать бывать на солнце. Болезнь эта с достаточно большим инкубационным периодом, который может продолжаться, начиная от двух недель и заканчивая тремя месяцами. Следовательно, появляется солнечный лишай и осенью, и зимой.
Чтобы поставить правильный диагноз при таком заболевании, доктору необходимо провести тщательный визуальный осмотр кожного покрова. Кроме осмотра, необходимо сдать общий анализ крови и мочи, кровь на биохимию. И только после этого доктор назначит лечение.
Может потребоваться анализ кала. Также, если это необходимо, проводят специальные исследования в виде йодной пробы Бальцера, когда на поражённое лишаем место наносят немного йода. Если это действительно лишай, он изменит свой цвет на коричневый. Ещё одно обследование проводится при помощи люминесцентного освещения. Поток света направляют на образовавшееся пятно. Если оно изменило свой цвет и стало зелёным или красным, то диагноз подтверждается. Проба на наличие симптома Бенье заключается в том, что соскабливается верхний слой эпидермиса. Результаты сравниваются с симптомами лейкодермита, лепры, болезни Жибера, сифилитической розеолы и методом исключения ставится диагноз солнечный лишай.
Чтобы не стать обладателем солнечного лишая, нужна профилактика. Чтобы не получить ожоги, солнечные ванны принимайте утром и вечером, используйте защитный крем, носите одежду из натуральных тканей, не посещайте солярий, ешьте свежие фрукты и овощи. Не пользуйтесь антибактериальным мылом или гелем постоянно, следите за своим сердцем и сосудами.
Солнечный лишай не красит, хоть и не опасен, поэтому лечение должно быть своевременным.
Кожный кандидоз: причины появления
Поделиться:
Пациенты часто задают вопрос: почему врачи часто посылают их то на анализы, то на консультации к «смежным» специалистам. Казалось бы, чего проще: высыпало на коже — лечи кожу, но, к сожалению, не все так просто…
Есть заболевания и состояния кожи, которые помимо обременения пациента собственными симптомами еще и являются маркерами, признаками какой-то более серьезной патологии внутренних органов. Одной из таких патологий является кандидоз кожи.
Случай из практики
Молодая, слегка за 30, полноватая дама, и до того жаловавшаяся на сухость кожи рук, начала ощущать зуд между пальцами кисти. Потом к зуду присоединилось покраснение, а кожа начала отслаиваться. Поскольку ей часто приходилось стирать и мыть посуду руками, и она сама, и доктора, лечившие ее, трактовали произошедшее как «аллергию на стиральный порошок».
Однако назначенное лечение (топические кортикостероиды и антигистаминные средства) приносило только временное облегчение, до конца симптомы не проходили никогда, а прекращение лечения вызывало сильное обострение дерматоза. Не помогали и неоднократные перемены стирального порошка и моющих средств.
Назначенное противогрибковое лечение принесло быстрый эффект, а коррекция диеты скомпенсировала начальные проявления диабета. Также я рекомендовал более щадящий режим для кожи рук, смягчающие кремы… С тех пор прошло 2 года. Дерматоз больше не рецидивировал, а дама, попавшая к дерматологу, смогла вовремя предотвратить дальнейшее развитие тяжелого эндокринологического заболевания.
Откуда берется кожный кандидоз?

Грибы рода кандида есть практически повсюду: в окружающей среде, на коже, в кишечнике здоровых людей, птиц, животных… Тем не менее большинство из нас не имеют кандидоза кожи, болеют только те, кому очень уж сильно «повезло».
Чаще всего поражения кожи и ее придатков вызывает Candida albicans, который в обычных условиях может входить в состав нормальной микрофлоры кожи и кишечника человека и животных. Существенно реже возбудителями являются другие кандиды (С. stellatoidea, С. tropicalis, С. parapsilosis, С. guillermondi,C. kursei, C. pseudotropicalis и др., более 160 видов), впрочем, в последнее время они стали встречаться чаще.
Факторы, влияющие на возможность развития кожного кандидоза, можно разделить на две основные группы — внутренние и внешние.
Чаще всего эти факторы сочетаются, как в вышеприведенном примере, когда агрессивная среда (растворы стирального порошка и моющих средств для посуды), до того вызывавшая только сухость кожи, с развитием внутренней патологии послужила толчком для развития грибковой инфекции.
О том, как проявляются симптомы кандидоза кожи, насколько заразно это заболевание и что делать, если его у вас выявили, я расскажу вам в одном из следующих материалов.
Товары по теме: [product strict=»глюкометр»](глюкометр), [product strict=»ТЕСТ-ПОЛОСКИ EASY TOUCH ГЛЮКОЗА»](тест-полоски глюкометр), [product strict=»флуконазол»](флуконазол), [product strict=»ПИМАФУЦИН 2%»](пимафуцин крем), [product strict=»нистатиновая»](нистатин мазь), [product strict=»клотримазол»](клотримазол)
Что такое потница? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дудник К. Д., педиатра со стажем в 2 года.
Определение болезни. Причины заболевания
Краткое содержание статьи — в видео:
Причины и факторы риска развития потницы
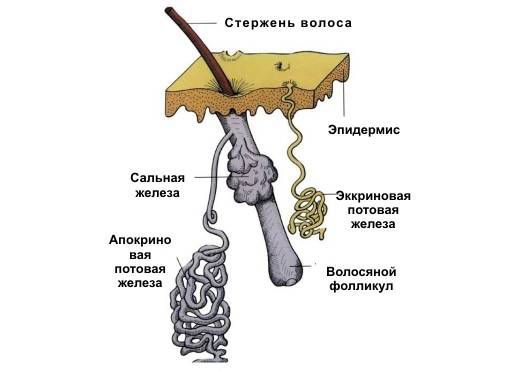
Причиной потницы является закупорка протоков эккринных желёз. Не всегда понятно, почему это происходит, но есть некоторые предрасполагающие внутренние и внешние факторы :
1. Потоотделение, которое может быть вызвано:
2. Незрелость эккринных протоков. Формирование эккринных желёз завершается только к 5-ти годам. С этим связано несовершенство потоотделения у детей до этого возраста. Незрелые эккринные протоки легко разрываются при потоотделении, и этот разрыв приводит к потнице.
3. Бактерии. Стафилококки могут вызвать потни цу. Эта бактерия безвредно живёт на коже, однако она выделяет липкое вещество, которое в сочетании с избыточным потом и омертвевшими клетками кожи может перекрыть потовые железы.
Распространённость
Диагноз «потница» внесён в МКБ-10:
Глубокая потница встречается редко и в большинстве случаев у взрослых. Это осложнение повторяющихся эпизодов красной потницы.
Симптомы потницы
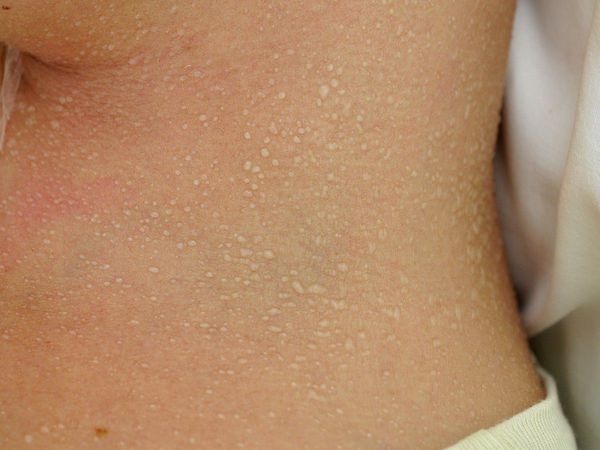
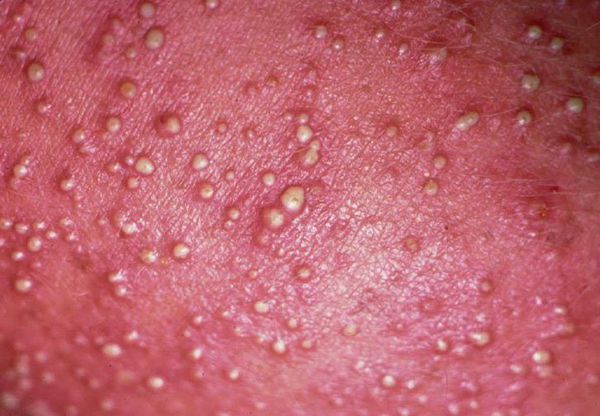
Кристаллическая потница характеризуется появлением прозрачных пузырей размером 1-2 мм, которые легко разрываются. Волдыри могут выглядеть как капли пота. Воспалений при этом типе не бывает, так как пузырьки возникают в поверхностном слое кожи. Волдыри обычно находятся на голове, шее и верхней части туловища. Сыпь проходит бесследно, когда прекращается действие провоцирующего фактора.
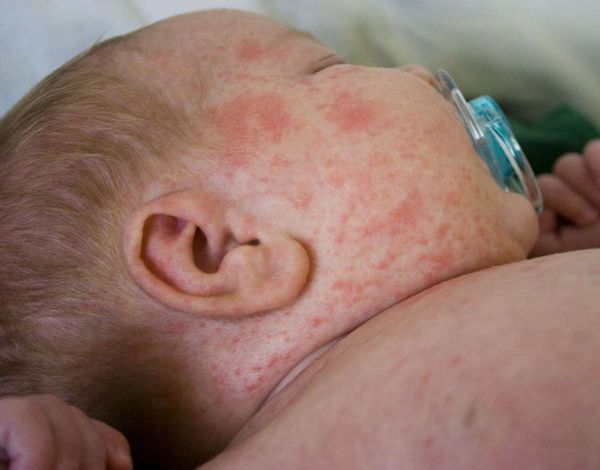
Красная потница затрагивает более глубокие слои кожи, поэтому сопровождается воспалением, что проявляется красной сыпью, болью и зудом. Часто присутствует фоновая эритема — ограниченное покраснение кожи. У детей потница поражает кожные складки шеи, подмышек или паха. У взрослых потница часто затрагивает верхнюю часть туловища, волосистую часть головы, шею и изгибы, особенно области трения кожи с одеждой.
Патогенез потницы
Перегревание кожи, в том числе при лихорадочном состоянии, и повышенная влажность окружающей среды увеличивают образование пота.
Гистологическая картина кожных проявлений характеризуется перекрытием отверстий протоков эккринных желёз кератиновыми пробками, растяжением этих протоков в эпидермисе и иногда в дерме. Кератиновые пробки формируются, когда из-за повышенного потоотделения нарушается ороговение наружного слоя кожи.
Классификация и стадии развития потницы
В зависимости от того, на каком уровне происходит закупорка протоков эккринных желёз, выделяют три типа потницы: кристаллическая, красная и глубокая.
Осложнения потницы
1. Везикулопустулёз (перипорит, остеопорит) — гнойное воспаление устьев эккринных потовых желёз. Возбудителем является золотистый стафилококк. Везикулопустулёз развивается как вторичная бактериальная инфекция на фоне потницы. Часто встречается у новорождённых.
Заболевание развивается с 3-5 суток жизни либо позднее, чаще к концу периода новорождённости (к концу 4-й недели). Вначале появляется красная потница в виде красных точечных пятен. Затем образуется множество гнойничков величиной до просяного зерна, хотя бывают и единичные высыпания. В следующие несколько дней на неизменённой коже могут возникать свежие высыпания. Затем они постепенно подсыхают в корочки, под которыми образуется новый слой кожи. Сыпь располагается преимущественно на туловище, в складках кожи и на волосистой части головы.
3. Гипергидроз (повышенное потоотделение) на участках, где нет закупорки протоков. Чтобы избежать перегревания, организм выделяет больше пота. Однако из-за непроходимости протоков, пот выходит на поверхность не по всему телу, а только на непоражённых участках кожи.
Диагностика потницы
Если на коже ребёнка появились любые высыпания, необходимо обратиться к педиатру или дерматологу.
Чтобы поставить правильный диагноз, нужно расспросить пациента. Если болен ребёнок, то задать вопросы родителям. Затем внимательно осмотреть поражённую кожу и оценить характер и расположение сыпи.
Сбор анамнеза
При сборе анамнеза нужно узнать:
Осмотр
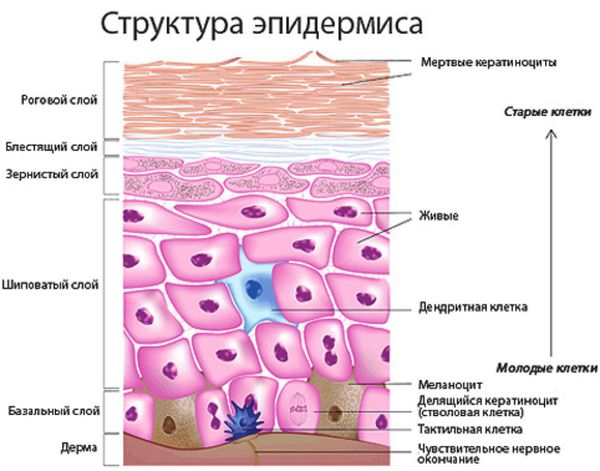
При кристаллической потнице появляются прозрачные пузырьки размером 1-2 мм, которые заполнены жидкостью и похожи на каплю воды. Так как поражается самый поверхностный слой эпидермиса (роговой слой), у пузырьков очень тонкая стенка, поэтому они легко разрываются. Обычно сыпь расположена на верхней части туловища, шее и голове.
При глубокой потнице врач видит твёрдые высыпания телесного цвета. У взрослых сыпь чаще появляется на туловище, но также могут поражаться руки и ноги.
Потница диагностируется на основании типичных клинических проявлений. Лабораторные и инструментальные методы применяются редко.
Лабораторная диагностика
Лабораторные тесты, как правило, не проводятся, так как часто они неэффективны. При везикулопустулёзе может выполняться цитологическое исследование пустулёзного содержимого — лабораторная оценка морфологии клеток. При этом выявляются воспалительные клетки.
Инструментальная диагностика
Людям с тёмной кожей могут назначить дерматоскопию — исследование кожи с помощью специального прибора. В этом случае сыпь выглядит как большие белые шарики с окружающими их более тёмными ореолами.
Если есть сомнения в диагнозе, может применяться кожная пункционная биопсия. При кристаллической потнице под роговым слоем полученного участка кожи обнаруживаются пузырьки. Гистология красной потницы показывает скопление жидкости (пота) между клетками шиповатого слоя. Также видно пузырьки, заполненные потом, и воспаление вокруг протоков потовых желёз. Глубокая потница отличается от красной дальнейшим разрывом эккринных протоков и более значительным воспалением.
Дифференциальная диагностика
Потницу следует отличать от других заболеваний, протекающих с кожной сыпью: ветряной оспы, скарлатины, кори, сыпи при герпесе 6 типа (внезапная экзантема), опоясывающего лишая, крапивницы, грибковых инфекций кожи, акне или токсической эритемы новорождённых, атопического дерматита, укусов насекомых и т. д.
Лечение потницы
Обычно у потницы доброкачественное течение — она проходит самостоятельно за несколько дней.
Лечение нужно начинать с устранения главного фактора потницы — усиленного потоотделения. Для снижения потоотделения необходимо:
Медикаментозные методы лечения потницы подбирают в зависимости от её типа:
Прогноз. Профилактика
Чтобы не допустить развития потницы у ребёнка:
Потница у взрослых
Потница — это раздражение кожи, которое возникает из-за того, что у человека сильно выделяется пот и при этом он медленно испаряется. В результате потовые железы закупориваются — и начинается раздражение. Чаще всего такое заболевание встречается у детей, но и у взрослых оно тоже иногда наблюдается — поэтому о нем нужно знать.
Симптомы
Говоря о симптомах потницы, необходимо сразу затронуть такой момент, как виды раздражения, потому что у каждого типа свои проявления.
Наиболее простой и безопасной формой является кристаллическая потница. Она проявляется небольшими (до миллиметра) безболезненными высыпаниями — это мелкие пузырьки, которые расположены рядом друг с другом и могут сливаться. Локализуются такие высыпания на шее, лице, лбу, туловище, а также в местах сгиба ног, рук. Часто эта потница возникает ненадолго и быстро исчезает при соблюдении привычной гигиены.
Более опасен такой вид потницы, как красная (воспалительная). Ее признаки, следующие:
Обычно красная разновидность недуга локализуется подмышками, на животе и коже между ягодицами, а также на сгибах локтя, предплечьях. У людей, страдающих ожирением, она часто появляется в паху. В отличие от предыдущего варианта, этот не проходит самостоятельно и всегда требует целенаправленного лечения.

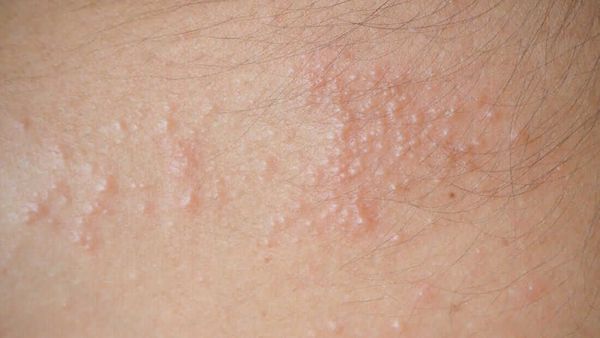
Еще один вариант потницы у взрослых — апокринная. Она связана с работой специальных желез, которые находятся на ареоле соска, в области анального отверстия, подмышками, а также у женщин в области больших половых губ. В этих местах появляется мелкая сыпь, а также специфические скопления в области желез. Эти образования часто лопаются прямо внутри кожи и к ним присоединяется инфекционный процесс. В данном случае также требуется помощь специалистов.
Причины
Причины потницы у взрослых людей выглядят так:
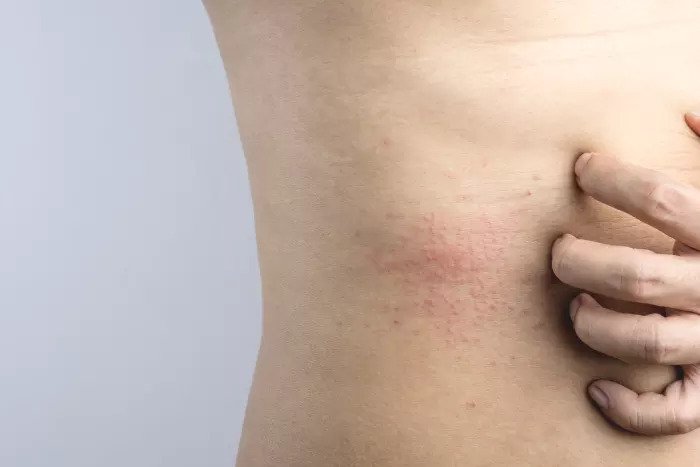
Вызвать проблему может как одна причина, так и совокупность нескольких — все зависит от конкретного организма.
Диагностика
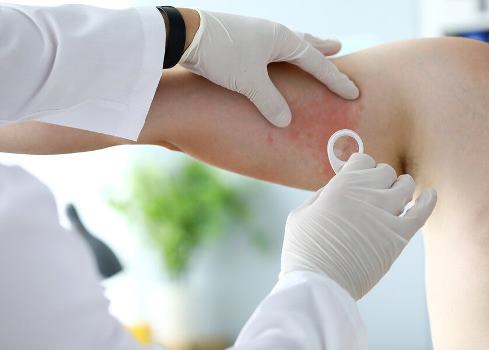
Лечение
Если речь о простой форме, лечение потницы будет заключаться в том, чтобы устранить негативный фактор (например, перегревание), соблюдать гигиену и обрабатывать пострадавшие участки кожи антисептическими средствами.
В сложных случаях пациентам выписывают антигистаминные препараты, антибиотики (не всегда), антибактериальные, противовоспалительные и подсушивающие средства.

Сложные случаи требуют обязательной консультации у врача, в такой ситуации самостоятельное лечение потницы у взрослых невозможно. Если у вас возникла подобная проблема, мы рекомендуем незамедлительно обратиться в АО «Медицина». В нашей клинике вы получите квалифицированную помощь опытных дерматологов и сможете избавиться от недуга настолько быстро, насколько это возможно.
Профилактика
Чтобы понять, какая профилактика нужна в данном случае, нужно обратиться к причинам потницы и исключить все негативные факторы. Важно поддерживать тело в оптимальной температуре, носить хорошую дышащую одежду, постоянно следить за здоровьем организма, поддерживать оптимальный вес. Обязательным условием является правильное и регулярное соблюдение личной гигиены.
Вопросы-ответы
Чешется ли потница?
В том случае, если к ней присоединяется дополнительная инфекция и речь идет уже об осложненном состоянии, могут наблюдаться зуд и неприятные ощущения.
Можно ли заразиться потницей?
Нет. Это заболевание не передается бытовым или другим путем.
Как избавиться от потницы?
Простая форма может пройти сама, а в остальных случаях требуется помощь специалистов, которые подберут специальные таблетки, мази и процедуры, необходимые конкретному пациенту.