Апноэ во сне у детей 2 года как определить
Пища, вода и сон являются основными потребностями человека, необходимыми для его благополучия. Сон требуется как телу, так и разуму, он дает организму возможность отдохнуть и восстановиться после дневных тягот. Обструктивное апноэ является одним из самых частых детских заболеваний, отрицательное влияющих на качество сна.
Нарушения дыхания во сне могут варьировать от простого шумного дыхания и храпа, вызванного турбулентными потоками воздуха, до полной обструкции дыхательных путей и апноэ. Апноэ ведет к гипоксии, при попытках устранить которую ребенок начинает ворочаться и менять положение во сне. Все это ведет к фрагментации сна и нарушению его нормальной структуры. В результате ребенок страдает не только от беспокойного сна, но и от различных нарушений поведения и внимания, которые негативно влияют на его дневную активность.
Первым описал обструктивное апноэ Уильям Ослер в 1892 году. «Хроническое увеличение небных миндалин является крайне опасным заболеванием, оно может стать причиной нарушения душевного и телесного развития ребенка». Во время ночного сна ребенок громко сопит и храпит, иногда храп перемежается продолжительной паузой, за которой следуют глубокие, шумные вдохи. Иногда дети просыпаются во время остановки дыхания.
Лишь около 20 лет назад врачи стали осознавать, как сильно разнится синдром обструктивного апноэ во сне у взрослых и у детей. Частота встречаемости, заболеваемость, клиническая картина, осложнения и методы лечения СОАС у детей значительно отличаются от таковых у взрослых. Какие-то сведения об отличиях СОАС детей и взрослых только предстоит открыть.
В последние годы возрос интерес к данной теме, особенно в контексте связи синдрома обструктивного апноэ во сне (СОАС) с поведением, психикой и общим состоянием здоровья детей.
а) Частота обструктивного апноэ во сне у детей. У детей синдром обструктивного апноэ во сне (СОАС) встречается в период от рождения и до подросткового возраста. У младенцев его причиной чаще всего являются аномалии развития черепа, встречающиеся при синдроме Дауна, микрогнатии, а также атрезии или стеноз хоан и любые другие пороки развития, препятствующие нормальному току воздуха в полости носа. У детей более старшего возраста СОАС может развиваться вследствие большего числа факторов.
Встречаемость заболевания в США составляет 1-3%, т.е. около 500000 детей; расходы системы здравоохранения на детей с СОАС на 226% превышают расходы на детей без него. После выполнения аденотонзиллэктомии медицинские расходы снижаются почти на треть.
В отличие от синдрома обструктивного апноэ во сне (СОАС) у взрослых, у детей не отмечается гендерных различий в заболеваемости; но к позднему подростковому возрасту соотношение несколько увеличивается в сторону мужского пола (как и у взрослых). Афроамериканцы страдают чаще, предположительно это связано с особенностями строения их лицевого скелета. И хотя избыточный вес является одним из факторов риска, дети с СОАС имеют скорее дефицит массы тела, чем его избыток. Но с увеличением распространенности ожирения в популяции возрастает и заболеваемость детским СОАС.
При детском синдроме обструктивного апноэ во сне (СОАС) храп встречается почти всегда. И хотя храп сам по себе еще не подразумевает наличия апноэ во сне, он является одним из верных признаков нарушения дыхания во сне. От 6 до 27% детей постоянно храпят во сне, у 3% во сне отмечается падение сатурации кислорода.
Наибольшая встречаемость синдрома обструктивного апноэ во сне (СОАС) отмечается в возрастной группе 2-8 лет. В этом возрасте размер лимфоидной ткани глотки максимален по отношению к просвету дыхательных путей и размеру головы ребенка. Повышенная заболеваемость СОАС отмечается у детей с анатомически узкой глоткой, а также у детей с пороками развития, которые ведут к гипоплазии структур средней зоны лица и/или глотки.
б) Терминология и классификация синдрома обструктивного апноэ во сне у детей. Согласно определению Американского общества торакальных хирургов, апноэ во сне у детей определяется как нарушение дыхания во сне, которое характеризуется либо частичной обструкцией дыхательных путей во сне в течение продолжительного времени, либо как периодическая полная обструкция дыхательных путей, в результате которых нарушается нормальный газообмен во время сна и нормальная структура сна.
В последние годы стало ясно, что значительное число проблем во время сна связаны с нарушениями дыхания. Как и при других заболеваниях, категории «легкая/средняя/тяжелая степень» синдрома обструктивного апноэ во сне (СОАС) являются не настоящей классификацией, а лишь попыткой хоть как-то охарактеризовать апноэ во сне у детей.
Апноэ во сне у детей корректнее всего было бы определить как одно из возможных состояний всего спектра нарушений дыханий во сне. Диапазон начинает храп, затем идет затруднение дыхания во сне, и затем синдром обструктивного апноэ во сне.
Первичным храпом называется храп, не сопровождающийся гипоксемией, гиперкапнией или эпизодами апноэ. Храп является первым шагом на пути к СОАС, в некоторых случаях он беспокоит пациента каждую ночь, в некоторых же он то появляется, то пропадает. Иногда его причиной может быть временная обструкция полости носа, например, при аллергическом рините, рецидивирующем синусите или хронической ринорее.
Следующим заболеванием спектра является синдром повышенного сопротивления верхних дыхательных путей. Он характеризуется сочетанием храпа с частичным спадением дыхательных путей во время сна. Он может сопровождаться гипоксемией, гиперкапнией, эпизодами апноэ, беспокойным сном.
Наконец, самым тяжелым заболеванием данного спектра расстройств является синдром обструктивного апноэ во сне. Он характеризуется храпом, синдромом повышенного сопротивления верхних дыхательных путей, гиперкапнией, гипоксемией, явными эпизодами апноэ.
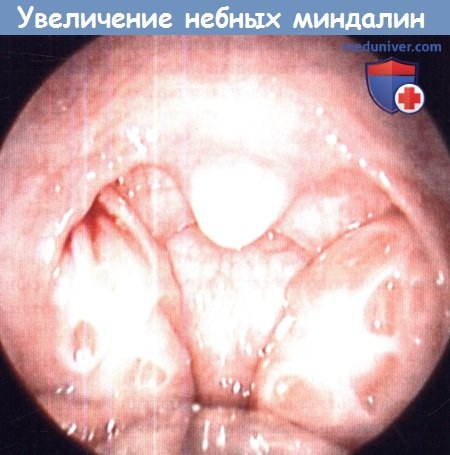
в) Причины синдрома обструктивного апноэ во сне у детей (СОАС). Наиболее частой причиной развития СОАС у детей является увеличение лимфоидных тканей глотки: гипертрофия глоточной миндалины и трубных миндалин в носоглотке, гипертрофия небных миндалин в ротоглотке, гипертрофия язычной миндалины у корня языка и валекул.
И хотя у детей апноэ во сне чаще всего вызвано именно гиперплазией лимфоидной ткани, возможные причины могут локализоваться на протяжении всех верхних дыхательных путей, от полости носа до голосовой щели.
К заболеваниям полости носа и околоносовых пазух, которые могут сопровождаться храпом и апноэ во сне, относятся полипозный риносинусит, искривление перегородки носа, гипертрофия носовых раковин, аллергический ринит, стеноз или атрезия хоан, атрезия грушевидных апертур, стеноз средних отделов носа.
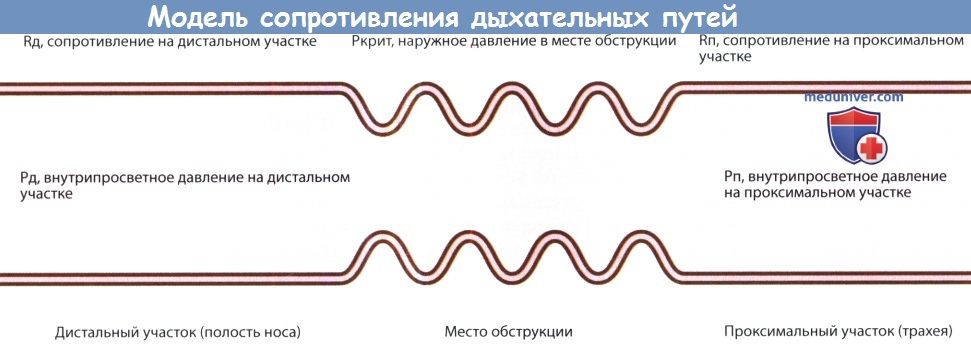
В носоглотке и ротоглотке располагаются около 30 парных мышц, функцией которых является поддержание баланса между проходимостью дыхательных путей и их закрытием. Согласно закону Старлинга и принципу Бернулли, сопротивление в дыхательных путях зависит не только от их просвета, но и от характеристик потока воздуха.
Данные физические принципы особенно важны при наличии аномалий лицевого скелета и/или пониженном тонусе мышц вследствие неврологических заболеваний. Тем не менее, в большинстве случаев апноэ во сне у детей вызвано обструкцией на уровне ротоглотки и/или носоглотки.
Синдром обструктивного апноэ во сне (СОАС) часто сочетается с ожирением, хотя апноэ во сне чаще встречается у худых детей. Полные дети часто страдают от храпа, но не от явного апноэ. Но следует отметить, что у детей с выраженным ожирением повышен риск развития тяжелых форм апноэ.
г) Осложнения. Апноэ во сне может вести к различным осложнениям, многие из которых могут вызвать стойкие нарушения роста и развития ребенка. По мере взросления ребенка анатомически, физиологически и иммунологически, следует помнить о данных осложнениях. Риск возникновения зависит от времени начала, продолжительности, тяжести и скорости прогрессирования СОАС.
У детей диагностировать апноэ во сне бывает достаточно сложно. Тяжесть заболевания не всегда можно точно определить по симптомам и признакам СОАС, также отсутствуют данные, позволяющие достоверно предсказать риск развития осложнений.
Апноэ во сне может приводить к нарушению функционирования многих органов и систем, у детей отмечается задержка роста, нейрокогнитивные расстройства, появляются осложнения со стороны сердечно-сосудистой системы. Задержка в наборе массы тела может отмечаться даже у здоровых, полноценно питающихся детей. Гипертрофия глоточной и небных миндалин ведет не только к снижению обоняния и нарушениям вкуса, но также может стать и причиной явной дисфагии, т.к. нарушаются ротовая и глоточная фазы глотания.
Для поддержания адекватной вентиляции во время сна возрастает нагрузка на дыхательную мускулатуру ребенка, это ведет к повышению энергозатрат. Гиперкапния, сопровождающая эпизоды апноэ, ведет к снижению синтеза инсулинодобного фактора роста (соматомедина), в результате чего дети начинают отставать в росте. После проведения аденотонзиллэктомии дети обычно набирают в весе и догоняют своих сверстников по росту.
Нейрокогнитивные нарушения могут проявляться раздражительностью, расстройствами внимания, снижением успеваемости в школе. Вопреки распространенному мнению, у детей апноэ во сне проявляется гиперактивностью и повышением агрессии. Частый храп во сне также связан со снижением школьной успеваемости.
Осложнения со стороны сердечно-сосудистой системы могут варьировать от нарушений вегетативной нервной регуляции до развития структурных аномалий. Возможно развитие легочной гипертензии, гипертрофии желудочков, артериальной гипертензии, легочного сердца (недостаточность правых отделов сердца), хронической сердечной недостаточности. Невозможно заранее предсказать, у какого ребенка разовьются подобные тяжелые осложнения. У всех детей с длительным, тяжелым апноэ во сне повышены общие заболеваемость и смертность.
Осложнения со стороны сердечно-сосудистой системы имеют комплексный патогенез. Апноэ во сне ведет к повышению уровня катехоламинов, которые, в свою очередь, вызывают повышение диастолического артериального давления, данный процесс начинается во время сна и продолжается в течение первых утренних часов. Рецидивирование гипоксии и гиперкапнии ведет к нарушению газообмена в легких и развитию легочной гипертензии. Неясно, обратимы ли эти симптомы после устранения причины синдрома обструктивного апноэ во сне (СОАС).
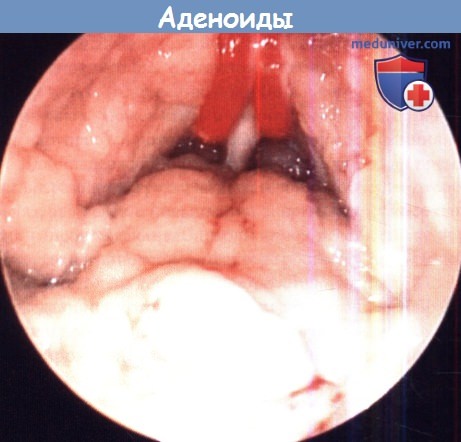
Красные резиновые катетеры проведены через полость носа с целью фиксации мягкого неба.
За хоанами видны задние концы нижних носовых раковин.
д) Симптомы и клиника синдрома обструктивного апноэ во сне у детей (СОАС). Апноэ во сне может иметь различные клинические проявления у детей. К ним относятся храп, беспокойный сон, плохое поведение в школе, и даже сердечно-сосудистые осложнения, ведущие к повышению уровня смертности. Подобная вариабельность клинической картины ведет к тому, что родители обращаются за помощью к разным специалистам.
С замедлением набора массы тела родители чаще ведут ребенка к педиатру, с гиперактивностью, либо сонливостью — к неврологу, часто они наблюдаются у психолога из-за проблем с поведением, посещают пульмонолога при появлении жалоб со стороны легких, и, наконец, обращаются к оториноларингологу при появлении храпа, хронического ротового дыхания и увеличении небных миндалин. Подобный широкий спектр возможных симптомов еще раз показывает, что обструктивное апноэ во сне может быть причиной множества различных заболеваний. Зачастую даже родители не понимают, что храп у ребенка не является чем-то нормальным.
Индекс респираторных нарушений (ИРН): ИРН = (эпизоды обструктивного [апноэ/гипопноэ] + эпизоды центрального [апноэ/гипопноэ] +эпизоды смешанного [апноэ/гипопноэ])х60/(наблюдаемый сон в минутах)
Информация, полученная от родителей, а также данные осмотра не позволяют корректно оценить тяжесть заболевания. Многих детей беспокоит храп, однако дифференцировать его от истинного апноэ во сне достаточно сложно. При более детальном расспросе родители могут обратить внимание на тот факт, что их дети спят беспокойно, «ворочаются» в кровати, принимают причудливые позы во сне или используют дополнительную дыхательную мускулатуру (признаком подключения дыхательной мускулатуры является втяжение трахеи и/или грудины).
Родители могут описывать «глотание» воздуха или шумные, беспокойные вдохи, следующие за эпизодом апноэ. Зачастую родители бывают крайне напуганы таким шумным дыханием детей.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Как распознать апноэ у детей?
Советы родителям: как распознать признаки наличия апноэ у ребенка.
На протяжении всего учебного года хороший ночной сон должен быть во главе списка ежедневных потребностей любого ребенка. Но для некоторых детей, необходимый отдых – это не только ранний отход ко сну. В Чикагском Центре по изучению аллергии, доктор Браен Росткофф, специалист в области аллергии, астмы и иммунологии, помогает родителям распознать признаки наличия апноэ у детей. Делает он это благодаря проводимому мониторингу детского храпа и аллергического насморка.
Многие дети храпят время от времени, особенно если ребенок простыл, либо он находится в стадии обострения бронхиальной астмы. В то же время, если у ребенка наблюдается беспокойный сон, он при этом регулярно храпит, дышит ртом, а затем в течение дня чувствует себя вялым и уставшим, то причиной всего этого может являться наличие у него апноэ. Подчеркивается, что симптомы апноэ у детей обычно менее очевидны, чем симптомы того же заболевания у взрослых.
Настораживающие признаки, на которые обязательно необходимо обратить внимание (возможно проявление в возрасте 2-6 лет):
Ночные симптомы апноэ:
— постоянный храп и дыхание через рот;
— затрудненное дыхание;
— ночное недержание мочи (энурез) вне рамок возрастной нормы;
— повышенное потоотделение во время сна;
— необычные позы во время сна;
Дневные симптомы апноэ:
— наличие аллергии, бронхиальной астмы или повторяющихся отитов;
— плохая успеваемость в школе или трудности с концентрацией внимания на определенных задачах;
— поведенческие или социальные проблемы;
— плохое настроение или постоянное возбуждение, беспокойство;
— депрессивность или тревожность.
У детей с синдромом сонного апноэ довольно часто встречаются и прочие трудности, связанные с дыханием. Доктор Росткофф признает, что порой встречаются регулярно храпящие дети, но у них при этом не обязательно будет апноэ. Однако усугубляющими факторами, которые в перспективе могут привести к апноэ сна, являются увеличенные миндалины и аденоиды.
Доктор Росткофф является одним из немногих специалистов в области аллергии и астмы, кто обращает заслуженное внимание на проблему детского апноэ сна. Он подчеркивает, что даже если ваш ребенок спит ежедневно по 10-12 часов ночью, синдром апноэ может вызвать достаточное изменение, и повлиять соответственно на настроение, школьную успеваемость, и общее поведение. Исследования подтверждают, что ученики средней и старшей школы с наличием средней и тяжелой степени апноэ сна, получают довольно невысокие оценки и имеют больше проблем с направленностью и концентрацией внимания в классе.
Если вы подозреваете, что ваш ребенок страдает от апноэ, доктор Росткофф рекомендует провести тщательное ночное исследование всех симптомов и физических факторов, которые могли бы способствовать проблемам с дыханием. Помимо наблюдения за размерами миндалин и аденоидов ребенка, необходимо также оценить мягкое небо и язычок, язык, прикус, носовые проходы и дыхательные пути. Очевидно, что исследование должно проводится в домашних условиях и не мешать ребенку спать.
В заключении специалист отмечает, что решение проблем, связанных со сном вашего ребенка на ранних стадиях, не только улучшит научные и социальные показатели, но и будет являться залогом формирования здоровых привычек сна у детей в будущей взрослой жизни.
Апноэ во сне у детей 2 года как определить
а) Диагностика синдрома обструктивного апноэ во сне у детей (СОАС). После сбора анамнеза и проведения осмотра решается вопрос о необходимости проведения дополнительных методов обследования. Для получения дополнительной информации можно попросить родителей сделать видео- или аудиозапись ребенка во время сна, запись лучше выполнять во время глубокого сна, через несколько часов после того, как ребенок лег в постель.
Громкость дыхания во сне и беспокойство часто являются более достоверными признаками синдрома обструктивного апноэ во сне у детей (СОАС), чем сами эпизоды апноэ.
Степень увеличения небных миндалин и аденоидов не всегда коррелирует с тяжестью СОАС, т. к. ее обусловливает не только степень гипертрофии лимфоидной ткани, но и тонус мускулатуры глотки. Если данные осмотра противоречат анамнезу, необходимо проведение дополнительных методов обследования.
Для оценки степени тяжести нарушений сна существует несколько методов, которые по сложности разнятся от обычной пульсоксиметрии до полной полисомнографии. Пульсокиметрия является удобным скрининговым инструментом для диагностики тяжелого синдрома обструктивного апноэ во сне у детей (СОАС), но прогностическая ценность отрицательного результата крайне невелика, поэтому для уточнения диагноза всегда требуется проведение дополнительных методов.
Хорошим соотношением затраты/эффективность обладает исследование двухчасового дневного сна. Но из-за короткого времени проведения исследования полноценно оценить быструю фазу сна не представляется возможным, поэтому отрицательный результат не позволяет полностью исключить СОАС.
Золотым стандартом диагностики и определения тяжести апноэ во сне является ночная полисомнография. Для проведения существует специальные показания (см. врезку Показания к полисомнографии). Ее стоит проводить в случаях, когда данные анамнеза и осмотра не позволяют окончательно ни подтвердить, ни опровергнуть диагноз; у детей с аномалиями лицевого скелета, страдающих ожирением, у детей младше двух лет, а также при наличии таких сопутствующих заболеваний как мукополисахаридоз, серповидно-клеточная анемия и нейромышечные заболевания.
Индекс апноэ/гипопноэ: ИАГ=(количество эпизодов апноэ/гипопноэ) х 60/(минуты наблюдаемого сна)
Полисомнограф представляет собой многокомпонентное устройство для 6-часовой оценки качества сна. В его состав входят электрокардиограф, электроокулограф, электромиограф, электроэнцефалограф, пульсоксиметр, монитор парциального давления углекислого газа в выдыхаемом воздухе, микрофон для регистрации звуков храпа, торакальный/абдоминальный пьезокристалл, назальный терморезиститор, устройство для видеозаписи.
Для постановки диагноза важно знать следующие определения:
1. Центральное апноэ представляет собой эпизод остановки дыхания, при котором как минимум в течение 10 секунд отсутствуют движения грудной клетки и потока воздуха в полости рта и носа.
2. Обструктивное апноэ характеризуется отсутствием потока воздуха в полости носа и рта как минимум в течение двух дыхательных циклов, но с сохранением движений грудной клетки (дыхательный цикл определяется как один эпизод вдоха-выдоха).
3. Гипопноэ представляет собой снижение потока воздуха как минимум на 50%, либо падение сатурации кислорода на 3-4% и/или эпизод пробуждения во сне.
4. Смешанное апноэ характеризуется сочетанием эпизода обструктивного апноэ с эпизодом центрального апноэ продолжительностью не менее четырех секунд (либо продолжительностью в два дыхательных цикла данной возрастной группы).
Данные показатели используются для вычисления индексов, с помощью которых затем определяется тяжесть апноэ. Индекс респираторных нарушений (ИРН) представляет собой сумму обструктивных апноэ и гипопноэ, центральных апноэ и смешанных апноэ в течение одного часа (см. врезку Индекс респираторных нарушений). Индекс апноэ/гипопноэ (ИАГ) рассчитывается как сумма эпизодов апноэ и гипопноэ в час.
У детей ИАГ является более чувствительным показателем, чем у взрослых. У детей ИАГ меньше 1,5 (эпизодов в час) считается нормальным. Важно также учитывать наличие/отсутствие эпизодов падения сатурации кислорода.
Показания к полисомнографии:
• Проведение дифференциального диагноза между апноэ во сне и первичным храпом.
• Выраженная дневная сонливость, задержка роста, задержка набора массы тела
• Энурез у детей младше шести лет, не поддающийся лечению
• Расстройства поведения или внимания, в особенности, перемежающиеся эпизодами гиперактивности
• Легочное сердце, легочная гипертензия без явной соматической причины
• Подтверждение диагноза и определение тяжести апноэ во сне
• Оценка эффективности аденотонзиллэктомии у пациентов с диагностированным СОАС
Определение параметров СИПАП-терапии. При сочетании с мониторингом pH—соотношение проявлений гастроэзофагеального рефлюкса с эпизодами ночной астмы, непродуктивного кашля, апноэ и гипоксемии.
Гипоксемия определяется как эпизодическое снижение сатурации кислорода ниже 90% или продолжительная десатурация до 92% и ниже. Гиперкапния определяется как повышение парциального давления углекислого газа в выдыхаемом воздухе выше 45 мм рт.ст. в течение 60% времени сна или эпизодическое его повышение выше 53 мм рт.ст.
Гиперкапния, развивающаяся во время эпизодов нарушения дыхания, приводит к тому, что с целью обеспечения клеток и тканей кислородом организм пытается восстановить нарушенный газовый баланс. Этот защитный механизм проявляется пробуждением. Гипоксия, гиперкапния или повышение сопротивления дыхательных путей способны вызывать пробуждение. Данные эпизоды подсчитываются и записываются как «респираторные нарушения, вызывающие пробуждение».
Из-за них сон становится фрагментированным, нарушается его нормальная структура. Эпизодам пробуждения во сне всегда стоит уделять повышенное внимание, особенно при наличии у ребенка нейрокогнитивных нарушений.

б) Лечение обструктивного апноэ во сне у детей. В зависимости от тяжести симптомов и предпочтений родителей, лечение может быть фармакологическим, нехирургическим и хирургическим. Ключевым фактором в выборе метода лечения является уровень обструкции дыхательных путей.
1. Фармакологическое лечение обструктивного апноэ во сне у детей. Если симптомы апноэ нетяжелые, а обструкция вызвана гипертрофией аденоидов или носовых раковин, разумным будет применение интраназальных кортикостероидов. Антилейкотриеновые препараты и топические кортикостероиды уменьшают выраженность симптомов СОАС в тех случаях, если он вызван обструкцией на уровне полости носа. Эффект сохраняется в течение шести месяцев после отмены терапии.
В ткани аденоидов повышено содержание лейкотриенов и их рецепторов, поэтому использование топических стероидов является эффективным дополнением к другим методам лечения при легкой и средней формах апноэ во сне.
У детей с аллергическим ринитом в дополнение к топическим стероидам используется монтелукаст, который помогает эффективно устранять воспаление. Комбинация монтелукаста с местными кортикостероидами также может использоваться при наличии остаточных симптомов СОАС после проведения аденотонзиллэктомии.
Согласно некоторым исследованиям, эффект от приема данных препаратов сохраняется в течение длительного времени после их отмены. Следует помнить, что ребенок постоянно развивается, как иммунологически, так и анатомически. Фармакологические методы лечения могут использоваться как временные, необходимые лишь на период роста и развития ребенка.
2. Нехирургические методы лечения обструктивного апноэ во сне у детей. Во многих случаях симптомы ночного апноэ рано или поздно проходят самостоятельно по мере взросления ребенка. В легких и средних случаях лечение может требоваться лишь на короткий срок. В подобных ситуациях нехирургическое лечение оказывается наилучшим выбором.
Одним из самых распространенных нехирургических методов лечения СОАС является СИПАП-терапия (искусственная вентиляция легких постоянным положительным давлением). СИПАП поддерживает проходимость дыхательных путей. К сожалению, комплаентность очень часто оказывается низкой, т. к. пациенты не готовы мириться с дискомфортом, который им доставляет использование СИПАП-аппарата. Использование дополнительного кислорода у детей не рекомендуется, т.к. он нарушает функционирование центральных механизмов газообмена и усугубляет гиперкапнию.
Связь между СОАС и морбидным ожирением до сих пор до конца не выяснена. Помимо негативного влияния ожирения на функцию сердечно-сосудистой системы, избыточное отложение жира наблюдается в тканях шеи и глотки. Многочисленные исследования не смогли установить прямой связи между степенью ожирения и выраженностью симптомов СОАС у детей, тем не менее, снижение массы тела является одним из основных методов лечения СОАС у детей.
Другими консервативными нехирургическими мероприятиями, с помощью которых можно уменьшить выраженность симптомов апноэ, является избегание аллергенов и ирритантов окружающей среды, например, табачного дыма. В курящих семьях уровень встречаемости апноэ во сне у детей достоверно выше. Также рекомендуются мероприятия по устранению пыли и животных аллергенов. Для нормального носового дыхания следует избегать пищевых аллергенов.

3. Хирургические методы лечения апноэ во сне у детей. Основной причиной апноэ во сне у детей является гипертрофия аденоидов, небных миндалин и прочей лимфоидной ткани. Вне зависимости от наличия сопутствующих заболеваний у подавляющего большинства детей первым мероприятием для уменьшения симптомов апноэ является аденотонзиллэктомия.
Для устранения симптомов апноэ около 80% детей требуется лишь аденотонзиллэктомия. У оставшихся 20% симптомы уменьшатся, но для полного их устранения потребуются дополнительные мероприятия.
Всегда рекомендуется проведение фармакотерапии аллергического ринита и мероприятия по устранению аллергенов. При наличии обструкции дыхательных путей на других уровнях, может потребоваться выполнение дополнительных оперативных вмешательств. Для улучшения носового дыхания выполняется септопластика или уменьшение размеров нижних носовых раковин. В отдельных случаях могут потребоваться увулопалатофарингопластика, подвешивание корня языка, резекция язычной миндалины, ортогнатические операции. В самых тяжелых случаях, при сочетании мышечной гипотонии с некорригируемой обструкцией, проводится трахеотомия.
Условия выполнения операции зависят от нужд конкретного ребенка. Подавляющему большинству детей аде-нотонзиллэктомия может проводиться в амбулаторных условиях. Детям младше трех лет, имеющим аномалии лицевого скелета, нервно-мышечные заболевания или тяжелый СОАС в послеоперационном периоде необходимы контроль дыхательной функции и поддержание водного баланса.
В отличие от широко распространенного мнения о том, что в послеоперационном периоде возможно развитие отека дыхательных путей, объективные полисо-мнографические исследования показали, что выраженность обструкции снижается уже в первый день после операции. И хотя нормальная дыхательная функция восстанавливается практически сразу же, у детей с тяжелым апноэ остаточные нарушения могут отмечаться в течение 24-48 часов после операции (к этому времени содержание углекислого газа в крови возвращается к нормальному уровню). Тем не менее, проводить контрольную полисомнографию рекомендуется не раньше, чем через шесть недель.
в) Резюме. Апноэ во сне является одним из частых заболеваний детского возраста, оно способно негативно влиять на развитие многих органов и систем ребенка. В последнее время стало ясно, что детское апноэ разительно отличается от апноэ у взрослых, было описано его влияние на поведение, когнитивные навыки и школьную успеваемость. Чтобы не допустить развития отдаленных осложнений, крайне важно вовремя поставить диагноз и провести правильное лечение. Апноэ во сне у детей корректнее всего было бы определить как одно из возможных состояний всего спектра нарушений дыханий во сне.
В начале спектра располагается храп, далее идет затруднение дыхания во сне, и затем синдром обструктивного апноэ во сне. Наиболее часто у детей апноэ во сне вызвано гипертрофией глоточной и небных миндалин, впрочем, обструкция возможна и на других уровнях. Почти всегда в первую очередь показано проведение аденотонзиллэктомии.
Ключевые моменты:
• Храп и нарушения дыхания во сне могут стать предвестниками тяжелых отдаленных осложнений, таких как нарушения поведения, неврологические расстройства, заболевания сердца и легких.
• Ранняя диагностика и лечение необходимы для здорового развития и роста ребенка.
• Детям с синдромом апноэ во сне в первую очередь выполняется аденотонзиллэктомия, которая в большинстве случаев приводит к устранению симптомов заболевания.
• Для детей с дополнительными факторами риска необходимо более внимательное наблюдение в послеоперационном периоде.
— Вернуться в оглавление раздела «отоларингология»
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021