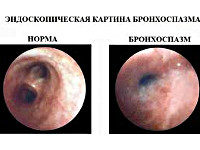
Бронхоспазм
Рубрика МКБ-10: J98.8.0*
Содержание
Определение и общие сведения [ править ]
Этиология и патогенез [ править ]
Бронхоспазм может оказаться как проявлением заболевания и генерализованной реакции организма (бронхиальной астмы), так и результатом местного воздействия (ларингоспазма, реакции на интубацию и т.д.). Часто бронхоспазм может быть следствием анафилактической или анафилактоидной реакции организма на введение того или иного препарата. Кроме того, ряд препаратов (морфин, атракурия безилат) могут провоцировать развитие бронхоспазма из-за присущего им гистаминогенного эффекта.
Клинические проявления [ править ]
Бронхоспазм: Диагностика [ править ]
Для бронхоспазма характерно тахипноэ с затрудненным выдохом, при аускультации обнаруживается жесткое дыхание. При возникновении бронхоспазма у пациента, находящегося в состоянии наркоза, отмечаются резкое увеличение давления на вдохе, увеличение сопротивления и резкое уменьшение комплаенса.
Дифференциальный диагноз [ править ]
Бронхоспазм: Лечение [ править ]
Необходимо провести следующее лечение.
• Увеличить концентрацию кислорода во вдыхаемой смеси до 100% (FiO2=1).
• Уточнить проходимость дыхательных путей и положение интубационной трубки (раздражение киля трахеи может быть провоцирующим фактором бронхоспазма).
• Углубить анестезию. При этом целесообразно использовать галотан, так как он является весьма эффективным бронходилататором. Вместе с тем следует учитывать, что на фоне быстропрогрессирующей гипоксемии ингаляция галотана может быть опасна из-за возникновения фатальных нарушений сердечного ритма вплоть до остановки сердца. При тотальной внутривенной анестезии можно ввести пропофол, так как он обладает симпатомиметическими свойствами и расслабляет мускулатуру бронхов.
• Провести ингаляцию/инсуффляцию бронходилататоров в дыхательный контур. Инсуффляция препаратов (изопреналина, глюкокортикоидов) позволяет минимизировать их нежелательные эффекты на систему кровообращения.
• Внутривенно ввести препараты:
— эпинефрин при введении в малых дозах (0,25-1,0 мкг/мин) воздействует преимущественно на β2-адренорецепторы и служит эффективным бронходилататором;
• Проконтролировать адекватное увлажнение вдыхаемого газа.
Профилактика [ править ]
Прочее [ править ]
Развивается мгновенно, чаще всего в виде аллергической реакции во время вводного наркоза. Наблюдаются следующие симптомы:
• отсутствие дыхания в легких, выявляемое аускультативно.
При бронхиолоспазме очень ограниченно время от начала приступа до гипоксической остановки сердца. Как правило, это происходит на 2-5-й минуте. Анестезиолог редко сталкивается с подобным осложнением, и он начинает поиски места окклюзии, переинтубацию трахеи, что еще более сокращает время, отведенное на попытку вывести больного из опасного состояния.
Алгоритм действия анестезиолога при возникновении бронхиолоспазма:
• ингаляция 100% кислорода;
• немедленный перкуссионный массаж грудной клетки, ритмичное и глубокое сдавление грудной клетки с целью симулировать дыхание;
• введение в интубационную трубку растворов муколитиков.
Несмотря на своевременность и правильность проводимых мероприятий, смертность при бронхиолоспазме остается чрезвычайно высокой и достигает 70-90%.
Бронхоспазм – это патологическое состояние, возникающее в результате сужения просвета бронхов среднего и малого калибра, обусловленного спазмом гладкомышечных волокон, отёком слизистой оболочки и нарушением дренажной функции дыхательных путей. Проявляется чувством нехватки воздуха, экспираторной одышкой, непродуктивным или малопродуктивным приступообразным кашлем. Диагностика синдрома основывается на клинических данных, физикальных и функциональных исследованиях. Осуществляется патогенетическая консервативная терапия бронхолитиками, антигистаминными препаратами и кортикостероидами.
МКБ-10
Общие сведения
Бронхоспазм (бронхоспастический синдром, бронхиолоспазм) является симптомокомплексом, характеризующим течение ряда заболеваний респираторного тракта, возникающим при аллергических реакциях, некоторых интоксикациях и иных состояниях. Медицинские работники чаще всего сталкиваются с этим синдромом у больных бронхиальной астмой, составляющих 5-10% населения. Аллергический бронхоспазм встречается в 2% случаев всех форм лекарственной непереносимости. Обструкция дыхательных путей возникает у 5% людей при значительных физических нагрузках, среди спортсменов этот показатель достигает 25%. Большую опасность для жизни пациента представляет тотальное сужение просвета бронхов во время наркоза.
Причины бронхоспазма
Бронхоспастический синдром является полиэтиологической патологией. Первичный бронхоспазм как основное проявление бронхиальной астмы формируется на фоне гиперреактивности бронхов, появляющейся при наличии генетической предрасположенности (или без таковой) под влиянием пыльцевых, пылевых, эпидермальных и других аллергенов или раздражителей. Вторичный спазм гладкой мускулатуры дыхательных путей может быть обусловлен следующими патологическими состояниями:
У ряда пациентов наблюдается бронхоспастическое состояние неврогенного генеза, формирующееся при непосредственном раздражении блуждающего нерва, на фоне психических расстройств и органического поражения головного мозга. Вторичный бронхоспазм обнаруживается у больных, страдающих лёгочной формой различных аутоимунных процессов, при эндокринной патологии и некоторых редких заболеваниях дыхательной системы.
Патогенез
Бронхоспазм является конечным результатом сложного процесса, регулируемого вегетативной нервной системой. Он возникает при преобладании влияния парасимпатического отдела, отвечающего за сокращение гладкомышечных волокон бронхиальной стенки. Под действием аллергенов, биологически активных веществ, токсинов и ирритантов, при механическом раздражении вагусного нерва происходит высвобождение большого количества ацетилхолина – медиатора, возбуждающего парасиматическую нервную систему. Одновременно угнетается синтез ацетилхолинэстеразы – разрушающего ацетилхолин фермента, блокируются рецепторы расслабляющей бронхи симпатоадреналовой системы.
Развивается обратимое утолщение стенки бронха, выявляется отёк подслизистого слоя. Гипертрофируются бронхиальные железы, увеличивается продукция слизи. Нарушаются дренажная и вентиляционная функции воздухоносных путей. Уменьшается скорость потока выдыхаемого воздуха. Из-за нарушения альвеолярной перфузии формируется гипоксия, приводящая к усилению работы дыхательной мускулатуры. Участие вспомогательных мышц в акте дыхания увеличивает потребление организмом кислорода, что усугубляет гипоксию. При отсутствии лечения может наступить утомление дыхательной мускулатуры, при котором еще больше снижается эффективность вентиляции, повышается содержание углекислого газа в крови.
Классификация
По этиологии бронхоспазм делится на первичный, обусловленный гиперреактивностью бронхов при бронхиальной астме, и вторичный, появляющийся при других патологиях. Вторичный бронхоспастический синдром классифицируется по непосредственной причине возникновения и механизму развития, может быть обратимым и необратимым, лёгким, среднетяжёлым и тяжёлым. В зависимости от распространённости процесса различают следующие виды бронхоспазма:
Симптомы бронхоспазма
Клиническая картина патологического состояния во многом зависит от этиопатогенеза и распространённости процесса. В большинстве случаев присутствует непродуктивный приступообразный кашель. Иногда в конце приступа отделяется скудное количество светлой слизистой мокроты. Пациент жалуется на внезапно появившееся стеснение в груди, ощущение нехватки воздуха и затруднение выдоха. Больной испытывает чувство страха, не может спать. Иногда одышка носит смешанный характер, редко – инспираторный. Пациент, а нередко – и окружающие его люди слышат свистящие хрипы.
Затруднение дыхания усиливается в горизонтальном положении. В тяжёлых случаях больной вынужден сидеть с опущенными вниз ногами, чуть наклонившись вперёд и опираясь на руки, или лежать на животе со свешенной вниз головой. Аллергический бронхоспазм часто сопровождается ринореей, слезотечением, кожными высыпаниями по типу крапивницы, отёками в месте инъекции или укуса насекомого. Обструкции, развивающейся на фоне инфекционного заболевания, сопутствуют лихорадка, общее недомогание, признаки основной патологии.
Гемодинамический бронхоспазм сочетается с болями в груди, кровохарканьем и нарушением сердечного ритма. Характер кашлевого приступа, вызванного аспирацией инородного предмета, изменяется при перемене положения тела. При тотальной бронхоконстрикции состояние пациента крайне тяжёлое. Наблюдается утрата сознания, кожные покровы становятся синюшными. Несмотря на выраженное тахипноэ (частота дыхательных движений достигает 60 за минуту), дыхательные шумы не выслушиваются. Выявляется резкое снижение артериального давления, тахикардия.
Осложнения
Своевременно начатое адекватное лечение позволяет полностью и без последствий купировать бронхоспазм. В лёгких случаях проходимость бронхов восстанавливается самостоятельно. Самым грозным осложнением является трансформация парциальной бронхоконстрикции в тотальную, наблюдающаяся при утяжелении астматического статуса. Это состояние ежегодно приводит к гибели более 200 тысяч человек, страдающих бронхиальной астмой. От 3 до 20% случаев смерти в состоянии наркоза при хирургических вмешательствах происходит из-за бронхоспазма.
Диагностика
Первичные диагностические мероприятия обычно осуществляются врачами скорой медицинской помощи и терапевтами приёмных отделений стационаров. В дальнейшем пациент обследуется у пульмонолога, при необходимости к диагностическому поиску могут привлекаться аллергологи-иммунологи и другие специалисты. Основными методами исследования, позволяющими выявить бронхоспазм, считаются:
В целях диагностики бронхоспастических состояний у детей раннего возраста применяется бронхофонография. Повышение содержания в выдыхаемом воздухе углекислого газа, определяемого с помощью капнографии, помогает выявить бронхоспазм у интубированных больных. Наиболее полно исследовать функцию внешнего дыхания можно с помощью бодиплетизмографии.
Лечение бронхоспазма
Лечение бронхоспастического состояния осуществляется консервативными методами. На догоспитальном этапе используются ингаляции бета-адреномиметиков короткого действия в виде дозированного аэрозоля или через небулайзер. Можно применять комбинации этих препаратов с холинолитиками или ингаляционными кортикостероидами. При недостаточной эффективности терапии пациенту обеспечивается подача увлажнённого кислорода через носовой катетер, выполняется парентеральное введение метилксантинов и системных кортикостероидов.
Для купирования приступа удушья на фоне анафилаксии препаратом выбора является эпинефрин, дополнительно используются бронхолитики, кортикостероидные гормоны и антигистаминные препараты. При тотальном бронхоспазме показана экстренная интубация и искусственная вентиляция лёгких. Пациенты с затяжными приступами удушья госпитализируются в отделение терапии или пульмонологии. Лечение больных с астматическим статусом осуществляется в ОИТР. На госпитальном этапе продолжается введение бронхолитиков и кортикостероидов, кислородотерапия. При необходимости осуществляется бронхоальвеолярный лаваж, респираторная поддержка.
Прогноз и профилактика
Астма (J45)
Версия: Справочник заболеваний MedElement
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Специфическая гиперреактивность возникает в ответ на воздействие определенных аллергенов, в основном содержащихся в воздухе (пыльца растений, домашняя пыль, шерсть и эпидермис домашних животных, пух и перо домашних птиц, споры и другие элементы грибов).
Неспецифическая гиперреактивность формируется под влиянием разнообразных стимулов неаллергенного происхождения (аэрополлютантов, производственных газов и пыли, эндокринных нарушений, физической нагрузки, нервно-психических факторов, респираторных инфекций и т. п.).
Примечание. Из данной подрубрики исключены:
* Определение приводится в соответствии с GINA (Global Initiative for Asthma) – пересмотр 2011 г.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация астмы основывается на совместной оценке симптомов клинической картины и показателей функции легких. Общепринятая классификация бронхиальной астмы отсутствует. Ниже представлены примеры наиболее употребительных классификаций.
Классификация бронхиальной астмы (БА) по Федосееву Г. Б. (1982)
1. Этапы развития БА:
— иммунологическая форма.
— неиммунологическая форма
Примечание к пункту 3. У больного может быть один патогенетический механизм БА либо возможны различные комбинации механизмов (к моменту обследования один из механизмов является основным). В процессе развития БА возможна смена основного и второстепенного механизмов.
4.1 Легкое течение: обострения не длительные, возникают 2-3 раза в год. Приступы удушья купируются, как правило, приемом различных бронхолитических препаратов внутрь. В межприступный период признаки бронхоспазма, как правило, не выявляются.
4.2 Течение средней тяжести: более частые обострения (3-4 раза в год). Приступы удушья протекают тяжелее и купируются инъекциями лекарственных препаратов.
4.3 Тяжелое течение: обострения возникают часто (5 и более раз в год), отличаются длительностью. Приступы тяжелые, нередко переходят в астматическое состояние.
5. Фазы течения бронхиальной астмы:
1. Легочные: эмфизема легких, легочная недостаточность, ателектаз, пневмоторакс и прочие.
2. Внелегочные: дистрофия миокарда, легочное сердце, сердечная недостаточность и прочие.
Классификация БА по тяжести заболевания и по клиническим признакам перед началом лечения
Ступень 1. Легкая интермиттирующая БА:
— симптомы реже 1 раза в неделю;
— короткие обострения;
— ночные симптомы не чаще 2 раз в месяц;
— ОФВ1 или ПСВ >= 80% от должных значений;
— вариабельность показателей ОФВ1 или ПСВ = 80% от должных значений;
— вариабельность показателей ОФВ1 или ПСВ = 20-30%.
Ступень 3. Персистирующая БА средней тяжести:
— ежедневные симптомы;
— обострения могут влиять на физическую активность и сон;
— ночные симптомы чаще 1 раза в неделю;
— ОФВ1 или ПСВ от 60 до 80% от должных значений;
— вариабельность показателей ОФВ1 или ПСВ >30%.
Ступень 4. Тяжелая персистирующая БА:
— ежедневные симптомы;
— частые обострения;
— частые ночные симптомы;
— ограничение физической активности;
— ОФВ 1 или ПСВ 30%.
Классификация, согласно Глобальной инициативе по бронхиальной астме (GINA 2011)
Классификация тяжести БА основана на объеме терапии, который требуется для достижения контроля над течением заболевания.
1. Легкая БА – контроль заболевания может быть достигнут при небольшом объеме терапии (низкие дозы ингаляционных ГКС, антилейкотриеновые препараты или кромоны).
2. Тяжелая БА – для контроля заболевания необходим большой объем терапии (например, ступень 4 по GINA) или не удается достичь контроля, несмотря на большой объем терапии.
У пациентов с разными фенотипами БА наблюдается разный ответ на традиционное лечение. При появлении специфического лечения для каждого фенотипа, БА, которая раньше считалась тяжелой, может стать легкой.
Неоднозначность терминологии, связанной с тяжестью БА, обусловлена тем, что термин «тяжесть» также используется для описания выраженности бронхиальной обструкции или симптомов. Выраженные или частые симптомы не обязательно свидетельствуют о тяжелой БА, поскольку могут являться следствием неадекватного лечения.
J45.0 Астма с преобладанием аллергического компонента (при наличии связи заболевания с установленным внешним аллергеном) включает следующие клинические варианты:
J45.1 Неаллергическая астма (при наличии связи заболевания с внешними факторами неаллергенной природы или неустановленными внутренними факторами) включает следующие клинические варианты:
J45.8 Смешанная астма (при наличии признаков первых двух форм).
J45.9 Астма неуточненная, к которой относятся:
J46 Астматический статус [status asthmaticus].
Формулировка основного диагноза должна отражать:
1. Форму болезни (например, атопическая или неаллергическая астма).
2. Степень тяжести заболевания (например, тяжелая персистирующая астма).
3. Фазу течения (например, обострение). При ремиссии с помощью стероидных препаратов целесообразно указывать поддерживающую дозу противовоспалительного средства (например, ремиссия на дозе 800 мкг беклометазона в сутки).
4. Осложнения астмы: дыхательная недостаточность и ее форма (гипоксемическая, гиперкапническая), тем более астматический статус.
Этиология и патогенез
Согласно GINA-2011, бронхиальная астма (БА) – это хроническое воспалительное заболевание дыхательных путей, в котором участвует ряд клеток и медиаторов воспаления, что приводит к характерным патофизиологическим изменениям.
Факторы, обуславливающие сужение дыхательных путей:
Особенности патогенза описаны для следующих форм БА:
— обострение БА;
— ночная БА;
— необратимая бронхиальная обструкция;
— БА, трудно поддающаяся лечению;
— БА у курильщиков;
— аспириновая триада.
Эпидемиология
Факторы и группы риска
Примеры веществ, вызывающих развитие БА у лиц определенных профессий
Вещество
Белки животного и растительного происхождения
Производство моющих средств
Ферменты Bacillus subtilis
Кофейная пыль, вещества, придающие мягкость мясу, чай, амилаза, моллюски, яичные белки, ферменты поджелудочной железы, папаин
Складские клещи, Aspergillus. Частицы сорных трав, пыльца амброзии
Клещи птичников, помет и перья птиц
Исследователи –экспериментаторы, ветеринары
Насекомые, перхоть и белки мочи животных
Работники лесопилки, плотники
Работники шелкового производства
Бабочки и личинки тутового шелкопряда
Неорганические соединения
Работники нефтеперегонных предприятий
Соли платины, ванадий
Органические соединения
Дезинфекционные вещества (сульфатиазол, хлорамин, формальдегид), латекс
Антибиотики, пиперазин, метилдопа, сальбутамол, циметидин
Акрилаты, гексаметил-диизоцианат, толуин-диизоцианат, фтальк-ангидрид
Устранение факторов риска позволяет значительно улучшить течение БА.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
1. Выявление гиперреактивности бронхов, а также обратимости обструкции спонтанно или под влиянием лечения (уменьшение в ответ на соответствующую терапию).
2. Непродуктивный надсадный кашель; удлиненный выдох; сухие, свистящие, обычно дискантовые, хрипы в груди, отмечающиеся больше в ночное время и утренние часы; экспираторная одышка, приступы экспираторного удушья, заложенность (скованность) грудной клетки.
3. Зависимость респираторных симптомов от контакта с провоцирующими агентами.
Тяжесть обострения БА по GINA-2011